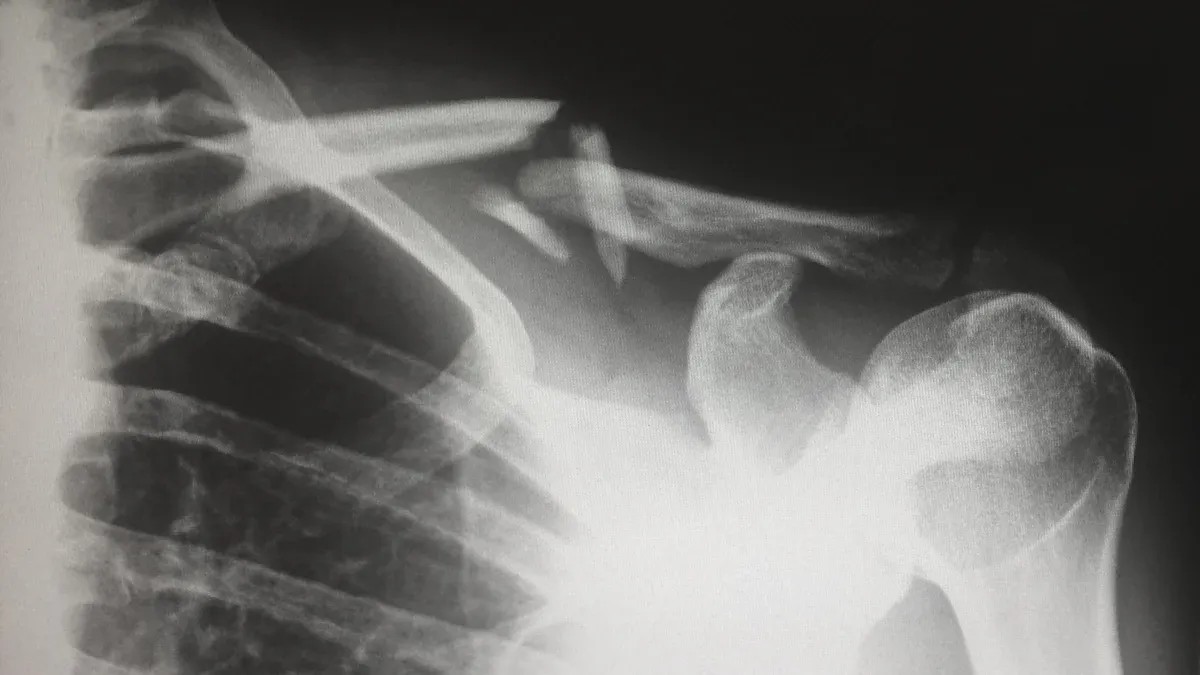
![AC joint dislocation and how Titanium Plate makes a difference AC સંયુક્ત અવ્યવસ્થા અને કેવી રીતે ટાઇટેનિયમ પ્લેટ તફાવત બનાવે છે]()
જ્યારે તમે AC જોઈન્ટ ડિસલોકેશનનો સામનો કરો છો, ત્યારે ટાઇટેનિયમ પ્લેટ્સ અને આધુનિક ફિક્સેશન ડિવાઇસ રિપેરમાં એક મોટું પગલું આપે છે. આ અદ્યતન પદ્ધતિઓ તમને જૂની તકનીકો કરતાં વધુ મજબૂત સ્થિરતા અને ઝડપી પુનઃપ્રાપ્તિ લાવે છે. તમે એ જાણીને આત્મવિશ્વાસ અનુભવી શકો છો કે નવી સિસ્ટમો સાથે સારવાર કરાયેલા દર્દીઓમાં ખભાના કાર્યના સ્કોર્સ વધુ હોય છે અને સમય જતાં સાંધામાં ઓછા ફેરફારો હોય છે.
MSTC જેવી આધુનિક ફિક્સેશન પદ્ધતિઓનો ઉપયોગ કરતા દર્દીઓ 95.8 ના કોન્સ્ટન્ટ-મર્લી સ્કોર સુધી પહોંચ્યા, જે જૂની હૂક પ્લેટો સાથે જોવા મળતા 76.7 કરતા ઘણો વધારે છે.
એમએસટીસી સાથેના માત્ર 12.5% દર્દીઓએ જ સાંધામાં ફેરફારનો અનુભવ કર્યો, જ્યારે હૂક પ્લેટવાળા 66.7% દર્દીઓએ.
ટેકનીક |
જટિલતા દરો |
અન્ય મેટ્રિક્સ |
હૂક પ્લેટ ફિક્સેશન |
ઉચ્ચ ઘટનાઓ |
નીચલા ખભા સ્કોર્સ, વધુ સંયુક્ત ફેરફારો |
ટાઈટરોપ ટેકનીક |
સમાન દરો |
બહેતર પીડા સ્કોર્સ, ટૂંકા પુનઃપ્રાપ્તિ સમય |
તમે પરંપરાગત સમારકામ કરતાં સ્પષ્ટ તફાવત સેટ કરીને સલામત અને અસરકારક પરિણામો પ્રદાન કરવા માટે આ નવા સર્જિકલ વિકલ્પો પર વિશ્વાસ કરી શકો છો.
કી ટેકવેઝ
ટાઇટેનિયમ પ્લેટ રિપેર જૂની પદ્ધતિઓની તુલનામાં એસી સંયુક્ત અવ્યવસ્થા માટે મજબૂત સ્થિરતા અને ઝડપી પુનઃપ્રાપ્તિ પ્રદાન કરે છે.
આધુનિક ફિક્સેશન ટેકનિકનો ઉપયોગ કરતા દર્દીઓ ખભાના ઉચ્ચ કાર્ય સ્કોર્સ અને સમય સાથે ઓછા સંયુક્ત ફેરફારોની જાણ કરે છે.
ગંભીર ઇજાઓ માટે શસ્ત્રક્રિયા જરૂરી હોઇ શકે છે, ખાસ કરીને નાના, સક્રિય વ્યક્તિઓ માટે, જ્યારે હળવી ઇજાઓ ઘણીવાર રૂઢિચુસ્ત સારવારથી મટાડવામાં આવે છે.
શસ્ત્રક્રિયા પછી પુનર્વસન નિર્ણાયક છે; સ્ટ્રક્ચર્ડ પ્લાનને અનુસરવાથી જડતા અટકાવવામાં મદદ મળે છે અને હીલિંગને સપોર્ટ કરે છે.
ના ફાયદા અને જોખમોને સમજવું ટાઇટેનિયમ પ્લેટ રિપેર તમને તમારા સારવાર વિકલ્પો વિશે માહિતગાર નિર્ણયો લેવામાં મદદ કરી શકે છે.
એસી સંયુક્ત અવ્યવસ્થાનું વિહંગાવલોકન
![AC joint dislocation overview એસી સંયુક્ત અવ્યવસ્થા ઝાંખી]()
તે શું છે
જ્યારે તમે તમારા ખભાને ઇજા પહોંચાડો છો ત્યારે તમે તમારા ડૉક્ટરને એસી જોઇન્ટ ડિસલોકેશન વિશે વાત કરતા સાંભળી શકો છો. આ ઈજા એક્રોમિયોક્લેવિક્યુલર (AC) જોઈન્ટ પર થાય છે, જ્યાં તમારી કોલરબોન તમારા ખભાના બ્લેડના ઉચ્ચતમ બિંદુને મળે છે. સંયુક્ત તમારા હાથને ખસેડવામાં મદદ કરે છે અને તમારા ખભાને સ્થિર રાખે છે.
દસમાંથી એક ખભાની ઇજા એ એસી સંયુક્ત ડિસલોકેશન છે.
સામાન્ય વસ્તી દર વર્ષે 100,000 લોકો દીઠ લગભગ 3 થી 4 કેસ જુએ છે.
આમાંની અડધાથી વધુ ઇજાઓ રમતગમત દરમિયાન થાય છે, ખાસ કરીને રમતોનો સંપર્ક કરો.
યુવાન પુરુષો, ખાસ કરીને 10 થી 30 વર્ષની વયના લોકો, સૌથી વધુ જોખમ ધરાવે છે. આ જૂથમાં, લગભગ પાંચમાંથી એક ખભાની ઇજા એ એસી સંયુક્ત ઇજા છે.
તમે ઘણા કારણોથી એસી સંયુક્ત ડિસલોકેશન મેળવી શકો છો:
તમારા ખભાની ટોચ પર સીધો ફટકો
તમારા ખભા અથવા વિસ્તરેલા હાથ પર સખત પડવું
ભારે વસ્તુઓ ઉપાડવી અથવા પુનરાવર્તિત ઓવરહેડ પ્રવૃત્તિઓ કરવી
રમતગમતની ઇજાઓ, ખાસ કરીને સંપર્ક રમતોમાં
સાંધાને સંડોવતા સંધિવા અથવા અસ્થિભંગ
ચળવળ પર અસર
જ્યારે તમારી પાસે એસી સંયુક્ત અવ્યવસ્થા હોય, ત્યારે તમને દુખાવો થવાની સંભાવના છે, ખાસ કરીને જ્યારે તમે તમારા હાથને તમારી છાતી પર ખસેડો છો અથવા તેને ઉપરથી ઉઠાવો છો. તમારા એસી જોઈન્ટને એકસાથે પકડી રાખતા અસ્થિબંધન તમારા ખભાને સ્થિર રાખવામાં મોટી ભૂમિકા ભજવે છે. જો આ અસ્થિબંધન ઇજાગ્રસ્ત થાય છે, તો તમારા ખભા અસ્થિર અને વ્રણ બની શકે છે.
નોંધ: ઘણા લોકો નોંધે છે કે દૈનિક પ્રવૃત્તિઓ, જેમ કે છાજલી પર કંઈક મેળવવા અથવા રમત રમવી, આ ઈજા પછી મુશ્કેલ બની જાય છે. શારીરિક ઉપચાર સાથે પણ, જો અસ્થિબંધન સારી રીતે સાજા ન થાય તો થોડી અગવડતા અને મર્યાદિત હિલચાલ ચાલુ રહી શકે છે.
તમે શોધી શકો છો કે તમારા ખભા નબળા અથવા અસ્થિર લાગે છે. સરળ કાર્યો, જેમ કે શર્ટ પહેરવા અથવા બેગ લઈ જવા, પડકારરૂપ બની શકે છે. સમય જતાં, જો સાંધા યોગ્ય રીતે મટાડતા નથી, તો તમને સતત દુખાવો અથવા માથાના હલનચલન સાથે મુશ્કેલી અનુભવી શકો છો.
શા માટે સર્જરી?
જ્યારે તેની જરૂર હોય
તમને આશ્ચર્ય થશે કે એસી જોઈન્ટ ડિસલોકેશન માટે શસ્ત્રક્રિયા શ્રેષ્ઠ પસંદગી બની જાય છે. તમને ઓપરેશનની જરૂર છે કે કેમ તે નક્કી કરવા માટે ડોકટરો રોકવુડ વર્ગીકરણનો ઉપયોગ કરે છે. આ સિસ્ટમ સાંધા કેટલી ખસેડી છે અને તમારા ખભાને કેટલો અસ્થિર લાગે છે તેના આધારે ઇજાઓને ગોઠવે છે.
રોકવુડ વર્ગીકરણ |
સર્જિકલ સંકેત |
દર્દીના પરિબળો |
I થી II લખો |
રૂઢિચુસ્ત સારવાર |
નીચા પ્રવૃત્તિ સ્તર સાથે વૃદ્ધ દર્દીઓ |
પ્રકાર III |
તમારી પ્રવૃત્તિ પર આધાર રાખે છે |
યુવાન, સક્રિય દર્દીઓને શસ્ત્રક્રિયાની જરૂર પડી શકે છે |
પ્રકાર IV અને V |
ઘણીવાર શસ્ત્રક્રિયાની ભલામણ કરવામાં આવે છે |
વ્યક્તિગત જરૂરિયાતો અને ધ્યેયો ધ્યાનમાં લેવામાં આવે છે |
જો તમને હળવી ઈજા (પ્રકાર I અથવા II) હોય, તો તમારે સામાન્ય રીતે શસ્ત્રક્રિયાની જરૂર નથી. આરામ, બરફ અને શારીરિક ઉપચાર મોટાભાગના લોકોને પુનઃપ્રાપ્ત કરવામાં મદદ કરે છે. પ્રકાર III ઇજાઓ માટે, તમારી ઉંમર અને પ્રવૃત્તિ સ્તર મહત્વપૂર્ણ છે. યુવાન એથ્લેટ્સ અથવા ઉચ્ચ શારીરિક માંગ ધરાવતા લોકો શસ્ત્રક્રિયાથી લાભ મેળવી શકે છે. પ્રકાર IV અને V ને લગભગ હંમેશા સર્જીકલ સમારકામની જરૂર પડે છે કારણ કે સાંધા ખૂબ અસ્થિર છે અથવા સ્થાન બહાર છે.
નોંધ: ગંભીર પીડા, સ્પષ્ટ વિકૃતિ અથવા તમારા હાથનો ઉપયોગ કરવામાં મુશ્કેલી એ સંકેતો છે કે શસ્ત્રક્રિયા તમને ઝડપથી સામાન્ય થવામાં મદદ કરી શકે છે.
સર્જિકલ વિકલ્પો
જો તમને એસી જોઈન્ટ ડિસલોકેશન માટે સર્જરીની જરૂર હોય તો તમારી પાસે ઘણી પસંદગીઓ છે. સર્જનો ઓપન અથવા આર્થ્રોસ્કોપિક (મિનિમલી આક્રમક) તકનીકોનો ઉપયોગ કરી શકે છે. બંને પદ્ધતિઓનો હેતુ તમારા સાંધાની સામાન્ય સ્થિતિને પુનઃસ્થાપિત કરવાનો અને તમારા ખભાને સ્થિર રાખતા અસ્થિબંધનને પુનઃનિર્માણ કરવાનો છે.
સર્જિકલ ટેકનિક |
પરિણામો |
નોંધો |
હૂક પ્લેટ |
સારા પરિણામો, પરંતુ ઉચ્ચ જટિલતા દર |
નવી તકનીકો કરતાં રમતગમતમાં ઓછું વળતર |
સિવન-બટન પુનઃનિર્માણ |
બહેતર સ્કોર અને ઝડપી પુનઃપ્રાપ્તિ |
ઘણીવાર ઉચ્ચ-ગ્રેડ ઇજાઓ માટે પસંદ કરવામાં આવે છે |
નોનઓપરેટિવ મેનેજમેન્ટ |
હળવી ઇજાઓ માટે કામ કરે છે |
હજુ પણ કેટલીક મધ્યમ ઇજાઓ માટે ચર્ચા છે |
ઉચ્ચ-ગ્રેડની ઇજાઓ માટે સર્જનો વારંવાર સિવરી-બટન પુનઃનિર્માણ પસંદ કરે છે. આ પદ્ધતિ તમને ખભાનું વધુ સારું કાર્ય અને રમતગમતમાં ઝડપી વળતર આપે છે.
ઓપન અને આર્થ્રોસ્કોપિક સર્જરી બંને સમાન પરિણામો દર્શાવે છે. તમારા સર્જન તમારી ઈજા અને જરૂરિયાતોને આધારે શ્રેષ્ઠ અભિગમ પસંદ કરશે.
આધુનિક સમારકામ કોરાકોક્લેવિક્યુલર અને એક્રોમિયોક્લેવિક્યુલર અસ્થિબંધન બંનેના પુનઃનિર્માણ પર ધ્યાન કેન્દ્રિત કરે છે. આ તમારા ખભાને તાકાત અને સ્થિરતા પુનઃસ્થાપિત કરવામાં મદદ કરે છે.
જો તમે સર્જરીનો સામનો કરો છો, તો તમારા ડૉક્ટર વિકલ્પો સમજાવશે અને તમારી પુનઃપ્રાપ્તિ માટે શ્રેષ્ઠ યોજના પસંદ કરવામાં તમારી મદદ કરશે.
પરંપરાગત સમારકામ પદ્ધતિઓ
સામાન્ય તકનીકો
જ્યારે તમે એસી જોઈન્ટ ડિસલોકેશનની સારવાર માટે ડોકટરો કેવી રીતે ઉપયોગ કરે છે તે જુઓ, ત્યારે તમને ઘણી સામાન્ય સર્જિકલ પદ્ધતિઓ જોવા મળે છે. સર્જનો ઘણીવાર K-વાયર, હૂક પ્લેટ અથવા સસ્પેન્સરી ફિક્સેશન ઉપકરણોનો ઉપયોગ સંયુક્તને સ્થાને રાખવા માટે કરતા હતા. K-વાયર એ પાતળી મેટલ પિન છે જે હાડકાંને જોડે છે. હૂક પ્લેટ્સ કોલરબોનની ટોચ પર બેસે છે અને સંયુક્તને સ્થિર રાખવા માટે એક્રોમિઅન હેઠળ હૂક કરે છે. સસ્પેન્સરી ફિક્સેશન ઉપકરણો, જેમ કે પ્રારંભિક એન્ડોબટન સિસ્ટમ્સ, હાડકાંને એકસાથે બાંધવા માટે મજબૂત ટાંકીઓ અને બટનોનો ઉપયોગ કરે છે.
કેટલાક ડોકટરોએ પણ કૃત્રિમ સામગ્રીનો પ્રયાસ કર્યો, જેમ કે LARS અસ્થિબંધન, અથવા તમારા પોતાના શરીર અથવા દાતામાંથી જૈવિક કલમોનો ઉપયોગ કર્યો. આ પદ્ધતિઓનો હેતુ ફાટેલા અસ્થિબંધનને ફરીથી બનાવવા અને સામાન્ય ચળવળને પુનઃસ્થાપિત કરવાનો હતો.
નોંધ: આ દરેક તકનીકોએ તમારા ખભા પર સ્થિરતા અને કાર્ય પાછું લાવવાનો પ્રયાસ કર્યો, પરંતુ તેઓ તેમના પોતાના પડકારો સાથે આવ્યા.
મર્યાદાઓ
તમારે જાણવું જોઈએ કે પરંપરાગત સમારકામ પદ્ધતિઓમાં ઘણી મહત્વપૂર્ણ મર્યાદાઓ છે. ઘણા દર્દીઓને શસ્ત્રક્રિયા પછી સમસ્યાઓનો અનુભવ થયો, જેણે તેમની પુનઃપ્રાપ્તિ અને લાંબા ગાળાના પરિણામોને અસર કરી.
કે-વાયર તકનીકો ઘણીવાર ગૂંચવણો તરફ દોરી જાય છે, જેમ કે પીન તૂટવા અથવા સંયુક્તમાં ડીજનરેટિવ ફેરફારો.
એન્ડોબટન સિસ્ટમ્સ કેટલીકવાર સાંધાને સ્થાને રાખવામાં નિષ્ફળ જાય છે, અભ્યાસો દર્શાવે છે કે 24% દર્દીઓ ઘટાડો ગુમાવે છે.
સસ્પેન્સરી ફિક્સેશન ડિવાઇસમાં 16.6% થી 50% સુધીની નિષ્ફળતા દર હતી. આનો અર્થ એ છે કે નોંધપાત્ર સંખ્યામાં દર્દીઓને વધુ સારવારની જરૂર છે.
LARS જેવા કૃત્રિમ અસ્થિબંધનમાં 3.3%નો નીચો જટિલતા દર અને 93.3%નો ઉચ્ચ સફળતા દર દર્શાવે છે. જો કે, જૈવિક કલમો સામાન્ય રીતે લાંબી ઇજાઓ માટે વધુ સારા પરિણામો આપે છે.
આ મર્યાદાઓએ ડોકટરોને એસી સંયુક્ત અવ્યવસ્થાનું સંચાલન કરવા માટે વધુ સારી રીતો શોધી કાઢી. નવી તકનીકો હવે મજબૂત ફિક્સેશન, ઓછી જટિલતાઓ અને ઝડપી પુનઃપ્રાપ્તિ પર ધ્યાન કેન્દ્રિત કરે છે.
ટાઇટેનિયમ પ્લેટ રિપેર
![Titanium plate repair ટાઇટેનિયમ પ્લેટ રિપેર]()
તે કેવી રીતે કામ કરે છે
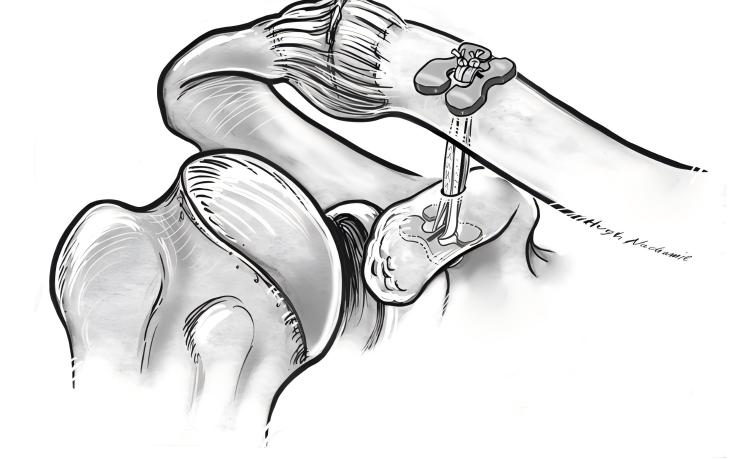
જ્યારે તમને એડવાન્સ્ડ એસી જોઈન્ટ ડિસલોકેશન મેનેજમેન્ટની જરૂર હોય, ટાઇટેનિયમ પ્લેટ રિપેર એક વિશ્વસનીય ઉકેલ આપે છે. સર્જનો તમારા ખભાની સ્થિરતા અને કાર્યને પુનઃસ્થાપિત કરવા માટે એક પગલું-દર-પગલાં અભિગમનો ઉપયોગ કરે છે. પ્રક્રિયા દરમિયાન તમે શું અપેક્ષા રાખી શકો તે અહીં છે:
તમને આરામદાયક રાખવા માટે તમને સામાન્ય એનેસ્થેસિયા મળે છે.
સર્જિકલ ટીમ તમને બીચ ખુરશીની સ્થિતિમાં મૂકે છે. તમારા ખભા ગાદીવાળાં થઈ જાય છે, અને તમારું માથું તંદુરસ્ત બાજુ તરફ નમેલું હોય છે.
સર્જન તમારા કોરાકોઇડની સપાટી અને તમારા હાંસડીના અંતને ખુલ્લા પાડે છે.
ફ્લોરોસ્કોપી યુનિટ ટીમને તમારી હાંસડીને સ્પષ્ટ રીતે જોવામાં મદદ કરે છે.
સર્જન તમારા એક્રોમિયોક્લેવિક્યુલર સાંધાના આંતરિક કિનારે 4-5 સે.મી.નો ચામડીનો ચીરો બનાવે છે.
અવ્યવસ્થિત સંયુક્ત સુધી પહોંચવા માટે ત્વચા અને પેશીઓ ખોલવામાં આવે છે.
ફાટેલ પેશી દૂર સાફ થાય છે. તમારી કોરાકોઇડ પ્રક્રિયાની બાજુની ધાર સાથે વેસ્ક્યુલર ક્લેમ્પ નાખવામાં આવે છે.
સર્જન એક ટનલ બનાવે છે અને તમારા હાંસડીના બાહ્ય છેડાને ચિહ્નિત કરે છે.
હાંસડીના ચિહ્ન પર ટનલને અનુસરીને, માર્ગદર્શક તમારી કોરાકોઇડ પ્રક્રિયાની નીચેની ધારમાં દાખલ કરવામાં આવે છે.
સી-આર્મ ફ્લોરોસ્કોપીનો ઉપયોગ કરીને માર્ગદર્શકની સ્થિતિની પુષ્ટિ થાય છે.
ટિપ: ટાઇટેનિયમ પ્લેટ રિપેરમાં ઘણી વખત ગાંઠ વગરના બાંધકામો અને ઉપયોગ થાય છે કોર વાયર ટેપ . સંયુક્ત સુરક્ષિત કરવા માટે આ પદ્ધતિ ગાંઠના સ્લિપેજનું જોખમ ઘટાડે છે અને લાંબા ગાળાની સ્થિરતામાં સુધારો કરે છે.
ચોક્કસ પ્લેસમેન્ટ અને મજબૂત ફિક્સેશન પર ધ્યાન કેન્દ્રિત કરતી તકનીકથી તમને ફાયદો થાય છે. ટાઇટેનિયમ ઉપકરણોનો ઉપયોગ તમારા સાંધાને યોગ્ય સ્થિતિમાં સાજા કરવામાં મદદ કરે છે અને પ્રારંભિક હલનચલનને સમર્થન આપે છે.
બાયોમિકેનિકલ સ્થિરતા
ટાઇટેનિયમ પ્લેટ રિપેર તેની બાયોમિકેનિકલ તાકાત માટે અલગ છે. તમને અક્ષીય અને શ્રેષ્ઠ બંને પ્લેનમાં સ્થિરતા મળે છે, જેનો અર્થ છે કે તમારા ખભા લપસ્યા અથવા નિષ્ફળ થયા વિના દૈનિક પ્રવૃત્તિઓ અને રમતગમતને હેન્ડલ કરી શકે છે.
ટાઇટેનિયમ પ્લેટ્સ અને સિવેન-બટન બાંધકામ બંને પુનરાવર્તિત અક્ષીય લોડિંગ પછી મજબૂત ફિક્સેશન પ્રદાન કરે છે.
બંધ-લૂપ ડબલ એન્ડોબટન ડિઝાઇન કોમર્શિયલ કોર્ટિકલ બટન સિસ્ટમ્સની બાયોમેકનિકલ તાકાત સાથે મેળ ખાય છે.
તમે સ્લિપેજનું ઓછું જોખમ અનુભવો છો, જે સાંધાના સબલક્સેશન અને વધુ સારવારની જરૂરિયાતને રોકવામાં મદદ કરે છે.
અહીં વિવિધ લોડિંગ પરિસ્થિતિઓ હેઠળ બાયોમિકેનિકલ કામગીરીની સરખામણી છે:
લોડ કરવાની સ્થિતિ |
સમૂહ |
જડતા સરખામણી |
પીક VMS સરખામણી |
અક્ષીય લોડિંગ |
LISS + TAP (OF) |
LISS + BP (OF) કરતાં 1.42x વધુ |
LISS + TAP (OF) કરતાં 2% ઓછું |
અક્ષીય લોડિંગ |
LISS + TAP (OF) |
DBPs (OF) કરતાં 1.86x વધારે |
LISS + BP (OF) કરતાં 16% ઓછું |
ટોર્સનલ લોડિંગ |
DBPs (OF) |
LISS + TAP (OF) કરતાં 2% વધારે |
LISS + TAP (OF) કરતાં 8% ઓછું |
ટોર્સનલ લોડિંગ |
DBPs (OF) |
LISS + BP (OF) કરતાં 52% વધારે |
LISS + BP (OF) કરતાં 15% ઓછું |
નોંધ: ટાઇટેનિયમ પ્લેટ રિપેર તમને અક્ષીય પ્લેનમાં ચળવળ માટે ઉત્તમ જડતા અને પ્રતિકાર આપે છે. આનો અર્થ એ છે કે તમારા ખભા લિફ્ટિંગ, પહોંચવા અને રોટેશન દરમિયાન સુરક્ષિત રહે છે.
બાયોમેકનિકલ અભ્યાસો દર્શાવે છે કે ટાઇટેનિયમ પ્લેટ્સ અને એડવાન્સ સિવેન-બટન કન્સ્ટ્રક્શન બંને સમાન લોડને નિષ્ફળતા સુધી પહોંચાડે છે. તમે પુનઃપ્રાપ્તિ દરમિયાન અને તેના પછીના તમારા એસી સંયુક્ત અવ્યવસ્થાને સ્થિર રાખવા માટે આ ઉપકરણો પર વિશ્વાસ કરી શકો છો. જ્યારે તમે ટાઇટેનિયમ પ્લેટ રિપેર પસંદ કરો છો, ત્યારે તમે એવા સોલ્યુશનમાં રોકાણ કરો છો જે મજબૂત હીલિંગ અને ખભાના લાંબા કાર્યને સમર્થન આપે છે.
ટાઇટેનિયમ પ્લેટ લાભો
પુનઃપ્રાપ્તિ અને પરિણામો
જ્યારે તમે એસી જોઈન્ટ ડિસલોકેશન મેનેજમેન્ટ માટે ટાઇટેનિયમ પ્લેટ રિપેર પસંદ કરો છો, ત્યારે તમે મજબૂત પુનઃપ્રાપ્તિ અને ઉત્તમ લાંબા ગાળાના પરિણામો માટે તમારી જાતને સેટ કરો છો. આ પદ્ધતિ તમને ખભાની શક્તિ અને કાર્ય પુનઃપ્રાપ્ત કરવામાં મદદ કરે છે જેથી કરીને તમે તમારી દૈનિક પ્રવૃત્તિઓ અને રમતગમતમાં પાછા આવી શકો.
તમે જૂની પદ્ધતિઓની તુલનામાં ઓછી પીડા અને ગતિની સારી શ્રેણી જોશો.
ઘણા દર્દીઓ શસ્ત્રક્રિયા પછી તેમના ખભા સાથે ઉચ્ચ સંતોષની જાણ કરે છે.
કોન્સ્ટન્ટ-મર્લી સ્કોર, જે ખભાના કાર્યને માપે છે, તે દર્શાવે છે કે ટાઇટેનિયમ પ્લેટ અને કોર વાયર ટેપ તકનીકો તમને પરંપરાગત હૂક પ્લેટો કરતાં વધુ સારા પરિણામો પ્રાપ્ત કરવામાં મદદ કરે છે.
તમે રોજિંદા જીવનની પ્રવૃત્તિઓમાં સુધારેલ પ્રદર્શનની અપેક્ષા રાખી શકો છો, જેમ કે પહોંચવું, ઉપાડવું અને ડ્રેસિંગ.
આગળ વળવું, અથવા તમારા હાથને વધારવાની ક્ષમતા, ઘણી વખત અદ્યતન તકનીકોથી સુધારે છે. સ્યુચર-બટન અથવા ટાઇટેનિયમ પ્લેટ પદ્ધતિઓનો ઉપયોગ કરતા દર્દીઓ લગભગ 172.6° સુધી પહોંચે છે, જ્યારે હૂક પ્લેટ ધરાવતા દર્દીઓ લગભગ 166.0° સુધી પહોંચે છે.
ખભાના હાડકાની નીચે સબએક્રોમિયલ ઇરોશન, કેટલાક ઉપકરણો સાથે થઈ શકે છે, પરંતુ તે સામાન્ય રીતે લાંબા ગાળે તમારા પીડા અથવા કાર્યને અસર કરતું નથી.
ટીપ: મોટા ભાગના લોકો કે જેઓ એસી જોઈન્ટ ડિસલોકેશન માટે ટાઇટેનિયમ પ્લેટ રિપેર મેળવે છે તેઓ તેમના સામાન્ય દિનચર્યાઓ પર ઝડપથી પાછા ફરે છે અને જૂના હાર્ડવેર સાથેની સારવાર કરતા ઓછી જટિલતાઓ સાથે.
તમને સ્થિર સમારકામથી ફાયદો થાય છે જે પ્રારંભિક હિલચાલને સમર્થન આપે છે. આનો અર્થ એ છે કે તમે વહેલા હળવા કસરતો શરૂ કરી શકો છો, જે જડતા અટકાવવામાં મદદ કરે છે અને તમારી પુનઃપ્રાપ્તિને ઝડપી બનાવે છે.
જોખમો અને વિચારણાઓ
દરેક સર્જરી કેટલાક જોખમો સાથે આવે છે. જ્યારે તમે એસી જોઈન્ટ ડિસલોકેશન માટે ટાઇટેનિયમ પ્લેટ રિપેર પસંદ કરો છો, ત્યારે તમારે સંભવિત ગૂંચવણો વિશે જાણવું જોઈએ. તમારી પ્રક્રિયા પહેલા તમારા સર્જન તમારી સાથે આ અંગે ચર્ચા કરશે.
ઘટાડાનું નુકસાન થઈ શકે છે, જેનો અર્થ છે કે સાંધા ફરીથી સ્થળની બહાર નીકળી શકે છે.
પેરી-ઇમ્પ્લાન્ટ ફ્રેક્ચર, અથવા પ્લેટની નજીક વિરામ, થઇ શકે છે પરંતુ તે અસામાન્ય રહે છે.
એક્રોમિયલ કટ-આઉટ, જ્યાં પ્લેટ અસ્થિમાંથી પસાર થાય છે, તે એક દુર્લભ જોખમ છે.
જો હાર્ડવેર ખભાના રજ્જૂ પર દબાવવામાં આવે તો રોટેટર કફ ઇમ્પિંગમેન્ટ વિકસી શકે છે.
કેટલાક લોકો કાયમી ખભાના દુખાવાનો અનુભવ કરે છે, જો કે મોટાભાગના લોકો સાજા થઈ જાય છે.
એક્રોમિયલ ઓસ્ટિઓલિસિસ, અથવા એક્રોમિયનની નજીકના હાડકાના ફેરફારો, કેટલાક કિસ્સાઓમાં દેખાઈ શકે છે.
અહીં હાર્ડવેર-સંબંધિત સમસ્યાઓનો સારાંશ છે:
જટિલતા વર્ણન |
દર |
કિસ્સાઓમાં ઘટાડો ઓળખવામાં નુકશાન |
45% |
નોંધપાત્ર ઘટાડો (>6 મીમી) |
4.5% |
એક વર્ષની અંદર હાર્ડવેર દૂર કરવું એ ઘટાડાના તાત્કાલિક નુકસાન સાથે જોડાયેલું છે |
સંબંધિત જોખમ 3.4; મતભેદ ગુણોત્તર 11.67 |
નોંધ: જો તમને અગવડતા હોય અથવા પ્લેટને કારણે સમસ્યા ઊભી થાય તો તમારા ડૉક્ટર હાર્ડવેરને દૂર કરવાની ભલામણ કરી શકે છે. મોટાભાગના લોકોને બીજી સર્જરીની જરૂર હોતી નથી, પરંતુ તમારી સંભાળ ટીમ સાથે ફોલોઅપ કરવું મહત્વપૂર્ણ છે.
તમારે ટાઇટેનિયમ પ્લેટ રિપેરની કિંમત પણ ધ્યાનમાં લેવી જોઈએ. નોન-સર્જિકલ સંભાળની તુલનામાં ઑપરેટિવ સારવાર માટે કુલ તબીબી ખર્ચ અને હોસ્પિટલમાં રહેવાનો ખર્ચ વધુ છે. જો કે, તમે વધુ સારી સ્થિરતા અને કાર્ય મેળવો છો, જે ઘણા સક્રિય વ્યક્તિઓ માટે રોકાણને યોગ્ય બનાવી શકે છે.
તબીબી સેવાઓનો ખર્ચ નોન-સર્જિકલ કેર ($1,163.81) કરતાં સર્જરી ($11,012.39) માટે વધારે છે.
શસ્ત્રક્રિયા વિના સારવાર કરાયેલ દર્દીઓની સરખામણીમાં સર્જિકલ દર્દીઓ (3.3 દિવસ) માટે હોસ્પિટલ લાંબા સમય સુધી રહે છે (0 દિવસ).
તબીબી સારવાર માટેનો કુલ ખર્ચ ઓપરેટિવ રિપેર ($30,262.17) નોન-ઓપરેટિવ મેનેજમેન્ટ ($7,833.82) કરતાં વધારે છે.
ટીપ: ખભાના સુધારેલા કાર્ય અને વધુ ખર્ચ અને સંભવિત જોખમો સામે ઝડપી પુનઃપ્રાપ્તિના ફાયદાઓનું વજન કરો. તમારા એસી જોઇન્ટ ડિસલોકેશન મેનેજમેન્ટ માટે ટાઇટેનિયમ પ્લેટ રિપેર શ્રેષ્ઠ પસંદગી છે કે કેમ તે નક્કી કરવા માટે તમારા ઓર્થોપેડિક સર્જન સાથે વાત કરો.
લાભો અને જોખમો બંનેને સમજીને, તમે તમારી સારવાર વિશે જાણકાર નિર્ણય લઈ શકો છો. ટાઇટેનિયમ પ્લેટ અને કોર વાયર ટેપ તકનીકો તમને એસી જોઈન્ટ ડિસલોકેશન માટે આધુનિક, વિશ્વસનીય ઉકેલ આપે છે, જે તમને ગમતી પ્રવૃત્તિઓમાં પાછા ફરવામાં મદદ કરે છે.
દર્દીનો અનુભવ
શું અપેક્ષા રાખવી
જ્યારે તમે તમારા એસી જોઇન્ટ ડિસલોકેશન મેનેજમેન્ટના ભાગ રૂપે ટાઇટેનિયમ પ્લેટ રિપેર માટે તૈયારી કરો છો, ત્યારે તમે શરૂઆતથી અંત સુધી સ્પષ્ટ પ્રક્રિયાની અપેક્ષા રાખી શકો છો. શસ્ત્રક્રિયા પહેલાં, તમારી સંભાળ ટીમ તમને ઉપવાસ અને આગમનના સમય વિશે સૂચનાઓ આપશે. એનેસ્થેટીસ્ટ તમારા સ્વાસ્થ્યની સમીક્ષા કરશે અને તમારા એનેસ્થેસિયાના વિકલ્પો સમજાવશે. ઓપરેટિંગ રૂમમાં, તમારી પાસે ECG ઇલેક્ટ્રોડ અને બ્લડ પ્રેશર કફ મૂકવામાં આવશે. શસ્ત્રક્રિયા સામાન્ય રીતે લગભગ 60 થી 75 મિનિટ લે છે.
શસ્ત્રક્રિયા પછી, તમે પુનઃપ્રાપ્તિ રૂમમાં સમય પસાર કરશો. જ્યાં સુધી તમે સ્થિર ન અનુભવો ત્યાં સુધી નર્સો તમારું નિરીક્ષણ કરશે અને ઓક્સિજન અને પ્રવાહી પૂરા પાડશે. તમારો હાથ ગોફણમાં આરામ કરશે, અને તમને આરામદાયક રાખવા માટે તમને પીડા રાહત મળશે. મોટા ભાગના દર્દીઓ જ્યારે સારું લાગે ત્યારે ઘરે જાય છે અને મૌખિક દવાઓ વડે પીડાને નિયંત્રિત કરી શકે છે.
સ્ટેજ |
વર્ણન |
સર્જરી પહેલા |
ઉપવાસ અને આગમન પર સૂચનાઓ; એનેસ્થેસિયા ચર્ચા |
ઓપરેટિંગ રૂમ |
ઇસીજી, બ્લડ પ્રેશર મોનિટરિંગ, એનેસ્થેસિયા; શસ્ત્રક્રિયા 60-75 મિનિટ ચાલે છે |
પુનઃપ્રાપ્તિ રૂમ |
નર્સ મોનિટરિંગ, ઓક્સિજન, IV પ્રવાહી; લગભગ 1 કલાક |
પોસ્ટઓપરેટિવ કેર |
સ્લિંગમાં હાથ, નિયમિત પીડા રાહત |
ડિસ્ચાર્જ |
જ્યારે સ્થિર થાય ત્યારે ઘરે જાઓ; પીડા અને કબજિયાત વ્યવસ્થાપન માટેની સૂચનાઓ |
મોટા ભાગના લોકો શસ્ત્રક્રિયા પછી મોટો સુધારો નોંધે છે. સર્જરી પહેલા પીડાનું પ્રમાણ સરેરાશ 4.9 થી ઘટીને માત્ર 0.55 થઈ જાય છે. શોલ્ડર ફંક્શન સ્કોર 32.8 થી 95.5 સુધી વધે છે. લગભગ દરેક જણ 15 મહિનાની અંદર સારા કાર્ય પર પાછા ફરે છે.
તમે કદાચ ઓછો દુખાવો અનુભવશો અને તમારા ખભાને વધુ સરળતાથી ખસેડશો.
ગૂંચવણો દુર્લભ છે, માત્ર નાના સંયુક્ત સમસ્યાઓના થોડા કેસો સાથે.
મોટાભાગના દર્દીઓ ઝડપથી કામ અને રોજિંદા જીવનમાં પાછા ફરે છે.
પુનર્વસન
રિહેબિલિટેશન તમને ટાઇટેનિયમ પ્લેટ રિપેર પછી ફરીથી તાકાત અને હલનચલન મેળવવામાં મદદ કરે છે. તમારી સંભાળ ટીમ તમને દરેક તબક્કામાં માર્ગદર્શન આપશે. તમે હળવા કસરતોથી પ્રારંભ કરો છો અને વધુ સક્રિય હલનચલન તરફ આગળ વધો છો.
તબક્કો |
પ્રવૃત્તિઓ/વ્યાયામ |
સમયરેખા |
પ્રારંભિક તબક્કો |
સ્લિંગ, સૌમ્ય લોલક અને કોડમેનની કસરતો |
દિવસ 1 |
પ્રારંભિક પુનર્વસન |
નિષ્ક્રિય ગતિ, કફ આઇસોમેટ્રિક્સ |
4 અઠવાડિયા |
મજબુત |
પ્રતિકારક કસરત કાર્યક્રમ |
8 અઠવાડિયા |
કામ પર પાછા ફરો |
જેમ જેમ તમે પ્રગતિ કરો છો તેમ મેન્યુઅલ કામ કરવાની મંજૂરી આપવામાં આવશે |
2-4 મહિના |
રમતગમતની ભાગીદારી |
કોઈ સંપર્ક રમતો નથી |
6 મહિના |
ગતિની શ્રેણી |
તણાવ ટાળો, કોઈ આત્યંતિક પરિભ્રમણ અથવા ઊંચાઈ નહીં |
સમગ્ર પુનર્વસન દરમિયાન |
અદ્યતન કસરતો |
આઇસોમેટ્રિક, આઇસોટોનિક, રોટેટર કફ અને સ્કેપ્યુલા સ્ટેબિલાઇઝર માટે તરંગી |
સંપૂર્ણ નિષ્ક્રિય ROM પછી |
અંતિમ તબક્કો |
ફેંકવું, પકડવું, હલનચલન શિક્ષણ |
પુનર્વસનનો અંત |
તમે 2 થી 3 મહિનામાં મોટાભાગની સામાન્ય પ્રવૃત્તિઓમાં પાછા ફરવાની અપેક્ષા રાખી શકો છો. ઘણા લોકો 6 મહિના પછી રમતગમત અથવા ભારે કામ ફરી શરૂ કરે છે. તમારા સર્જન તમને સ્થિર સમારકામ આપવા માટે કોર વાયર ટેપ અને ટાઇટેનિયમ પ્લેટનો ઉપયોગ કરી શકે છે, જે સુરક્ષિત અને સ્થિર પુનઃપ્રાપ્તિને સમર્થન આપે છે.
ટીપ: તમારી પુનર્વસન યોજનાને નજીકથી અનુસરો. આ કઠોરતાને રોકવામાં મદદ કરે છે અને એસી જોઈન્ટ ડિસલોકેશન મેનેજમેન્ટ પછી મજબૂત હીલિંગને સમર્થન આપે છે.
તમે જોઈ શકો છો કે કેવી રીતે ટાઇટેનિયમ પ્લેટ અને કોર વાયર ટેપ એસી સંયુક્ત ડિસલોકેશન મેનેજમેન્ટમાં વાસ્તવિક તફાવત બનાવે છે. આ અદ્યતન ઉપકરણો તમને જૂની પદ્ધતિઓ કરતાં વધુ સારી સ્થિરતા, ઝડપી પુનઃપ્રાપ્તિ અને ઓછી જટિલતાઓ આપે છે. નીચે આપેલ કોષ્ટક બતાવે છે કે કેવી રીતે આધુનિક તકનીકો તમારા પરિણામોને સુધારે છે:
પરિબળ |
આધુનિક ટેકનીક (ટાઈટ રોપ) |
પરંપરાગત (હૂક પ્લેટ) |
ચીરોની લંબાઈ |
ટૂંકા |
લાંબા સમય સુધી |
રક્ત નુકશાન |
ઓછા |
વધુ |
ગૂંચવણો |
ઓછા |
વધુ |
પુનર્વસન સ્કોર |
ઉચ્ચ |
નીચું |
સંયુક્ત સંરેખણ |
વધુ અનુકૂળ |
ઓછા અનુકૂળ |
ઓર્થોપેડિક માર્ગદર્શિકા સૂચવે છે કે હૂક પ્લેટ્સ એક વિકલ્પ રહે છે, પરંતુ તેને દૂર કરવા માટે ઘણીવાર બીજી સર્જરીની જરૂર પડે છે. તમારી જરૂરિયાતો માટે શ્રેષ્ઠ એસી જોઈન્ટ ડિસલોકેશન મેનેજમેન્ટ પ્લાન શોધવા માટે હંમેશા તમારા ઓર્થોપેડિક સર્જન સાથે વાત કરો.
FAQ
એસી જોઇન્ટ ડિસલોકેશન મેનેજમેન્ટમાં ટાઇટેનિયમ પ્લેટનો મુખ્ય ફાયદો શું છે?
તમે ટાઇટેનિયમ પ્લેટ સાથે મજબૂત, સ્થિર ફિક્સેશન મેળવો છો. આ ઉપકરણ તમારા ખભાને યોગ્ય સ્થિતિમાં ઠીક કરવામાં મદદ કરે છે. તે પ્રારંભિક હિલચાલને ટેકો આપે છે અને જૂની પદ્ધતિઓની તુલનામાં સાંધાના સ્લિપેજનું જોખમ ઘટાડે છે.
કોર વાયર ટેપ સર્જિકલ પરિણામોને કેવી રીતે સુધારે છે?
કોર વાયર ટેપ તમારા સમારકામમાં વધારાની તાકાત ઉમેરે છે. તે હાડકાંને એકસાથે ચુસ્તપણે પકડી રાખે છે. આ તમને ઝડપથી પુનઃપ્રાપ્ત કરવામાં મદદ કરે છે અને શસ્ત્રક્રિયા પછી સાંધાના સ્થાનની બહાર જવાની શક્યતા ઘટાડે છે.
શું મારે સાજા થયા પછી ટાઇટેનિયમ પ્લેટ દૂર કરવી પડશે?
મોટાભાગના લોકોને પ્લેટ દૂર કરવાની જરૂર નથી. જો તમને અગવડતા લાગે અથવા પ્લેટને કારણે સમસ્યા ઊભી થાય તો તમારા ડૉક્ટર તેને સૂચવી શકે છે. શ્રેષ્ઠ એસી જોઈન્ટ ડિસલોકેશન મેનેજમેન્ટ માટે હંમેશા તમારી સંભાળ ટીમ સાથે અનુસરો.
એસી જોઈન્ટ ડિસલોકેશન સર્જરી પછી હું કેટલી જલ્દી રમતોમાં પાછો આવી શકું?
તમે સામાન્ય રીતે લગભગ 3 મહિનામાં બિન-સંપર્ક રમતોમાં પાછા ફરો છો. સંપર્ક રમતો માટે, તમારે 6 મહિના રાહ જોવી પડી શકે છે. તમારા સર્જન અને ભૌતિક ચિકિત્સક તમારી પ્રગતિના આધારે તમારા સુરક્ષિત વળતરનું માર્ગદર્શન કરશે.
શું ટાઇટેનિયમ પ્લેટ રિપેર તમામ ઉંમરના લોકો માટે સુરક્ષિત છે?
ટાઇટેનિયમ પ્લેટ રિપેર ઘણા વય જૂથો માટે સારી રીતે કામ કરે છે. તમારા ડૉક્ટર તમારી ઉંમર, પ્રવૃત્તિ સ્તર અને ઈજાના પ્રકારને ધ્યાનમાં લેશે. આ તમને તમારા એસી જોઈન્ટ ડિસલોકેશન માટે શ્રેષ્ઠ પરિણામ મેળવવામાં મદદ કરે છે.
English
Русский
简体中文
繁體中文
العربية
Français
Español
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
සිංහල
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu