![AC joint dislocation and how Titanium Plate makes a difference AC ਜੁਆਇੰਟ ਡਿਸਲੋਕੇਸ਼ਨ ਅਤੇ ਕਿਵੇਂ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਇੱਕ ਫਰਕ ਪਾਉਂਦੀ ਹੈ]()
ਜਦੋਂ ਤੁਸੀਂ ਇੱਕ ਏਸੀ ਸੰਯੁਕਤ ਵਿਸਥਾਪਨ ਦਾ ਸਾਹਮਣਾ ਕਰਦੇ ਹੋ, ਤਾਂ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟਾਂ ਅਤੇ ਆਧੁਨਿਕ ਫਿਕਸੇਸ਼ਨ ਯੰਤਰ ਮੁਰੰਮਤ ਵਿੱਚ ਇੱਕ ਵੱਡਾ ਕਦਮ ਪੇਸ਼ ਕਰਦੇ ਹਨ। ਇਹ ਉੱਨਤ ਵਿਧੀਆਂ ਤੁਹਾਨੂੰ ਪੁਰਾਣੀਆਂ ਤਕਨੀਕਾਂ ਨਾਲੋਂ ਮਜ਼ਬੂਤ ਸਥਿਰਤਾ ਅਤੇ ਤੇਜ਼ ਰਿਕਵਰੀ ਲਿਆਉਂਦੀਆਂ ਹਨ। ਤੁਸੀਂ ਇਹ ਜਾਣ ਕੇ ਆਤਮ-ਵਿਸ਼ਵਾਸ ਮਹਿਸੂਸ ਕਰ ਸਕਦੇ ਹੋ ਕਿ ਨਵੇਂ ਸਿਸਟਮਾਂ ਨਾਲ ਇਲਾਜ ਕੀਤੇ ਗਏ ਮਰੀਜ਼ਾਂ ਦੇ ਮੋਢੇ ਦੇ ਫੰਕਸ਼ਨ ਸਕੋਰ ਉੱਚੇ ਹੁੰਦੇ ਹਨ ਅਤੇ ਸਮੇਂ ਦੇ ਨਾਲ ਸੰਯੁਕਤ ਬਦਲਾਅ ਘੱਟ ਹੁੰਦੇ ਹਨ।
MSTC ਵਰਗੇ ਆਧੁਨਿਕ ਫਿਕਸੇਸ਼ਨ ਤਰੀਕਿਆਂ ਦੀ ਵਰਤੋਂ ਕਰਨ ਵਾਲੇ ਮਰੀਜ਼ 95.8 ਦੇ ਕਾਂਸਟੈਂਟ-ਮਰਲੇ ਸਕੋਰ 'ਤੇ ਪਹੁੰਚ ਗਏ, ਜੋ ਕਿ ਪੁਰਾਣੀਆਂ ਹੁੱਕ ਪਲੇਟਾਂ ਨਾਲ ਦੇਖੇ ਗਏ 76.7 ਤੋਂ ਬਹੁਤ ਜ਼ਿਆਦਾ ਹੈ।
ਹੁੱਕ ਪਲੇਟਾਂ ਵਾਲੇ 66.7% ਦੇ ਮੁਕਾਬਲੇ MSTC ਵਾਲੇ ਸਿਰਫ਼ 12.5% ਮਰੀਜ਼ਾਂ ਨੇ ਸੰਯੁਕਤ ਤਬਦੀਲੀਆਂ ਦਾ ਅਨੁਭਵ ਕੀਤਾ।
ਤਕਨੀਕ |
ਜਟਿਲਤਾ ਦਰਾਂ |
ਹੋਰ ਮੈਟ੍ਰਿਕਸ |
ਹੁੱਕ ਪਲੇਟ ਫਿਕਸੇਸ਼ਨ |
ਵੱਧ ਘਟਨਾ |
ਹੇਠਲੇ ਮੋਢੇ ਦੇ ਸਕੋਰ, ਹੋਰ ਸੰਯੁਕਤ ਬਦਲਾਅ |
ਟਾਈਟ ਰੋਪ ਤਕਨੀਕ |
ਸਮਾਨ ਦਰਾਂ |
ਬਿਹਤਰ ਦਰਦ ਦੇ ਸਕੋਰ, ਘੱਟ ਰਿਕਵਰੀ ਸਮਾਂ |
ਤੁਸੀਂ ਸੁਰੱਖਿਅਤ ਅਤੇ ਪ੍ਰਭਾਵੀ ਨਤੀਜੇ ਪ੍ਰਦਾਨ ਕਰਨ ਲਈ ਇਹਨਾਂ ਨਵੇਂ ਸਰਜੀਕਲ ਵਿਕਲਪਾਂ 'ਤੇ ਭਰੋਸਾ ਕਰ ਸਕਦੇ ਹੋ, ਪਰੰਪਰਾਗਤ ਮੁਰੰਮਤ ਤੋਂ ਸਪਸ਼ਟ ਅੰਤਰ ਨਿਰਧਾਰਤ ਕਰਦੇ ਹੋ।
ਮੁੱਖ ਟੇਕਅਵੇਜ਼
ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਮੁਰੰਮਤ ਪੁਰਾਣੇ ਤਰੀਕਿਆਂ ਦੇ ਮੁਕਾਬਲੇ ਏਸੀ ਸੰਯੁਕਤ ਡਿਸਲੋਕੇਸ਼ਨ ਲਈ ਮਜ਼ਬੂਤ ਸਥਿਰਤਾ ਅਤੇ ਤੇਜ਼ ਰਿਕਵਰੀ ਦੀ ਪੇਸ਼ਕਸ਼ ਕਰਦੀ ਹੈ।
ਆਧੁਨਿਕ ਫਿਕਸੇਸ਼ਨ ਤਕਨੀਕਾਂ ਦੀ ਵਰਤੋਂ ਕਰਨ ਵਾਲੇ ਮਰੀਜ਼ ਸਮੇਂ ਦੇ ਨਾਲ ਉੱਚ ਮੋਢੇ ਫੰਕਸ਼ਨ ਸਕੋਰ ਅਤੇ ਘੱਟ ਸੰਯੁਕਤ ਤਬਦੀਲੀਆਂ ਦੀ ਰਿਪੋਰਟ ਕਰਦੇ ਹਨ।
ਗੰਭੀਰ ਸੱਟਾਂ ਲਈ ਸਰਜਰੀ ਜ਼ਰੂਰੀ ਹੋ ਸਕਦੀ ਹੈ, ਖਾਸ ਕਰਕੇ ਛੋਟੇ, ਸਰਗਰਮ ਵਿਅਕਤੀਆਂ ਲਈ, ਜਦੋਂ ਕਿ ਹਲਕੀ ਸੱਟਾਂ ਅਕਸਰ ਰੂੜੀਵਾਦੀ ਇਲਾਜ ਨਾਲ ਠੀਕ ਹੋ ਜਾਂਦੀਆਂ ਹਨ।
ਸਰਜਰੀ ਤੋਂ ਬਾਅਦ ਮੁੜ ਵਸੇਬਾ ਮਹੱਤਵਪੂਰਨ ਹੈ; ਇੱਕ ਢਾਂਚਾਗਤ ਯੋਜਨਾ ਦਾ ਪਾਲਣ ਕਰਨਾ ਕਠੋਰਤਾ ਨੂੰ ਰੋਕਣ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ ਅਤੇ ਇਲਾਜ ਦਾ ਸਮਰਥਨ ਕਰਦਾ ਹੈ।
ਦੇ ਲਾਭਾਂ ਅਤੇ ਜੋਖਮਾਂ ਨੂੰ ਸਮਝਣਾ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਮੁਰੰਮਤ ਤੁਹਾਡੇ ਇਲਾਜ ਦੇ ਵਿਕਲਪਾਂ ਬਾਰੇ ਸੂਚਿਤ ਫੈਸਲੇ ਲੈਣ ਵਿੱਚ ਤੁਹਾਡੀ ਮਦਦ ਕਰ ਸਕਦੀ ਹੈ।
AC ਜੁਆਇੰਟ ਡਿਸਲੋਕੇਸ਼ਨ ਸੰਖੇਪ ਜਾਣਕਾਰੀ
![AC joint dislocation overview AC ਜੁਆਇੰਟ ਡਿਸਲੋਕੇਸ਼ਨ ਸੰਖੇਪ ਜਾਣਕਾਰੀ]()
ਇਹ ਕੀ ਹੈ
ਜਦੋਂ ਤੁਸੀਂ ਆਪਣੇ ਮੋਢੇ ਨੂੰ ਸੱਟ ਲਗਾਉਂਦੇ ਹੋ ਤਾਂ ਤੁਸੀਂ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਏਸੀ ਜੋੜਾਂ ਦੇ ਵਿਗਾੜ ਬਾਰੇ ਗੱਲ ਕਰਦੇ ਸੁਣ ਸਕਦੇ ਹੋ। ਇਹ ਸੱਟ ਐਕਰੋਮੀਓਕਲੇਵੀਕੂਲਰ (AC) ਜੋੜ 'ਤੇ ਹੁੰਦੀ ਹੈ, ਜਿੱਥੇ ਤੁਹਾਡੀ ਕਾਲਰਬੋਨ ਤੁਹਾਡੇ ਮੋਢੇ ਦੇ ਬਲੇਡ ਦੇ ਸਭ ਤੋਂ ਉੱਚੇ ਬਿੰਦੂ ਨੂੰ ਮਿਲਦੀ ਹੈ। ਜੋੜ ਤੁਹਾਡੀ ਬਾਂਹ ਨੂੰ ਹਿਲਾਉਣ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ ਅਤੇ ਤੁਹਾਡੇ ਮੋਢੇ ਨੂੰ ਸਥਿਰ ਰੱਖਦਾ ਹੈ।
ਦਸਾਂ ਵਿੱਚੋਂ ਇੱਕ ਮੋਢੇ ਦੀਆਂ ਸੱਟਾਂ ਵਿੱਚ ਇੱਕ ਏਸੀ ਜੁਆਇੰਟ ਡਿਸਲੋਕੇਸ਼ਨ ਹੁੰਦਾ ਹੈ।
ਆਮ ਆਬਾਦੀ ਹਰ ਸਾਲ ਪ੍ਰਤੀ 100,000 ਲੋਕਾਂ 'ਤੇ 3 ਤੋਂ 4 ਕੇਸ ਦੇਖਦੀ ਹੈ।
ਇਹਨਾਂ ਵਿੱਚੋਂ ਅੱਧੇ ਤੋਂ ਵੱਧ ਸੱਟਾਂ ਖੇਡਾਂ ਦੌਰਾਨ ਹੁੰਦੀਆਂ ਹਨ, ਖਾਸ ਕਰਕੇ ਖੇਡਾਂ ਨਾਲ ਸੰਪਰਕ ਕਰੋ।
ਨੌਜਵਾਨਾਂ, ਖਾਸ ਤੌਰ 'ਤੇ 10 ਤੋਂ 30 ਸਾਲ ਦੀ ਉਮਰ ਦੇ ਲੋਕਾਂ ਨੂੰ ਸਭ ਤੋਂ ਵੱਧ ਜੋਖਮ ਹੁੰਦਾ ਹੈ। ਇਸ ਸਮੂਹ ਵਿੱਚ, ਲਗਭਗ ਪੰਜ ਵਿੱਚੋਂ ਇੱਕ ਮੋਢੇ ਦੀ ਸੱਟ ਇੱਕ ਏਸੀ ਜੋੜ ਦੀ ਸੱਟ ਹੈ।
ਤੁਸੀਂ ਕਈ ਕਾਰਨਾਂ ਕਰਕੇ ਏਸੀ ਸੰਯੁਕਤ ਡਿਸਲੋਕੇਸ਼ਨ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦੇ ਹੋ:
ਤੁਹਾਡੇ ਮੋਢੇ ਦੇ ਸਿਖਰ 'ਤੇ ਸਿੱਧਾ ਝਟਕਾ
ਤੁਹਾਡੇ ਮੋਢੇ ਜਾਂ ਫੈਲੇ ਹੋਏ ਹੱਥ 'ਤੇ ਜ਼ੋਰ ਨਾਲ ਡਿੱਗਣਾ
ਭਾਰੀ ਵਸਤੂਆਂ ਨੂੰ ਚੁੱਕਣਾ ਜਾਂ ਦੁਹਰਾਉਣ ਵਾਲੀਆਂ ਓਵਰਹੈੱਡ ਗਤੀਵਿਧੀਆਂ ਕਰਨਾ
ਖੇਡਾਂ ਦੀਆਂ ਸੱਟਾਂ, ਖਾਸ ਕਰਕੇ ਸੰਪਰਕ ਖੇਡਾਂ ਵਿੱਚ
ਜੋੜਾਂ ਨੂੰ ਸ਼ਾਮਲ ਕਰਨ ਵਾਲੇ ਗਠੀਆ ਜਾਂ ਫ੍ਰੈਕਚਰ
ਅੰਦੋਲਨ 'ਤੇ ਪ੍ਰਭਾਵ
ਜਦੋਂ ਤੁਹਾਡੇ ਕੋਲ ਏਸੀ ਜੋੜਾਂ ਦਾ ਵਿਸਥਾਪਨ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਤੁਸੀਂ ਸੰਭਾਵਤ ਤੌਰ 'ਤੇ ਦਰਦ ਮਹਿਸੂਸ ਕਰੋਗੇ, ਖਾਸ ਕਰਕੇ ਜਦੋਂ ਤੁਸੀਂ ਆਪਣੀ ਬਾਂਹ ਨੂੰ ਆਪਣੀ ਛਾਤੀ ਦੇ ਪਾਰ ਕਰਦੇ ਹੋ ਜਾਂ ਇਸ ਨੂੰ ਸਿਰ ਦੇ ਉੱਪਰ ਚੁੱਕਦੇ ਹੋ। ਤੁਹਾਡੇ AC ਜੋੜਾਂ ਨੂੰ ਇਕੱਠਾ ਰੱਖਣ ਵਾਲੇ ਲਿਗਾਮੈਂਟ ਤੁਹਾਡੇ ਮੋਢੇ ਨੂੰ ਸਥਿਰ ਰੱਖਣ ਵਿੱਚ ਵੱਡੀ ਭੂਮਿਕਾ ਨਿਭਾਉਂਦੇ ਹਨ। ਜੇਕਰ ਇਹ ਲਿਗਾਮੈਂਟਸ ਜ਼ਖਮੀ ਹੋ ਜਾਂਦੇ ਹਨ, ਤਾਂ ਤੁਹਾਡਾ ਮੋਢਾ ਅਸਥਿਰ ਅਤੇ ਦੁਖਦਾਈ ਹੋ ਸਕਦਾ ਹੈ।
ਨੋਟ: ਬਹੁਤ ਸਾਰੇ ਲੋਕ ਦੇਖਦੇ ਹਨ ਕਿ ਰੋਜ਼ਾਨਾ ਦੀਆਂ ਗਤੀਵਿਧੀਆਂ, ਜਿਵੇਂ ਕਿ ਸ਼ੈਲਫ 'ਤੇ ਕਿਸੇ ਚੀਜ਼ ਤੱਕ ਪਹੁੰਚਣਾ ਜਾਂ ਖੇਡਾਂ ਖੇਡਣਾ, ਇਸ ਸੱਟ ਤੋਂ ਬਾਅਦ ਮੁਸ਼ਕਲ ਹੋ ਜਾਂਦੇ ਹਨ। ਭੌਤਿਕ ਥੈਰੇਪੀ ਦੇ ਨਾਲ ਵੀ, ਕੁਝ ਬੇਅਰਾਮੀ ਅਤੇ ਸੀਮਤ ਅੰਦੋਲਨ ਜਾਰੀ ਰਹਿ ਸਕਦਾ ਹੈ ਜੇਕਰ ਲਿਗਾਮੈਂਟ ਚੰਗੀ ਤਰ੍ਹਾਂ ਠੀਕ ਨਹੀਂ ਹੁੰਦੇ ਹਨ।
ਤੁਹਾਨੂੰ ਪਤਾ ਲੱਗ ਸਕਦਾ ਹੈ ਕਿ ਤੁਹਾਡਾ ਮੋਢਾ ਕਮਜ਼ੋਰ ਜਾਂ ਅਸਥਿਰ ਮਹਿਸੂਸ ਕਰਦਾ ਹੈ। ਸਧਾਰਨ ਕੰਮ, ਜਿਵੇਂ ਕਿ ਕਮੀਜ਼ ਪਾਉਣਾ ਜਾਂ ਬੈਗ ਚੁੱਕਣਾ, ਚੁਣੌਤੀਪੂਰਨ ਹੋ ਸਕਦਾ ਹੈ। ਸਮੇਂ ਦੇ ਨਾਲ, ਜੇ ਜੋੜ ਸਹੀ ਢੰਗ ਨਾਲ ਠੀਕ ਨਹੀਂ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਹੋ ਸਕਦਾ ਹੈ ਕਿ ਤੁਸੀਂ ਚੱਲ ਰਹੇ ਦਰਦ ਜਾਂ ਓਵਰਹੈੱਡ ਅੰਦੋਲਨਾਂ ਨਾਲ ਪਰੇਸ਼ਾਨੀ ਦਾ ਅਨੁਭਵ ਕਰੋ।
ਸਰਜਰੀ ਕਿਉਂ?
ਜਦੋਂ ਲੋੜ ਹੋਵੇ
ਤੁਸੀਂ ਸ਼ਾਇਦ ਹੈਰਾਨ ਹੋਵੋਗੇ ਕਿ ਏਸੀ ਜੋੜਾਂ ਦੇ ਡਿਸਲੋਕੇਸ਼ਨ ਲਈ ਸਰਜਰੀ ਸਭ ਤੋਂ ਵਧੀਆ ਵਿਕਲਪ ਕਦੋਂ ਬਣ ਜਾਂਦੀ ਹੈ। ਡਾਕਟਰ ਰਾਕਵੁੱਡ ਵਰਗੀਕਰਣ ਦੀ ਵਰਤੋਂ ਇਹ ਫੈਸਲਾ ਕਰਨ ਲਈ ਕਰਦੇ ਹਨ ਕਿ ਕੀ ਤੁਹਾਨੂੰ ਅਪਰੇਸ਼ਨ ਦੀ ਲੋੜ ਹੈ। ਇਹ ਸਿਸਟਮ ਸੱਟਾਂ ਨੂੰ ਇਸ ਗੱਲ ਦੁਆਰਾ ਕ੍ਰਮਬੱਧ ਕਰਦਾ ਹੈ ਕਿ ਜੋੜ ਕਿੰਨੀ ਹਿੱਲ ਗਿਆ ਹੈ ਅਤੇ ਤੁਹਾਡਾ ਮੋਢਾ ਕਿੰਨਾ ਅਸਥਿਰ ਮਹਿਸੂਸ ਕਰਦਾ ਹੈ।
ਰੌਕਵੁੱਡ ਵਰਗੀਕਰਨ |
ਸਰਜੀਕਲ ਸੰਕੇਤ |
ਮਰੀਜ਼ ਦੇ ਕਾਰਕ |
I ਤੋਂ II ਟਾਈਪ ਕਰੋ |
ਕੰਜ਼ਰਵੇਟਿਵ ਇਲਾਜ |
ਘੱਟ ਗਤੀਵਿਧੀ ਦੇ ਪੱਧਰ ਵਾਲੇ ਬਜ਼ੁਰਗ ਮਰੀਜ਼ |
ਕਿਸਮ III |
ਤੁਹਾਡੀ ਗਤੀਵਿਧੀ 'ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ |
ਛੋਟੇ, ਸਰਗਰਮ ਮਰੀਜ਼ਾਂ ਨੂੰ ਸਰਜਰੀ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ |
ਕਿਸਮ IV ਅਤੇ V |
ਸਰਜਰੀ ਦੀ ਅਕਸਰ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ |
ਵਿਅਕਤੀਗਤ ਲੋੜਾਂ ਅਤੇ ਟੀਚਿਆਂ 'ਤੇ ਵਿਚਾਰ ਕੀਤਾ ਜਾਂਦਾ ਹੈ |
ਜੇ ਤੁਹਾਨੂੰ ਹਲਕੀ ਸੱਟ (ਟਾਈਪ I ਜਾਂ II) ਹੈ, ਤਾਂ ਤੁਹਾਨੂੰ ਆਮ ਤੌਰ 'ਤੇ ਸਰਜਰੀ ਦੀ ਲੋੜ ਨਹੀਂ ਹੁੰਦੀ। ਆਰਾਮ, ਬਰਫ਼, ਅਤੇ ਸਰੀਰਕ ਥੈਰੇਪੀ ਜ਼ਿਆਦਾਤਰ ਲੋਕਾਂ ਨੂੰ ਠੀਕ ਹੋਣ ਵਿੱਚ ਮਦਦ ਕਰਦੀ ਹੈ। ਕਿਸਮ III ਦੀਆਂ ਸੱਟਾਂ ਲਈ, ਤੁਹਾਡੀ ਉਮਰ ਅਤੇ ਗਤੀਵਿਧੀ ਪੱਧਰ ਮਾਇਨੇ ਰੱਖਦਾ ਹੈ। ਨੌਜਵਾਨ ਐਥਲੀਟਾਂ ਜਾਂ ਉੱਚ ਸਰੀਰਕ ਮੰਗਾਂ ਵਾਲੇ ਲੋਕਾਂ ਨੂੰ ਸਰਜਰੀ ਤੋਂ ਲਾਭ ਹੋ ਸਕਦਾ ਹੈ। ਕਿਸਮ IV ਅਤੇ V ਨੂੰ ਲਗਭਗ ਹਮੇਸ਼ਾ ਸਰਜੀਕਲ ਮੁਰੰਮਤ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ ਕਿਉਂਕਿ ਜੋੜ ਬਹੁਤ ਅਸਥਿਰ ਜਾਂ ਸਥਾਨ ਤੋਂ ਬਾਹਰ ਹੁੰਦਾ ਹੈ।
ਨੋਟ: ਗੰਭੀਰ ਦਰਦ, ਸਪੱਸ਼ਟ ਵਿਗਾੜ, ਜਾਂ ਤੁਹਾਡੀ ਬਾਂਹ ਦੀ ਵਰਤੋਂ ਕਰਨ ਵਿੱਚ ਮੁਸ਼ਕਲ ਇਹ ਸੰਕੇਤ ਹਨ ਕਿ ਸਰਜਰੀ ਤੁਹਾਨੂੰ ਤੇਜ਼ੀ ਨਾਲ ਆਮ ਵਾਂਗ ਵਾਪਸ ਆਉਣ ਵਿੱਚ ਮਦਦ ਕਰ ਸਕਦੀ ਹੈ।
ਸਰਜੀਕਲ ਵਿਕਲਪ
ਤੁਹਾਡੇ ਕੋਲ ਕਈ ਵਿਕਲਪ ਹਨ ਜੇਕਰ ਤੁਹਾਨੂੰ ਏਸੀ ਜੋੜਾਂ ਦੇ ਡਿਸਲੋਕੇਸ਼ਨ ਲਈ ਸਰਜਰੀ ਦੀ ਲੋੜ ਹੈ। ਸਰਜਨ ਓਪਨ ਜਾਂ ਆਰਥਰੋਸਕੋਪਿਕ (ਘੱਟ ਤੋਂ ਘੱਟ ਹਮਲਾਵਰ) ਤਕਨੀਕਾਂ ਦੀ ਵਰਤੋਂ ਕਰ ਸਕਦੇ ਹਨ। ਦੋਵੇਂ ਤਰੀਕਿਆਂ ਦਾ ਉਦੇਸ਼ ਤੁਹਾਡੇ ਜੋੜਾਂ ਦੀ ਆਮ ਸਥਿਤੀ ਨੂੰ ਬਹਾਲ ਕਰਨਾ ਅਤੇ ਤੁਹਾਡੇ ਮੋਢੇ ਨੂੰ ਸਥਿਰ ਰੱਖਣ ਵਾਲੇ ਲਿਗਾਮੈਂਟਸ ਨੂੰ ਮੁੜ ਬਣਾਉਣਾ ਹੈ।
ਸਰਜੀਕਲ ਤਕਨੀਕ |
ਨਤੀਜੇ |
ਨੋਟਸ |
ਹੁੱਕ ਪਲੇਟ |
ਚੰਗੇ ਨਤੀਜੇ, ਪਰ ਉੱਚ ਜਟਿਲਤਾ ਦਰ |
ਨਵੀਆਂ ਤਕਨੀਕਾਂ ਨਾਲੋਂ ਖੇਡਾਂ ਵਿੱਚ ਘੱਟ ਵਾਪਸੀ |
ਸਿਉਚਰ-ਬਟਨ ਪੁਨਰ ਨਿਰਮਾਣ |
ਬਿਹਤਰ ਸਕੋਰ ਅਤੇ ਤੇਜ਼ ਰਿਕਵਰੀ |
ਅਕਸਰ ਉੱਚ ਦਰਜੇ ਦੀਆਂ ਸੱਟਾਂ ਲਈ ਤਰਜੀਹ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ |
ਗੈਰ-ਕਾਰਜਕਾਰੀ ਪ੍ਰਬੰਧਨ |
ਹਲਕੀ ਸੱਟਾਂ ਲਈ ਕੰਮ ਕਰਦਾ ਹੈ |
ਅਜੇ ਵੀ ਕੁਝ ਦਰਮਿਆਨੀ ਸੱਟਾਂ ਲਈ ਬਹਿਸ ਕੀਤੀ ਗਈ |
ਸਰਜਨ ਅਕਸਰ ਉੱਚ ਦਰਜੇ ਦੀਆਂ ਸੱਟਾਂ ਲਈ ਸਿਉਚਰ-ਬਟਨ ਪੁਨਰ ਨਿਰਮਾਣ ਦੀ ਚੋਣ ਕਰਦੇ ਹਨ। ਇਹ ਵਿਧੀ ਤੁਹਾਨੂੰ ਮੋਢੇ ਦੀ ਬਿਹਤਰ ਫੰਕਸ਼ਨ ਅਤੇ ਖੇਡਾਂ ਵਿੱਚ ਜਲਦੀ ਵਾਪਸੀ ਦਿੰਦੀ ਹੈ।
ਓਪਨ ਅਤੇ ਆਰਥਰੋਸਕੋਪਿਕ ਸਰਜਰੀਆਂ ਦੋਵੇਂ ਸਮਾਨ ਨਤੀਜੇ ਦਿਖਾਉਂਦੀਆਂ ਹਨ। ਤੁਹਾਡਾ ਸਰਜਨ ਤੁਹਾਡੀ ਸੱਟ ਅਤੇ ਲੋੜਾਂ ਦੇ ਆਧਾਰ 'ਤੇ ਸਭ ਤੋਂ ਵਧੀਆ ਪਹੁੰਚ ਚੁਣੇਗਾ।
ਆਧੁਨਿਕ ਮੁਰੰਮਤ ਕੋਰਾਕੋਕਲੇਵੀਕੂਲਰ ਅਤੇ ਐਕਰੋਮੀਓਕਲੇਵੀਕੂਲਰ ਲਿਗਾਮੈਂਟਸ ਦੋਵਾਂ ਨੂੰ ਮੁੜ ਬਣਾਉਣ 'ਤੇ ਕੇਂਦ੍ਰਿਤ ਹੈ। ਇਹ ਤੁਹਾਡੇ ਮੋਢੇ ਦੀ ਤਾਕਤ ਅਤੇ ਸਥਿਰਤਾ ਨੂੰ ਬਹਾਲ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ।
ਜੇ ਤੁਸੀਂ ਸਰਜਰੀ ਦਾ ਸਾਹਮਣਾ ਕਰਦੇ ਹੋ, ਤਾਂ ਤੁਹਾਡਾ ਡਾਕਟਰ ਵਿਕਲਪਾਂ ਦੀ ਵਿਆਖਿਆ ਕਰੇਗਾ ਅਤੇ ਤੁਹਾਡੀ ਰਿਕਵਰੀ ਲਈ ਸਭ ਤੋਂ ਵਧੀਆ ਯੋਜਨਾ ਚੁਣਨ ਵਿੱਚ ਤੁਹਾਡੀ ਮਦਦ ਕਰੇਗਾ।
ਰਵਾਇਤੀ ਮੁਰੰਮਤ ਦੇ ਤਰੀਕੇ
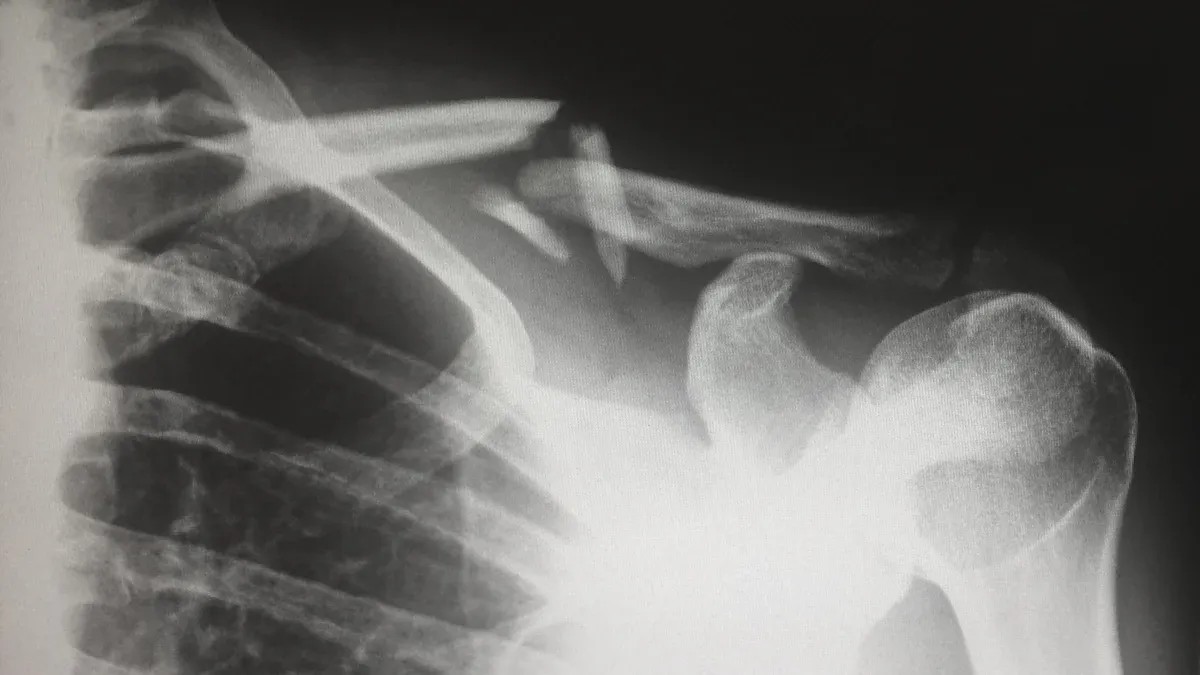
ਆਮ ਤਕਨੀਕ
ਜਦੋਂ ਤੁਸੀਂ ਦੇਖਦੇ ਹੋ ਕਿ ਡਾਕਟਰ ਕਿਵੇਂ ਏਸੀ ਜੋੜਾਂ ਦੇ ਵਿਗਾੜ ਦਾ ਇਲਾਜ ਕਰਦੇ ਸਨ, ਤਾਂ ਤੁਹਾਨੂੰ ਕਈ ਆਮ ਸਰਜੀਕਲ ਤਰੀਕੇ ਮਿਲਦੇ ਹਨ। ਸਰਜਨ ਅਕਸਰ ਜੋੜ ਨੂੰ ਥਾਂ 'ਤੇ ਰੱਖਣ ਲਈ ਕੇ-ਤਾਰਾਂ, ਹੁੱਕ ਪਲੇਟਾਂ, ਜਾਂ ਸਸਪੈਂਸਰੀ ਫਿਕਸੇਸ਼ਨ ਯੰਤਰਾਂ ਦੀ ਵਰਤੋਂ ਕਰਦੇ ਹਨ। ਕੇ-ਤਾਰ ਪਤਲੇ ਧਾਤ ਦੀਆਂ ਪਿੰਨ ਹਨ ਜੋ ਹੱਡੀਆਂ ਨੂੰ ਜੋੜਦੀਆਂ ਹਨ। ਹੁੱਕ ਪਲੇਟਾਂ ਕਾਲਰਬੋਨ ਦੇ ਸਿਖਰ 'ਤੇ ਬੈਠਦੀਆਂ ਹਨ ਅਤੇ ਜੋੜਾਂ ਨੂੰ ਸਥਿਰ ਰੱਖਣ ਲਈ ਐਕਰੋਮਿਅਨ ਦੇ ਹੇਠਾਂ ਹੁੱਕ ਕਰਦੀਆਂ ਹਨ। ਸਸਪੈਂਸਰੀ ਫਿਕਸੇਸ਼ਨ ਯੰਤਰ, ਜਿਵੇਂ ਕਿ ਸ਼ੁਰੂਆਤੀ ਐਂਡੋਬਟਨ ਸਿਸਟਮ, ਹੱਡੀਆਂ ਨੂੰ ਆਪਸ ਵਿੱਚ ਬੰਨ੍ਹਣ ਲਈ ਮਜ਼ਬੂਤ ਸਿਉਚਰ ਅਤੇ ਬਟਨਾਂ ਦੀ ਵਰਤੋਂ ਕਰਦੇ ਹਨ।
ਕੁਝ ਡਾਕਟਰਾਂ ਨੇ ਸਿੰਥੈਟਿਕ ਸਾਮੱਗਰੀ ਦੀ ਵੀ ਕੋਸ਼ਿਸ਼ ਕੀਤੀ, ਜਿਵੇਂ ਕਿ LARS ਲਿਗਾਮੈਂਟਸ, ਜਾਂ ਤੁਹਾਡੇ ਆਪਣੇ ਸਰੀਰ ਜਾਂ ਕਿਸੇ ਦਾਨੀ ਤੋਂ ਜੈਵਿਕ ਗ੍ਰਾਫਟ ਦੀ ਵਰਤੋਂ ਕੀਤੀ। ਇਹਨਾਂ ਤਰੀਕਿਆਂ ਦਾ ਉਦੇਸ਼ ਫਟੇ ਹੋਏ ਲਿਗਾਮੈਂਟਸ ਨੂੰ ਦੁਬਾਰਾ ਬਣਾਉਣਾ ਅਤੇ ਆਮ ਅੰਦੋਲਨ ਨੂੰ ਬਹਾਲ ਕਰਨਾ ਹੈ।
ਨੋਟ: ਇਹਨਾਂ ਤਕਨੀਕਾਂ ਵਿੱਚੋਂ ਹਰ ਇੱਕ ਨੇ ਤੁਹਾਡੇ ਮੋਢੇ ਵਿੱਚ ਸਥਿਰਤਾ ਅਤੇ ਕਾਰਜ ਨੂੰ ਵਾਪਸ ਲਿਆਉਣ ਦੀ ਕੋਸ਼ਿਸ਼ ਕੀਤੀ, ਪਰ ਉਹ ਆਪਣੀਆਂ ਚੁਣੌਤੀਆਂ ਦੇ ਆਪਣੇ ਸਮੂਹ ਦੇ ਨਾਲ ਆਈਆਂ।
ਸੀਮਾਵਾਂ
ਤੁਹਾਨੂੰ ਪਤਾ ਹੋਣਾ ਚਾਹੀਦਾ ਹੈ ਕਿ ਰਵਾਇਤੀ ਮੁਰੰਮਤ ਦੇ ਢੰਗਾਂ ਦੀਆਂ ਕਈ ਮਹੱਤਵਪੂਰਨ ਸੀਮਾਵਾਂ ਹਨ। ਬਹੁਤ ਸਾਰੇ ਮਰੀਜ਼ਾਂ ਨੇ ਸਰਜਰੀ ਤੋਂ ਬਾਅਦ ਸਮੱਸਿਆਵਾਂ ਦਾ ਅਨੁਭਵ ਕੀਤਾ, ਜਿਸ ਨਾਲ ਉਨ੍ਹਾਂ ਦੀ ਰਿਕਵਰੀ ਅਤੇ ਲੰਬੇ ਸਮੇਂ ਦੇ ਨਤੀਜਿਆਂ 'ਤੇ ਅਸਰ ਪਿਆ।
ਕੇ-ਤਾਰ ਤਕਨੀਕਾਂ ਅਕਸਰ ਜਟਿਲਤਾਵਾਂ ਦਾ ਕਾਰਨ ਬਣਦੀਆਂ ਹਨ, ਜਿਵੇਂ ਕਿ ਪਿੰਨ ਟੁੱਟਣਾ ਜਾਂ ਜੋੜ ਵਿੱਚ ਡੀਜਨਰੇਟਿਵ ਤਬਦੀਲੀਆਂ।
ਐਂਡੋਬਟਨ ਪ੍ਰਣਾਲੀਆਂ ਕਈ ਵਾਰ ਜੋੜਾਂ ਨੂੰ ਥਾਂ 'ਤੇ ਰੱਖਣ ਵਿੱਚ ਅਸਫਲ ਰਹਿੰਦੀਆਂ ਹਨ, ਅਧਿਐਨਾਂ ਦੇ ਨਾਲ 24% ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਕਟੌਤੀ ਦਾ ਨੁਕਸਾਨ ਹੁੰਦਾ ਹੈ।
ਸਸਪੈਂਸਰੀ ਫਿਕਸੇਸ਼ਨ ਡਿਵਾਈਸਾਂ ਦੀ ਅਸਫਲਤਾ ਦਰਾਂ 16.6% ਤੋਂ 50% ਤੱਕ ਸਨ। ਇਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਵੱਡੀ ਗਿਣਤੀ ਵਿੱਚ ਮਰੀਜ਼ਾਂ ਨੂੰ ਵਧੇਰੇ ਇਲਾਜ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ।
LARS ਵਰਗੇ ਸਿੰਥੈਟਿਕ ਲਿਗਾਮੈਂਟਸ ਨੇ 3.3% ਦੀ ਘੱਟ ਜਟਿਲਤਾ ਦਰ ਅਤੇ 93.3% ਦੀ ਉੱਚ ਸਫਲਤਾ ਦਰ ਦਿਖਾਈ। ਹਾਲਾਂਕਿ, ਜੈਵਿਕ ਗ੍ਰਾਫਟ ਆਮ ਤੌਰ 'ਤੇ ਪੁਰਾਣੀਆਂ ਸੱਟਾਂ ਲਈ ਬਿਹਤਰ ਨਤੀਜੇ ਦਿੰਦੇ ਹਨ।
ਇਹਨਾਂ ਸੀਮਾਵਾਂ ਨੇ ਡਾਕਟਰਾਂ ਨੂੰ ਏਸੀ ਸੰਯੁਕਤ ਵਿਸਥਾਪਨ ਦਾ ਪ੍ਰਬੰਧਨ ਕਰਨ ਦੇ ਬਿਹਤਰ ਤਰੀਕੇ ਲੱਭੇ। ਨਵੀਆਂ ਤਕਨੀਕਾਂ ਹੁਣ ਮਜ਼ਬੂਤ ਫਿਕਸੇਸ਼ਨ, ਘੱਟ ਪੇਚੀਦਗੀਆਂ ਅਤੇ ਤੇਜ਼ੀ ਨਾਲ ਰਿਕਵਰੀ 'ਤੇ ਧਿਆਨ ਕੇਂਦ੍ਰਤ ਕਰਦੀਆਂ ਹਨ।
ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਮੁਰੰਮਤ
![Titanium plate repair ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਮੁਰੰਮਤ]()
ਇਹ ਕਿਵੇਂ ਕੰਮ ਕਰਦਾ ਹੈ
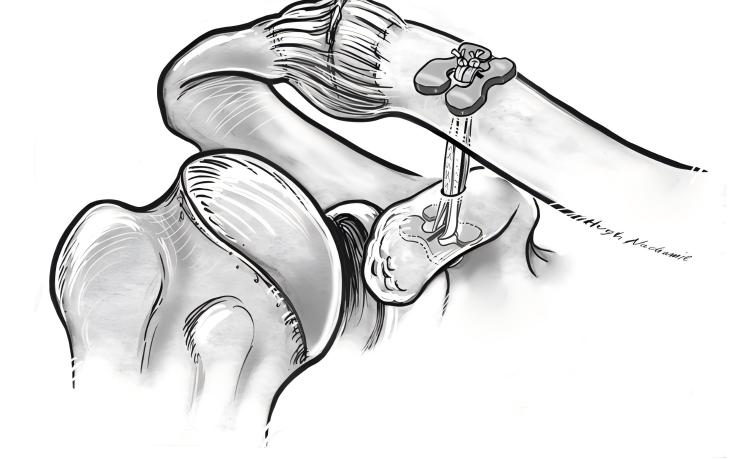
ਜਦੋਂ ਤੁਹਾਨੂੰ ਐਡਵਾਂਸਡ ਏਸੀ ਜੁਆਇੰਟ ਡਿਸਲੋਕੇਸ਼ਨ ਪ੍ਰਬੰਧਨ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ, ਟਾਇਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਮੁਰੰਮਤ ਇੱਕ ਭਰੋਸੇਮੰਦ ਹੱਲ ਪੇਸ਼ ਕਰਦੀ ਹੈ. ਸਰਜਨ ਤੁਹਾਡੇ ਮੋਢੇ ਦੀ ਸਥਿਰਤਾ ਅਤੇ ਕਾਰਜ ਨੂੰ ਬਹਾਲ ਕਰਨ ਲਈ ਇੱਕ ਕਦਮ-ਦਰ-ਕਦਮ ਪਹੁੰਚ ਵਰਤਦੇ ਹਨ। ਇਹ ਉਹ ਹੈ ਜੋ ਤੁਸੀਂ ਪ੍ਰਕਿਰਿਆ ਦੌਰਾਨ ਉਮੀਦ ਕਰ ਸਕਦੇ ਹੋ:
ਤੁਹਾਨੂੰ ਆਰਾਮਦਾਇਕ ਰੱਖਣ ਲਈ ਜਨਰਲ ਅਨੱਸਥੀਸੀਆ ਪ੍ਰਾਪਤ ਹੁੰਦਾ ਹੈ।
ਸਰਜੀਕਲ ਟੀਮ ਤੁਹਾਨੂੰ ਬੀਚ ਕੁਰਸੀ ਦੀ ਸਥਿਤੀ ਵਿੱਚ ਰੱਖਦੀ ਹੈ। ਤੁਹਾਡੇ ਮੋਢੇ ਪੈਡ ਹੋ ਜਾਂਦੇ ਹਨ, ਅਤੇ ਤੁਹਾਡਾ ਸਿਰ ਸਿਹਤਮੰਦ ਪਾਸੇ ਵੱਲ ਝੁਕਦਾ ਹੈ।
ਸਰਜਨ ਤੁਹਾਡੇ ਕੋਰਾਕੋਇਡ ਦੀ ਸਤਹ ਅਤੇ ਤੁਹਾਡੇ ਕਲੇਵਿਕਲ ਦੇ ਅੰਤ ਨੂੰ ਬੇਨਕਾਬ ਕਰਦਾ ਹੈ।
ਇੱਕ ਫਲੋਰੋਸਕੋਪੀ ਯੂਨਿਟ ਟੀਮ ਨੂੰ ਤੁਹਾਡੀ ਹੰਸਲੀ ਨੂੰ ਸਾਫ਼-ਸਾਫ਼ ਦੇਖਣ ਵਿੱਚ ਮਦਦ ਕਰਦੀ ਹੈ।
ਸਰਜਨ ਤੁਹਾਡੇ ਐਕਰੋਮੀਓਕਲੇਵੀਕੂਲਰ ਜੋੜ ਦੇ ਅੰਦਰਲੇ ਕਿਨਾਰੇ 'ਤੇ ਚਮੜੀ ਦਾ 4-5 ਸੈਂਟੀਮੀਟਰ ਚੀਰਾ ਬਣਾਉਂਦਾ ਹੈ।
ਚਮੜੀ ਅਤੇ ਟਿਸ਼ੂ ਨੂੰ ਵਿਸਥਾਪਿਤ ਜੋੜ ਤੱਕ ਪਹੁੰਚਣ ਲਈ ਖੋਲ੍ਹਿਆ ਜਾਂਦਾ ਹੈ।
ਫਟੇ ਹੋਏ ਟਿਸ਼ੂ ਨੂੰ ਸਾਫ਼ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਤੁਹਾਡੀ ਕੋਰਾਕੋਇਡ ਪ੍ਰਕਿਰਿਆ ਦੇ ਪਾਸੇ ਦੇ ਕਿਨਾਰੇ ਦੇ ਨਾਲ ਇੱਕ ਨਾੜੀ ਕਲੈਂਪ ਪਾਈ ਜਾਂਦੀ ਹੈ।
ਸਰਜਨ ਇੱਕ ਸੁਰੰਗ ਬਣਾਉਂਦਾ ਹੈ ਅਤੇ ਤੁਹਾਡੇ ਕਲੈਵਿਕਲ ਦੇ ਬਾਹਰੀ ਸਿਰੇ ਨੂੰ ਚਿੰਨ੍ਹਿਤ ਕਰਦਾ ਹੈ।
ਗਾਈਡਰ ਨੂੰ ਤੁਹਾਡੀ ਕੋਰਾਕੋਇਡ ਪ੍ਰਕਿਰਿਆ ਦੇ ਹੇਠਲੇ ਕਿਨਾਰੇ ਵਿੱਚ ਪਾਇਆ ਜਾਂਦਾ ਹੈ, ਕਲੇਵਿਕਲ ਮਾਰਕ 'ਤੇ ਸੁਰੰਗ ਦੇ ਬਾਅਦ.
ਸੀ-ਆਰਮ ਫਲੋਰੋਸਕੋਪੀ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਗਾਈਡਰ ਦੀ ਸਥਿਤੀ ਦੀ ਪੁਸ਼ਟੀ ਕੀਤੀ ਜਾਂਦੀ ਹੈ।
ਸੰਕੇਤ: ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਮੁਰੰਮਤ ਵਿੱਚ ਅਕਸਰ ਗੰਢ ਰਹਿਤ ਉਸਾਰੀ ਅਤੇ ਵਰਤੋਂ ਹੁੰਦੀ ਹੈ ਕੋਰ ਵਾਇਰ ਟੇਪ । ਜੋੜ ਨੂੰ ਸੁਰੱਖਿਅਤ ਕਰਨ ਲਈ ਇਹ ਵਿਧੀ ਗੰਢ ਦੇ ਫਿਸਲਣ ਦੇ ਜੋਖਮ ਨੂੰ ਘਟਾਉਂਦੀ ਹੈ ਅਤੇ ਲੰਬੇ ਸਮੇਂ ਦੀ ਸਥਿਰਤਾ ਵਿੱਚ ਸੁਧਾਰ ਕਰਦੀ ਹੈ।
ਤੁਹਾਨੂੰ ਅਜਿਹੀ ਤਕਨੀਕ ਤੋਂ ਲਾਭ ਹੁੰਦਾ ਹੈ ਜੋ ਸਟੀਕ ਪਲੇਸਮੈਂਟ ਅਤੇ ਮਜ਼ਬੂਤ ਫਿਕਸੇਸ਼ਨ 'ਤੇ ਕੇਂਦ੍ਰਿਤ ਹੁੰਦੀ ਹੈ। ਟਾਈਟੇਨੀਅਮ ਯੰਤਰਾਂ ਦੀ ਵਰਤੋਂ ਤੁਹਾਡੇ ਜੋੜਾਂ ਨੂੰ ਸਹੀ ਸਥਿਤੀ ਵਿੱਚ ਠੀਕ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦੀ ਹੈ ਅਤੇ ਸ਼ੁਰੂਆਤੀ ਅੰਦੋਲਨ ਦਾ ਸਮਰਥਨ ਕਰਦੀ ਹੈ।
ਬਾਇਓਮੈਕਨੀਕਲ ਸਥਿਰਤਾ
ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਮੁਰੰਮਤ ਇਸਦੀ ਬਾਇਓਮੈਕਨੀਕਲ ਤਾਕਤ ਲਈ ਵੱਖਰਾ ਹੈ। ਤੁਹਾਨੂੰ ਧੁਰੀ ਅਤੇ ਉੱਤਮ ਦੋਵੇਂ ਜਹਾਜ਼ਾਂ ਵਿੱਚ ਸਥਿਰਤਾ ਮਿਲਦੀ ਹੈ, ਜਿਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਤੁਹਾਡਾ ਮੋਢਾ ਰੋਜ਼ਾਨਾ ਦੀਆਂ ਗਤੀਵਿਧੀਆਂ ਅਤੇ ਖੇਡਾਂ ਨੂੰ ਫਿਸਲਣ ਜਾਂ ਅਸਫਲ ਹੋਏ ਬਿਨਾਂ ਸੰਭਾਲ ਸਕਦਾ ਹੈ।
ਟਾਈਟੇਨੀਅਮ ਪਲੇਟਾਂ ਅਤੇ ਸਿਉਚਰ-ਬਟਨ ਕੰਸਟਰਕਸ਼ਨ ਦੋਵੇਂ ਵਾਰ-ਵਾਰ ਧੁਰੀ ਲੋਡਿੰਗ ਤੋਂ ਬਾਅਦ ਮਜ਼ਬੂਤ ਫਿਕਸੇਸ਼ਨ ਪ੍ਰਦਾਨ ਕਰਦੇ ਹਨ।
ਬੰਦ-ਲੂਪ ਡਬਲ ਐਂਡੋਬਟਨ ਡਿਜ਼ਾਈਨ ਵਪਾਰਕ ਕਾਰਟਿਕਲ ਬਟਨ ਪ੍ਰਣਾਲੀਆਂ ਦੀ ਬਾਇਓਮੈਕਨੀਕਲ ਤਾਕਤ ਨਾਲ ਮੇਲ ਖਾਂਦਾ ਹੈ।
ਤੁਸੀਂ ਫਿਸਲਣ ਦੇ ਘਟੇ ਹੋਏ ਜੋਖਮ ਦਾ ਅਨੁਭਵ ਕਰਦੇ ਹੋ, ਜੋ ਜੋੜਾਂ ਦੇ ਝੁਲਸਣ ਅਤੇ ਹੋਰ ਇਲਾਜ ਦੀ ਲੋੜ ਨੂੰ ਰੋਕਣ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ।
ਇੱਥੇ ਵੱਖ-ਵੱਖ ਲੋਡਿੰਗ ਹਾਲਤਾਂ ਵਿੱਚ ਬਾਇਓਮੈਕਨੀਕਲ ਪ੍ਰਦਰਸ਼ਨ ਦੀ ਤੁਲਨਾ ਕੀਤੀ ਗਈ ਹੈ:
ਲੋਡ ਕਰਨ ਦੀ ਸਥਿਤੀ |
ਸਮੂਹ |
ਕਠੋਰਤਾ ਦੀ ਤੁਲਨਾ |
ਪੀਕ VMS ਤੁਲਨਾ |
ਧੁਰੀ ਲੋਡਿੰਗ |
LISS + ਟੈਪ (OF) |
LISS + BP (OF) ਤੋਂ 1.42 ਗੁਣਾ ਵੱਧ |
LISS + TAP (OF) ਤੋਂ 2% ਘੱਟ |
ਧੁਰੀ ਲੋਡਿੰਗ |
LISS + ਟੈਪ (OF) |
DBPs (OF) ਤੋਂ 1.86x ਵੱਧ |
LISS + BP (OF) ਤੋਂ 16% ਘੱਟ |
ਟੋਰਸ਼ਨਲ ਲੋਡਿੰਗ |
DBPs (OF) |
LISS + TAP (OF) ਤੋਂ 2% ਵੱਧ |
LISS + TAP (OF) ਤੋਂ 8% ਘੱਟ |
ਟੋਰਸ਼ਨਲ ਲੋਡਿੰਗ |
DBPs (OF) |
LISS + BP (OF) ਤੋਂ 52% ਵੱਧ |
LISS + BP (OF) ਤੋਂ 15% ਘੱਟ |
ਨੋਟ: ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਮੁਰੰਮਤ ਤੁਹਾਨੂੰ ਧੁਰੀ ਪਲੇਨ ਵਿੱਚ ਅੰਦੋਲਨ ਲਈ ਸ਼ਾਨਦਾਰ ਕਠੋਰਤਾ ਅਤੇ ਵਿਰੋਧ ਦਿੰਦੀ ਹੈ। ਇਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਤੁਹਾਡਾ ਮੋਢਾ ਚੁੱਕਣ, ਪਹੁੰਚਣ ਅਤੇ ਘੁੰਮਣ ਦੌਰਾਨ ਸੁਰੱਖਿਅਤ ਰਹਿੰਦਾ ਹੈ।
ਬਾਇਓਮੈਕੈਨੀਕਲ ਅਧਿਐਨ ਦਰਸਾਉਂਦੇ ਹਨ ਕਿ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟਾਂ ਅਤੇ ਐਡਵਾਂਸਡ ਸਿਉਚਰ-ਬਟਨ ਕੰਸਟਰਕਸ਼ਨ ਦੋਵੇਂ ਅਸਫਲਤਾ ਲਈ ਸਮਾਨ ਲੋਡ ਪ੍ਰਦਾਨ ਕਰਦੇ ਹਨ। ਤੁਸੀਂ ਰਿਕਵਰੀ ਦੌਰਾਨ ਅਤੇ ਇਸ ਤੋਂ ਬਾਅਦ ਆਪਣੇ ਏਸੀ ਜੁਆਇੰਟ ਡਿਸਲੋਕੇਸ਼ਨ ਨੂੰ ਸਥਿਰ ਰੱਖਣ ਲਈ ਇਹਨਾਂ ਡਿਵਾਈਸਾਂ 'ਤੇ ਭਰੋਸਾ ਕਰ ਸਕਦੇ ਹੋ। ਜਦੋਂ ਤੁਸੀਂ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਮੁਰੰਮਤ ਦੀ ਚੋਣ ਕਰਦੇ ਹੋ, ਤਾਂ ਤੁਸੀਂ ਇੱਕ ਅਜਿਹੇ ਹੱਲ ਵਿੱਚ ਨਿਵੇਸ਼ ਕਰਦੇ ਹੋ ਜੋ ਮਜ਼ਬੂਤ ਇਲਾਜ ਅਤੇ ਸਥਾਈ ਮੋਢੇ ਫੰਕਸ਼ਨ ਦਾ ਸਮਰਥਨ ਕਰਦਾ ਹੈ।
ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਲਾਭ
ਰਿਕਵਰੀ ਅਤੇ ਨਤੀਜੇ
ਜਦੋਂ ਤੁਸੀਂ ਏਸੀ ਸੰਯੁਕਤ ਡਿਸਲੋਕੇਸ਼ਨ ਪ੍ਰਬੰਧਨ ਲਈ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਮੁਰੰਮਤ ਦੀ ਚੋਣ ਕਰਦੇ ਹੋ, ਤਾਂ ਤੁਸੀਂ ਮਜ਼ਬੂਤ ਰਿਕਵਰੀ ਅਤੇ ਸ਼ਾਨਦਾਰ ਲੰਬੇ ਸਮੇਂ ਦੇ ਨਤੀਜਿਆਂ ਲਈ ਆਪਣੇ ਆਪ ਨੂੰ ਸੈਟ ਅਪ ਕਰਦੇ ਹੋ। ਇਹ ਵਿਧੀ ਤੁਹਾਨੂੰ ਮੋਢੇ ਦੀ ਤਾਕਤ ਅਤੇ ਕਾਰਜ ਨੂੰ ਮੁੜ ਪ੍ਰਾਪਤ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦੀ ਹੈ ਤਾਂ ਜੋ ਤੁਸੀਂ ਆਪਣੀਆਂ ਰੋਜ਼ਾਨਾ ਦੀਆਂ ਗਤੀਵਿਧੀਆਂ ਅਤੇ ਖੇਡਾਂ ਵਿੱਚ ਵਾਪਸ ਆ ਸਕੋ।
ਤੁਸੀਂ ਪੁਰਾਣੇ ਤਰੀਕਿਆਂ ਦੇ ਮੁਕਾਬਲੇ ਘੱਟ ਦਰਦ ਅਤੇ ਗਤੀ ਦੀ ਬਿਹਤਰ ਰੇਂਜ ਵੇਖੋਗੇ।
ਬਹੁਤ ਸਾਰੇ ਮਰੀਜ਼ ਸਰਜਰੀ ਤੋਂ ਬਾਅਦ ਆਪਣੇ ਮੋਢੇ ਨਾਲ ਵਧੇਰੇ ਸੰਤੁਸ਼ਟੀ ਦੀ ਰਿਪੋਰਟ ਕਰਦੇ ਹਨ।
ਕੰਸਟੈਂਟ-ਮਰਲੇ ਸਕੋਰ, ਜੋ ਮੋਢੇ ਦੇ ਫੰਕਸ਼ਨ ਨੂੰ ਮਾਪਦਾ ਹੈ, ਇਹ ਦਰਸਾਉਂਦਾ ਹੈ ਕਿ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਅਤੇ ਕੋਰ ਵਾਇਰ ਟੇਪ ਤਕਨੀਕਾਂ ਰਵਾਇਤੀ ਹੁੱਕ ਪਲੇਟਾਂ ਨਾਲੋਂ ਬਿਹਤਰ ਨਤੀਜੇ ਪ੍ਰਾਪਤ ਕਰਨ ਵਿੱਚ ਤੁਹਾਡੀ ਮਦਦ ਕਰਦੀਆਂ ਹਨ।
ਤੁਸੀਂ ਰੋਜ਼ਾਨਾ ਜੀਵਨ ਦੀਆਂ ਗਤੀਵਿਧੀਆਂ ਵਿੱਚ ਬਿਹਤਰ ਪ੍ਰਦਰਸ਼ਨ ਦੀ ਉਮੀਦ ਕਰ ਸਕਦੇ ਹੋ, ਜਿਵੇਂ ਕਿ ਪਹੁੰਚਣਾ, ਚੁੱਕਣਾ ਅਤੇ ਕੱਪੜੇ ਪਾਉਣਾ।
ਅੱਗੇ ਵਧਣਾ, ਜਾਂ ਤੁਹਾਡੀ ਬਾਂਹ ਚੁੱਕਣ ਦੀ ਯੋਗਤਾ, ਅਕਸਰ ਉੱਨਤ ਤਕਨੀਕਾਂ ਨਾਲ ਸੁਧਾਰਦੀ ਹੈ। ਸਿਉਚਰ-ਬਟਨ ਜਾਂ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਵਿਧੀਆਂ ਦੀ ਵਰਤੋਂ ਕਰਨ ਵਾਲੇ ਮਰੀਜ਼ ਲਗਭਗ 172.6° ਤੱਕ ਪਹੁੰਚਦੇ ਹਨ, ਜਦੋਂ ਕਿ ਹੁੱਕ ਪਲੇਟਾਂ ਵਾਲੇ ਮਰੀਜ਼ ਲਗਭਗ 166.0° ਤੱਕ ਪਹੁੰਚਦੇ ਹਨ।
ਸਬਕਰੋਮੀਅਲ ਇਰੋਸ਼ਨ, ਮੋਢੇ ਦੀ ਹੱਡੀ ਦੇ ਹੇਠਾਂ ਇੱਕ ਤਬਦੀਲੀ, ਕੁਝ ਯੰਤਰਾਂ ਨਾਲ ਹੋ ਸਕਦੀ ਹੈ, ਪਰ ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਲੰਬੇ ਸਮੇਂ ਵਿੱਚ ਤੁਹਾਡੇ ਦਰਦ ਜਾਂ ਕਾਰਜ ਨੂੰ ਪ੍ਰਭਾਵਤ ਨਹੀਂ ਕਰਦੀ ਹੈ।
ਸੰਕੇਤ: ਬਹੁਤੇ ਲੋਕ ਜੋ AC ਜੁਆਇੰਟ ਡਿਸਲੋਕੇਸ਼ਨ ਲਈ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਮੁਰੰਮਤ ਪ੍ਰਾਪਤ ਕਰਦੇ ਹਨ, ਉਹ ਪੁਰਾਣੇ ਹਾਰਡਵੇਅਰ ਨਾਲ ਇਲਾਜ ਕੀਤੇ ਗਏ ਲੋਕਾਂ ਨਾਲੋਂ ਤੇਜ਼ੀ ਨਾਲ ਅਤੇ ਘੱਟ ਜਟਿਲਤਾਵਾਂ ਦੇ ਨਾਲ ਆਪਣੇ ਆਮ ਰੁਟੀਨ 'ਤੇ ਵਾਪਸ ਆਉਂਦੇ ਹਨ।
ਤੁਹਾਨੂੰ ਇੱਕ ਸਥਿਰ ਮੁਰੰਮਤ ਤੋਂ ਲਾਭ ਹੁੰਦਾ ਹੈ ਜੋ ਸ਼ੁਰੂਆਤੀ ਅੰਦੋਲਨ ਦਾ ਸਮਰਥਨ ਕਰਦਾ ਹੈ। ਇਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਤੁਸੀਂ ਜਲਦੀ ਹੀ ਕੋਮਲ ਅਭਿਆਸ ਸ਼ੁਰੂ ਕਰ ਸਕਦੇ ਹੋ, ਜੋ ਕਠੋਰਤਾ ਨੂੰ ਰੋਕਣ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ ਅਤੇ ਤੁਹਾਡੀ ਰਿਕਵਰੀ ਨੂੰ ਤੇਜ਼ ਕਰਦਾ ਹੈ।
ਜੋਖਮ ਅਤੇ ਵਿਚਾਰ
ਹਰ ਸਰਜਰੀ ਕੁਝ ਜੋਖਮਾਂ ਨਾਲ ਆਉਂਦੀ ਹੈ। ਜਦੋਂ ਤੁਸੀਂ ਏਸੀ ਸੰਯੁਕਤ ਵਿਸਥਾਪਨ ਲਈ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਮੁਰੰਮਤ ਦੀ ਚੋਣ ਕਰਦੇ ਹੋ, ਤਾਂ ਤੁਹਾਨੂੰ ਸੰਭਾਵੀ ਜਟਿਲਤਾਵਾਂ ਬਾਰੇ ਪਤਾ ਹੋਣਾ ਚਾਹੀਦਾ ਹੈ। ਤੁਹਾਡੀ ਪ੍ਰਕਿਰਿਆ ਤੋਂ ਪਹਿਲਾਂ ਤੁਹਾਡਾ ਸਰਜਨ ਤੁਹਾਡੇ ਨਾਲ ਇਹਨਾਂ ਬਾਰੇ ਚਰਚਾ ਕਰੇਗਾ।
ਕਟੌਤੀ ਦਾ ਨੁਕਸਾਨ ਹੋ ਸਕਦਾ ਹੈ, ਜਿਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਜੋੜ ਦੁਬਾਰਾ ਜਗ੍ਹਾ ਤੋਂ ਬਾਹਰ ਹੋ ਸਕਦਾ ਹੈ।
ਪੇਰੀ-ਇਮਪਲਾਂਟ ਫ੍ਰੈਕਚਰ, ਜਾਂ ਪਲੇਟ ਦੇ ਨੇੜੇ ਇੱਕ ਬ੍ਰੇਕ, ਹੋ ਸਕਦਾ ਹੈ ਪਰ ਅਸਧਾਰਨ ਰਹਿੰਦਾ ਹੈ।
ਐਕਰੋਮੀਅਲ ਕੱਟ-ਆਊਟ, ਜਿੱਥੇ ਪਲੇਟ ਹੱਡੀ ਵਿੱਚੋਂ ਲੰਘਦੀ ਹੈ, ਇੱਕ ਦੁਰਲੱਭ ਖਤਰਾ ਹੈ।
ਜੇ ਹਾਰਡਵੇਅਰ ਮੋਢੇ ਦੇ ਨਸਾਂ 'ਤੇ ਦਬਾਅ ਪਾਉਂਦਾ ਹੈ ਤਾਂ ਰੋਟੇਟਰ ਕਫ਼ ਇੰਪਿੰਗਮੈਂਟ ਵਿਕਸਿਤ ਹੋ ਸਕਦਾ ਹੈ।
ਕੁਝ ਲੋਕ ਸਥਾਈ ਮੋਢੇ ਦੇ ਦਰਦ ਦਾ ਅਨੁਭਵ ਕਰਦੇ ਹਨ, ਹਾਲਾਂਕਿ ਜ਼ਿਆਦਾਤਰ ਠੀਕ ਹੋ ਜਾਂਦੇ ਹਨ।
ਐਕਰੋਮਿਅਲ ਓਸਟੀਓਲਾਈਸਿਸ, ਜਾਂ ਐਕਰੋਮੀਅਨ ਦੇ ਨੇੜੇ ਹੱਡੀਆਂ ਵਿੱਚ ਤਬਦੀਲੀਆਂ, ਕੁਝ ਮਾਮਲਿਆਂ ਵਿੱਚ ਪ੍ਰਗਟ ਹੋ ਸਕਦੀਆਂ ਹਨ।
ਇੱਥੇ ਹਾਰਡਵੇਅਰ-ਸਬੰਧਤ ਮੁੱਦਿਆਂ ਦਾ ਸਾਰ ਹੈ:
ਗੁੰਝਲਦਾਰ ਵਰਣਨ |
ਦਰ |
ਮਾਮਲਿਆਂ ਵਿੱਚ ਕਮੀ ਦੀ ਪਛਾਣ ਕੀਤੀ ਗਈ ਹੈ |
45% |
ਕਮੀ ਦਾ ਮਹੱਤਵਪੂਰਨ ਨੁਕਸਾਨ (>6 ਮਿਲੀਮੀਟਰ) |
4.5% |
ਇੱਕ ਸਾਲ ਦੇ ਅੰਦਰ ਹਾਰਡਵੇਅਰ ਨੂੰ ਹਟਾਉਣਾ ਤੁਰੰਤ ਘਾਟੇ ਦੇ ਨੁਕਸਾਨ ਨਾਲ ਜੁੜਿਆ ਹੋਇਆ ਹੈ |
ਸਾਪੇਖਿਕ ਜੋਖਮ 3.4; ਔਡਜ਼ ਅਨੁਪਾਤ 11.67 |
ਨੋਟ: ਤੁਹਾਡਾ ਡਾਕਟਰ ਹਾਰਡਵੇਅਰ ਹਟਾਉਣ ਦੀ ਸਿਫ਼ਾਰਸ਼ ਕਰ ਸਕਦਾ ਹੈ ਜੇਕਰ ਤੁਹਾਨੂੰ ਬੇਅਰਾਮੀ ਹੈ ਜਾਂ ਜੇ ਪਲੇਟ ਸਮੱਸਿਆਵਾਂ ਦਾ ਕਾਰਨ ਬਣਦੀ ਹੈ। ਬਹੁਤੇ ਲੋਕਾਂ ਨੂੰ ਦੂਜੀ ਸਰਜਰੀ ਦੀ ਲੋੜ ਨਹੀਂ ਹੁੰਦੀ, ਪਰ ਤੁਹਾਡੀ ਦੇਖਭਾਲ ਟੀਮ ਨਾਲ ਪਾਲਣਾ ਕਰਨਾ ਮਹੱਤਵਪੂਰਨ ਹੁੰਦਾ ਹੈ।
ਤੁਹਾਨੂੰ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਮੁਰੰਮਤ ਦੀ ਲਾਗਤ 'ਤੇ ਵੀ ਵਿਚਾਰ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ। ਗੈਰ-ਸਰਜੀਕਲ ਦੇਖਭਾਲ ਦੀ ਤੁਲਨਾ ਵਿੱਚ ਆਪਰੇਟਿਵ ਇਲਾਜਾਂ ਲਈ ਕੁੱਲ ਡਾਕਟਰੀ ਖਰਚੇ ਅਤੇ ਹਸਪਤਾਲ ਵਿੱਚ ਰਹਿਣ ਦਾ ਖਰਚਾ ਵੱਧ ਹੈ। ਹਾਲਾਂਕਿ, ਤੁਸੀਂ ਬਿਹਤਰ ਸਥਿਰਤਾ ਅਤੇ ਕਾਰਜ ਪ੍ਰਾਪਤ ਕਰਦੇ ਹੋ, ਜੋ ਬਹੁਤ ਸਾਰੇ ਸਰਗਰਮ ਵਿਅਕਤੀਆਂ ਲਈ ਨਿਵੇਸ਼ ਨੂੰ ਲਾਭਦਾਇਕ ਬਣਾ ਸਕਦਾ ਹੈ।
ਡਾਕਟਰੀ ਸੇਵਾਵਾਂ ਦੀ ਲਾਗਤ ਸਰਜਰੀ ($11,012.39) ਲਈ ਗੈਰ-ਸਰਜੀਕਲ ਦੇਖਭਾਲ ($1,163.81) ਨਾਲੋਂ ਵੱਧ ਹੈ।
ਸਰਜਰੀ ਤੋਂ ਬਿਨਾਂ ਇਲਾਜ ਕੀਤੇ ਗਏ ਮਰੀਜ਼ਾਂ (0 ਦਿਨ) ਦੇ ਮੁਕਾਬਲੇ ਸਰਜੀਕਲ ਮਰੀਜ਼ਾਂ (3.3 ਦਿਨ) ਲਈ ਹਸਪਤਾਲ ਲੰਬੇ ਸਮੇਂ ਤੱਕ ਰਹਿੰਦਾ ਹੈ।
ਡਾਕਟਰੀ ਇਲਾਜ ਦੀ ਕੁੱਲ ਲਾਗਤ ਆਪਰੇਟਿਵ ਮੁਰੰਮਤ ($30,262.17) ਲਈ ਗੈਰ-ਆਪਰੇਟਿਵ ਪ੍ਰਬੰਧਨ ($7,833.82) ਨਾਲੋਂ ਵੱਧ ਹੈ।
ਸੁਝਾਅ: ਮੋਢੇ ਦੇ ਸੁਧਾਰੇ ਹੋਏ ਫੰਕਸ਼ਨ ਅਤੇ ਉੱਚ ਲਾਗਤਾਂ ਅਤੇ ਸੰਭਾਵਿਤ ਜੋਖਮਾਂ ਦੇ ਵਿਰੁੱਧ ਤੇਜ਼ੀ ਨਾਲ ਰਿਕਵਰੀ ਦੇ ਲਾਭਾਂ ਦਾ ਤੋਲ ਕਰੋ। ਇਹ ਫੈਸਲਾ ਕਰਨ ਲਈ ਆਪਣੇ ਆਰਥੋਪੀਡਿਕ ਸਰਜਨ ਨਾਲ ਗੱਲ ਕਰੋ ਕਿ ਕੀ ਤੁਹਾਡੇ ਏਸੀ ਜੁਆਇੰਟ ਡਿਸਲੋਕੇਸ਼ਨ ਪ੍ਰਬੰਧਨ ਲਈ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਮੁਰੰਮਤ ਸਭ ਤੋਂ ਵਧੀਆ ਵਿਕਲਪ ਹੈ।
ਲਾਭਾਂ ਅਤੇ ਜੋਖਮਾਂ ਦੋਵਾਂ ਨੂੰ ਸਮਝ ਕੇ, ਤੁਸੀਂ ਆਪਣੇ ਇਲਾਜ ਬਾਰੇ ਇੱਕ ਸੂਝਵਾਨ ਫੈਸਲਾ ਲੈ ਸਕਦੇ ਹੋ। ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਅਤੇ ਕੋਰ ਵਾਇਰ ਟੇਪ ਤਕਨੀਕਾਂ ਤੁਹਾਨੂੰ ਏਸੀ ਜੁਆਇੰਟ ਡਿਸਲੋਕੇਸ਼ਨ ਲਈ ਇੱਕ ਆਧੁਨਿਕ, ਭਰੋਸੇਮੰਦ ਹੱਲ ਪੇਸ਼ ਕਰਦੀਆਂ ਹਨ, ਜੋ ਤੁਹਾਡੀ ਪਸੰਦ ਦੀਆਂ ਗਤੀਵਿਧੀਆਂ ਵਿੱਚ ਵਾਪਸ ਜਾਣ ਵਿੱਚ ਤੁਹਾਡੀ ਮਦਦ ਕਰਦੀਆਂ ਹਨ।
ਮਰੀਜ਼ ਦਾ ਤਜਰਬਾ
ਕੀ ਉਮੀਦ ਕਰਨੀ ਹੈ
ਜਦੋਂ ਤੁਸੀਂ ਆਪਣੇ ਏਸੀ ਸੰਯੁਕਤ ਵਿਸਥਾਪਨ ਪ੍ਰਬੰਧਨ ਦੇ ਹਿੱਸੇ ਵਜੋਂ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਮੁਰੰਮਤ ਲਈ ਤਿਆਰੀ ਕਰਦੇ ਹੋ, ਤਾਂ ਤੁਸੀਂ ਸ਼ੁਰੂ ਤੋਂ ਅੰਤ ਤੱਕ ਇੱਕ ਸਪਸ਼ਟ ਪ੍ਰਕਿਰਿਆ ਦੀ ਉਮੀਦ ਕਰ ਸਕਦੇ ਹੋ। ਸਰਜਰੀ ਤੋਂ ਪਹਿਲਾਂ, ਤੁਹਾਡੀ ਦੇਖਭਾਲ ਟੀਮ ਤੁਹਾਨੂੰ ਵਰਤ ਰੱਖਣ ਅਤੇ ਪਹੁੰਚਣ ਦੇ ਸਮੇਂ ਬਾਰੇ ਹਿਦਾਇਤਾਂ ਦੇਵੇਗੀ। ਇੱਕ ਅਨੱਸਥੀਸੀਆ ਡਾਕਟਰ ਤੁਹਾਡੀ ਸਿਹਤ ਦੀ ਸਮੀਖਿਆ ਕਰੇਗਾ ਅਤੇ ਤੁਹਾਡੇ ਅਨੱਸਥੀਸੀਆ ਦੇ ਵਿਕਲਪਾਂ ਦੀ ਵਿਆਖਿਆ ਕਰੇਗਾ। ਓਪਰੇਟਿੰਗ ਰੂਮ ਵਿੱਚ, ਤੁਹਾਡੇ ਕੋਲ ECG ਇਲੈਕਟ੍ਰੋਡ ਅਤੇ ਇੱਕ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਕਫ਼ ਰੱਖਿਆ ਜਾਵੇਗਾ। ਸਰਜਰੀ ਵਿੱਚ ਆਮ ਤੌਰ 'ਤੇ ਲਗਭਗ 60 ਤੋਂ 75 ਮਿੰਟ ਲੱਗਦੇ ਹਨ।
ਸਰਜਰੀ ਤੋਂ ਬਾਅਦ, ਤੁਸੀਂ ਇੱਕ ਰਿਕਵਰੀ ਰੂਮ ਵਿੱਚ ਸਮਾਂ ਬਿਤਾਓਗੇ। ਜਦੋਂ ਤੱਕ ਤੁਸੀਂ ਸਥਿਰ ਮਹਿਸੂਸ ਨਹੀਂ ਕਰਦੇ, ਨਰਸਾਂ ਤੁਹਾਡੀ ਨਿਗਰਾਨੀ ਕਰਨਗੀਆਂ ਅਤੇ ਆਕਸੀਜਨ ਅਤੇ ਤਰਲ ਪ੍ਰਦਾਨ ਕਰਨਗੀਆਂ। ਤੁਹਾਡੀ ਬਾਂਹ ਇੱਕ ਗੁਲੇਨ ਵਿੱਚ ਆਰਾਮ ਕਰੇਗੀ, ਅਤੇ ਤੁਹਾਨੂੰ ਆਰਾਮਦਾਇਕ ਰੱਖਣ ਲਈ ਦਰਦ ਤੋਂ ਰਾਹਤ ਮਿਲੇਗੀ। ਬਹੁਤੇ ਮਰੀਜ਼ ਠੀਕ ਹੋਣ 'ਤੇ ਘਰ ਚਲੇ ਜਾਂਦੇ ਹਨ ਅਤੇ ਮੂੰਹ ਦੀ ਦਵਾਈ ਨਾਲ ਦਰਦ ਦਾ ਪ੍ਰਬੰਧਨ ਕਰ ਸਕਦੇ ਹਨ।
ਸਟੇਜ |
ਵਰਣਨ |
ਸਰਜਰੀ ਤੋਂ ਪਹਿਲਾਂ |
ਵਰਤ ਰੱਖਣ ਅਤੇ ਆਉਣ ਬਾਰੇ ਹਦਾਇਤਾਂ; ਅਨੱਸਥੀਸੀਆ ਚਰਚਾ |
ਓਪਰੇਟਿੰਗ ਰੂਮ |
ਈਸੀਜੀ, ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਦੀ ਨਿਗਰਾਨੀ, ਅਨੱਸਥੀਸੀਆ; ਸਰਜਰੀ 60-75 ਮਿੰਟ ਰਹਿੰਦੀ ਹੈ |
ਰਿਕਵਰੀ ਰੂਮ |
ਨਰਸ ਨਿਗਰਾਨੀ, ਆਕਸੀਜਨ, IV ਤਰਲ; ਲਗਭਗ 1 ਘੰਟਾ |
ਪੋਸਟਓਪਰੇਟਿਵ ਕੇਅਰ |
ਗੁਲੇਲ ਵਿੱਚ ਬਾਂਹ, ਨਿਯਮਤ ਦਰਦ ਤੋਂ ਰਾਹਤ |
ਡਿਸਚਾਰਜ |
ਸਥਿਰ ਹੋਣ 'ਤੇ ਘਰ ਜਾਓ; ਦਰਦ ਅਤੇ ਕਬਜ਼ ਪ੍ਰਬੰਧਨ ਲਈ ਨਿਰਦੇਸ਼ |
ਜ਼ਿਆਦਾਤਰ ਲੋਕ ਸਰਜਰੀ ਤੋਂ ਬਾਅਦ ਇੱਕ ਵੱਡਾ ਸੁਧਾਰ ਦੇਖਦੇ ਹਨ। ਸਰਜਰੀ ਤੋਂ ਪਹਿਲਾਂ ਦਰਦ ਦਾ ਪੱਧਰ ਔਸਤਨ 4.9 ਤੋਂ ਘਟ ਕੇ ਸਿਰਫ਼ 0.55 ਰਹਿ ਜਾਂਦਾ ਹੈ। ਮੋਢੇ ਦੇ ਫੰਕਸ਼ਨ ਸਕੋਰ 32.8 ਤੋਂ 95.5 ਤੱਕ ਵਧਦੇ ਹਨ। ਲਗਭਗ ਹਰ ਕੋਈ 15 ਮਹੀਨਿਆਂ ਦੇ ਅੰਦਰ ਚੰਗੇ ਕੰਮ 'ਤੇ ਵਾਪਸ ਆ ਜਾਂਦਾ ਹੈ।
ਤੁਸੀਂ ਸੰਭਾਵਤ ਤੌਰ 'ਤੇ ਘੱਟ ਦਰਦ ਮਹਿਸੂਸ ਕਰੋਗੇ ਅਤੇ ਆਪਣੇ ਮੋਢੇ ਨੂੰ ਹੋਰ ਆਸਾਨੀ ਨਾਲ ਹਿਲਾਓਗੇ।
ਜਟਿਲਤਾਵਾਂ ਬਹੁਤ ਘੱਟ ਹੁੰਦੀਆਂ ਹਨ, ਸਿਰਫ ਮਾਮੂਲੀ ਸੰਯੁਕਤ ਮੁੱਦਿਆਂ ਦੇ ਕੁਝ ਮਾਮਲਿਆਂ ਦੇ ਨਾਲ।
ਜ਼ਿਆਦਾਤਰ ਮਰੀਜ਼ ਕੰਮ ਅਤੇ ਰੋਜ਼ਾਨਾ ਜੀਵਨ 'ਤੇ ਜਲਦੀ ਵਾਪਸ ਆਉਂਦੇ ਹਨ।
ਪੁਨਰਵਾਸ
ਪੁਨਰਵਾਸ ਤੁਹਾਨੂੰ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਮੁਰੰਮਤ ਤੋਂ ਬਾਅਦ ਤਾਕਤ ਅਤੇ ਅੰਦੋਲਨ ਮੁੜ ਪ੍ਰਾਪਤ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ। ਤੁਹਾਡੀ ਦੇਖਭਾਲ ਟੀਮ ਹਰ ਪੜਾਅ ਵਿੱਚ ਤੁਹਾਡੀ ਅਗਵਾਈ ਕਰੇਗੀ। ਤੁਸੀਂ ਕੋਮਲ ਅਭਿਆਸਾਂ ਨਾਲ ਸ਼ੁਰੂ ਕਰਦੇ ਹੋ ਅਤੇ ਵਧੇਰੇ ਸਰਗਰਮ ਅੰਦੋਲਨਾਂ ਵੱਲ ਵਧਦੇ ਹੋ।
ਪੜਾਅ |
ਗਤੀਵਿਧੀਆਂ/ਅਭਿਆਸ |
ਸਮਾਂਰੇਖਾ |
ਸ਼ੁਰੂਆਤੀ ਪੜਾਅ |
ਸਲਿੰਗ, ਕੋਮਲ ਪੈਂਡੂਲਮ ਅਤੇ ਕੋਡਮੈਨ ਦੇ ਅਭਿਆਸ |
ਦਿਨ 1 |
ਸ਼ੁਰੂਆਤੀ ਪੁਨਰਵਾਸ |
ਪੈਸਿਵ ਮੋਸ਼ਨ, ਕਫ਼ ਆਈਸੋਮੈਟ੍ਰਿਕਸ |
4 ਹਫ਼ਤੇ |
ਮਜ਼ਬੂਤ |
ਰੋਧਕ ਕਸਰਤ ਪ੍ਰੋਗਰਾਮ |
8 ਹਫ਼ਤੇ |
ਕੰਮ 'ਤੇ ਵਾਪਸ ਜਾਓ |
ਜਦੋਂ ਤੁਸੀਂ ਤਰੱਕੀ ਕਰਦੇ ਹੋ ਤਾਂ ਹੱਥੀਂ ਕੰਮ ਕਰਨ ਦੀ ਇਜਾਜ਼ਤ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ |
2-4 ਮਹੀਨੇ |
ਖੇਡਾਂ ਦੀ ਸ਼ਮੂਲੀਅਤ |
ਕੋਈ ਸੰਪਰਕ ਖੇਡਾਂ ਨਹੀਂ |
6 ਮਹੀਨੇ |
ਮੋਸ਼ਨ ਦੀ ਰੇਂਜ |
ਤਣਾਅ ਤੋਂ ਬਚੋ, ਕੋਈ ਬਹੁਤ ਜ਼ਿਆਦਾ ਰੋਟੇਸ਼ਨ ਜਾਂ ਉੱਚਾਈ ਨਹੀਂ |
ਪੁਨਰਵਾਸ ਦੇ ਦੌਰਾਨ |
ਉੱਨਤ ਅਭਿਆਸ |
ਆਈਸੋਮੈਟ੍ਰਿਕ, ਆਈਸੋਟੋਨਿਕ, ਰੋਟੇਟਰ ਕਫ ਅਤੇ ਸਕੈਪੁਲਾ ਸਟੈਬੀਲਾਈਜ਼ਰ ਲਈ ਸਨਕੀ |
ਪੂਰੀ ਪੈਸਿਵ ROM ਤੋਂ ਬਾਅਦ |
ਅੰਤਿਮ ਪੜਾਅ |
ਸੁੱਟਣਾ, ਫੜਨਾ, ਅੰਦੋਲਨ ਸਿੱਖਿਆ |
ਪੁਨਰਵਾਸ ਦਾ ਅੰਤ |
ਤੁਸੀਂ 2 ਤੋਂ 3 ਮਹੀਨਿਆਂ ਦੇ ਅੰਦਰ ਜ਼ਿਆਦਾਤਰ ਆਮ ਗਤੀਵਿਧੀਆਂ 'ਤੇ ਵਾਪਸ ਜਾਣ ਦੀ ਉਮੀਦ ਕਰ ਸਕਦੇ ਹੋ। ਬਹੁਤ ਸਾਰੇ ਲੋਕ 6 ਮਹੀਨੇ ਬਾਅਦ ਖੇਡਾਂ ਜਾਂ ਭਾਰੀ ਕੰਮ ਮੁੜ ਸ਼ੁਰੂ ਕਰ ਦਿੰਦੇ ਹਨ। ਤੁਹਾਡਾ ਸਰਜਨ ਤੁਹਾਨੂੰ ਇੱਕ ਸਥਿਰ ਮੁਰੰਮਤ ਦੇਣ ਲਈ ਕੋਰ ਵਾਇਰ ਟੇਪ ਅਤੇ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਵਰਤੋਂ ਕਰ ਸਕਦਾ ਹੈ, ਜੋ ਇੱਕ ਸੁਰੱਖਿਅਤ ਅਤੇ ਸਥਿਰ ਰਿਕਵਰੀ ਦਾ ਸਮਰਥਨ ਕਰਦਾ ਹੈ।
ਸੁਝਾਅ: ਆਪਣੀ ਪੁਨਰਵਾਸ ਯੋਜਨਾ ਦਾ ਧਿਆਨ ਨਾਲ ਪਾਲਣ ਕਰੋ। ਇਹ ਕਠੋਰਤਾ ਨੂੰ ਰੋਕਣ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ ਅਤੇ ਏਸੀ ਸੰਯੁਕਤ ਵਿਸਥਾਪਨ ਪ੍ਰਬੰਧਨ ਤੋਂ ਬਾਅਦ ਮਜ਼ਬੂਤ ਇਲਾਜ ਦਾ ਸਮਰਥਨ ਕਰਦਾ ਹੈ।
ਤੁਸੀਂ ਦੇਖ ਸਕਦੇ ਹੋ ਕਿ ਕਿਵੇਂ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਅਤੇ ਕੋਰ ਵਾਇਰ ਟੇਪ ਏਸੀ ਸੰਯੁਕਤ ਡਿਸਲੋਕੇਸ਼ਨ ਪ੍ਰਬੰਧਨ ਵਿੱਚ ਅਸਲ ਫਰਕ ਲਿਆਉਂਦੀ ਹੈ। ਇਹ ਉੱਨਤ ਡਿਵਾਈਸਾਂ ਤੁਹਾਨੂੰ ਪੁਰਾਣੀਆਂ ਵਿਧੀਆਂ ਨਾਲੋਂ ਬਿਹਤਰ ਸਥਿਰਤਾ, ਤੇਜ਼ ਰਿਕਵਰੀ ਅਤੇ ਘੱਟ ਪੇਚੀਦਗੀਆਂ ਪ੍ਰਦਾਨ ਕਰਦੀਆਂ ਹਨ। ਹੇਠਾਂ ਦਿੱਤੀ ਸਾਰਣੀ ਦਿਖਾਉਂਦੀ ਹੈ ਕਿ ਕਿਵੇਂ ਆਧੁਨਿਕ ਤਕਨੀਕਾਂ ਤੁਹਾਡੇ ਨਤੀਜਿਆਂ ਨੂੰ ਬਿਹਤਰ ਕਰਦੀਆਂ ਹਨ:
ਕਾਰਕ |
ਆਧੁਨਿਕ ਤਕਨੀਕ (ਟਾਈਟ ਰੱਸੀ) |
ਰਵਾਇਤੀ (ਹੁੱਕ ਪਲੇਟ) |
ਚੀਰਾ ਦੀ ਲੰਬਾਈ |
ਛੋਟਾ |
ਲੰਬਾ |
ਖੂਨ ਦਾ ਨੁਕਸਾਨ |
ਘੱਟ |
ਹੋਰ |
ਪੇਚੀਦਗੀਆਂ |
ਘੱਟ |
ਹੋਰ |
ਪੁਨਰਵਾਸ ਸਕੋਰ |
ਉੱਚਾ |
ਨੀਵਾਂ |
ਸੰਯੁਕਤ ਅਲਾਈਨਮੈਂਟ |
ਵਧੇਰੇ ਅਨੁਕੂਲ |
ਘੱਟ ਅਨੁਕੂਲ |
ਆਰਥੋਪੀਡਿਕ ਦਿਸ਼ਾ-ਨਿਰਦੇਸ਼ ਸੁਝਾਅ ਦਿੰਦੇ ਹਨ ਕਿ ਹੁੱਕ ਪਲੇਟਾਂ ਇੱਕ ਵਿਕਲਪ ਬਣੀਆਂ ਰਹਿੰਦੀਆਂ ਹਨ, ਪਰ ਉਹਨਾਂ ਨੂੰ ਅਕਸਰ ਹਟਾਉਣ ਲਈ ਦੂਜੀ ਸਰਜਰੀ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ। ਆਪਣੀਆਂ ਲੋੜਾਂ ਲਈ ਸਭ ਤੋਂ ਵਧੀਆ ਏਸੀ ਸੰਯੁਕਤ ਡਿਸਲੋਕੇਸ਼ਨ ਪ੍ਰਬੰਧਨ ਯੋਜਨਾ ਲੱਭਣ ਲਈ ਹਮੇਸ਼ਾ ਆਪਣੇ ਆਰਥੋਪੀਡਿਕ ਸਰਜਨ ਨਾਲ ਗੱਲ ਕਰੋ।
FAQ
ਏਸੀ ਜੁਆਇੰਟ ਡਿਸਲੋਕੇਸ਼ਨ ਪ੍ਰਬੰਧਨ ਵਿੱਚ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦਾ ਮੁੱਖ ਲਾਭ ਕੀ ਹੈ?
ਤੁਸੀਂ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਨਾਲ ਮਜ਼ਬੂਤ, ਸਥਿਰ ਫਿਕਸੇਸ਼ਨ ਪ੍ਰਾਪਤ ਕਰਦੇ ਹੋ। ਇਹ ਡਿਵਾਈਸ ਤੁਹਾਡੇ ਮੋਢੇ ਨੂੰ ਸਹੀ ਸਥਿਤੀ ਵਿੱਚ ਠੀਕ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦੀ ਹੈ। ਇਹ ਸ਼ੁਰੂਆਤੀ ਅੰਦੋਲਨ ਦਾ ਸਮਰਥਨ ਕਰਦਾ ਹੈ ਅਤੇ ਪੁਰਾਣੇ ਤਰੀਕਿਆਂ ਦੇ ਮੁਕਾਬਲੇ ਜੋੜਾਂ ਦੇ ਫਿਸਲਣ ਦੇ ਜੋਖਮ ਨੂੰ ਘਟਾਉਂਦਾ ਹੈ।
ਕੋਰ ਵਾਇਰ ਟੇਪ ਸਰਜੀਕਲ ਨਤੀਜਿਆਂ ਨੂੰ ਕਿਵੇਂ ਸੁਧਾਰਦਾ ਹੈ?
ਕੋਰ ਵਾਇਰ ਟੇਪ ਤੁਹਾਡੀ ਮੁਰੰਮਤ ਲਈ ਵਾਧੂ ਤਾਕਤ ਜੋੜਦੀ ਹੈ। ਇਹ ਹੱਡੀਆਂ ਨੂੰ ਕੱਸ ਕੇ ਰੱਖਦਾ ਹੈ। ਇਹ ਤੁਹਾਨੂੰ ਤੇਜ਼ੀ ਨਾਲ ਠੀਕ ਹੋਣ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ ਅਤੇ ਸਰਜਰੀ ਤੋਂ ਬਾਅਦ ਜੋੜਾਂ ਦੇ ਸਥਾਨ ਤੋਂ ਬਾਹਰ ਜਾਣ ਦੀ ਸੰਭਾਵਨਾ ਨੂੰ ਘਟਾਉਂਦਾ ਹੈ।
ਕੀ ਮੈਨੂੰ ਠੀਕ ਹੋਣ ਤੋਂ ਬਾਅਦ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਨੂੰ ਹਟਾਉਣ ਦੀ ਲੋੜ ਹੈ?
ਜ਼ਿਆਦਾਤਰ ਲੋਕਾਂ ਨੂੰ ਪਲੇਟ ਹਟਾਉਣ ਦੀ ਲੋੜ ਨਹੀਂ ਹੁੰਦੀ ਹੈ। ਜੇ ਤੁਸੀਂ ਬੇਅਰਾਮੀ ਮਹਿਸੂਸ ਕਰਦੇ ਹੋ ਜਾਂ ਜੇ ਪਲੇਟ ਸਮੱਸਿਆਵਾਂ ਦਾ ਕਾਰਨ ਬਣਦੀ ਹੈ ਤਾਂ ਤੁਹਾਡਾ ਡਾਕਟਰ ਇਸਦਾ ਸੁਝਾਅ ਦੇ ਸਕਦਾ ਹੈ। ਸਭ ਤੋਂ ਵਧੀਆ ਏਸੀ ਸੰਯੁਕਤ ਡਿਸਲੋਕੇਸ਼ਨ ਪ੍ਰਬੰਧਨ ਲਈ ਹਮੇਸ਼ਾ ਆਪਣੀ ਦੇਖਭਾਲ ਟੀਮ ਨਾਲ ਫਾਲੋ-ਅੱਪ ਕਰੋ।
ਏਸੀ ਜੁਆਇੰਟ ਡਿਸਲੋਕੇਸ਼ਨ ਸਰਜਰੀ ਤੋਂ ਬਾਅਦ ਮੈਂ ਕਿੰਨੀ ਜਲਦੀ ਖੇਡਾਂ ਵਿੱਚ ਵਾਪਸ ਆ ਸਕਦਾ ਹਾਂ?
ਤੁਸੀਂ ਆਮ ਤੌਰ 'ਤੇ ਲਗਭਗ 3 ਮਹੀਨਿਆਂ ਵਿੱਚ ਗੈਰ-ਸੰਪਰਕ ਖੇਡਾਂ ਵਿੱਚ ਵਾਪਸ ਆਉਂਦੇ ਹੋ। ਸੰਪਰਕ ਖੇਡਾਂ ਲਈ, ਤੁਹਾਨੂੰ 6 ਮਹੀਨੇ ਉਡੀਕ ਕਰਨੀ ਪੈ ਸਕਦੀ ਹੈ। ਤੁਹਾਡਾ ਸਰਜਨ ਅਤੇ ਫਿਜ਼ੀਕਲ ਥੈਰੇਪਿਸਟ ਤੁਹਾਡੀ ਤਰੱਕੀ ਦੇ ਆਧਾਰ 'ਤੇ ਤੁਹਾਡੀ ਸੁਰੱਖਿਅਤ ਵਾਪਸੀ ਦਾ ਮਾਰਗਦਰਸ਼ਨ ਕਰੇਗਾ।
ਕੀ ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਮੁਰੰਮਤ ਹਰ ਉਮਰ ਲਈ ਸੁਰੱਖਿਅਤ ਹੈ?
ਟਾਈਟੇਨੀਅਮ ਪਲੇਟ ਦੀ ਮੁਰੰਮਤ ਕਈ ਉਮਰ ਸਮੂਹਾਂ ਲਈ ਵਧੀਆ ਕੰਮ ਕਰਦੀ ਹੈ। ਤੁਹਾਡਾ ਡਾਕਟਰ ਤੁਹਾਡੀ ਉਮਰ, ਗਤੀਵਿਧੀ ਦੇ ਪੱਧਰ, ਅਤੇ ਸੱਟ ਦੀ ਕਿਸਮ 'ਤੇ ਵਿਚਾਰ ਕਰੇਗਾ। ਇਹ ਤੁਹਾਡੀ ਏਸੀ ਜੁਆਇੰਟ ਡਿਸਲੋਕੇਸ਼ਨ ਲਈ ਸਭ ਤੋਂ ਵਧੀਆ ਨਤੀਜਾ ਪ੍ਰਾਪਤ ਕਰਨ ਵਿੱਚ ਤੁਹਾਡੀ ਮਦਦ ਕਰਦਾ ਹੈ।
English
Русский
简体中文
繁體中文
العربية
Français
Español
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
සිංහල
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu