Introducción
El desarrollo del tratamiento de las fracturas femorales se remonta a la década de 1940, cuando Kuntscher introdujo la técnica del clavo intramedular cerrado. El uso de clavos intramedulares (IMN) en fracturas femorales se ha convertido en el estándar de atención en las últimas décadas y las mejoras actuales en El clavo intramedular y los avances en las técnicas quirúrgicas han permitido un aumento significativo en el uso del clavo intramedular del fémur.
El tratamiento conservador de las fracturas del vástago femoral se utiliza sólo en un número muy pequeño de pacientes con contraindicaciones importantes para la anestesia y la cirugía, y la base del tratamiento sigue siendo la fijación quirúrgica. Con respecto al tratamiento quirúrgico de estas fracturas, existen varias opciones disponibles, que incluyen el clavo intramedular, la fijación con tornillos con placa y la fijación externa. En comparación con otras opciones quirúrgicas, el clavo intramedular es la modalidad con la tasa más baja de complicaciones y la tasa más alta de curación de fracturas, y se está utilizando cada vez más en la práctica clínica.
Una buena comprensión de la anatomía del fémur proximal, el suministro de sangre a la cabeza femoral y la anatomía de los músculos de la cadera puede aumentar en gran medida la tasa de éxito del clavo intramedular en las fracturas femorales. Por el contrario, la elección del punto de entrada depende de muchos factores, incluido el diseño del clavo intramedular, el sitio de la fractura, la conminución de la fractura y factores del paciente (p. ej., politraumatismo, embarazo y obesidad). Independientemente del sitio de entrada elegido, obtener el punto de entrada correcto es esencial para mantener una reducción adecuada durante la inserción del clavo intramedular y al mismo tiempo reducir el riesgo de complicaciones.
Anatomía femoral
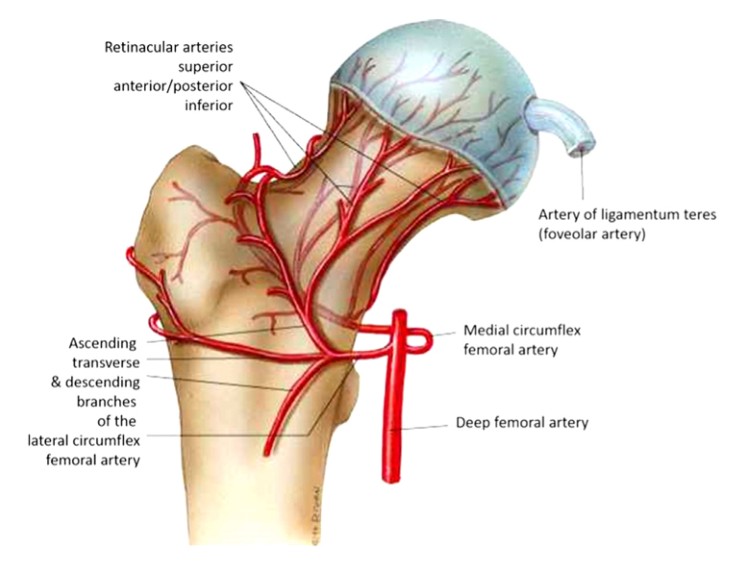
1.Suministro de sangre a la cabeza femoral.
La cabeza femoral recibe irrigación vascular de 3 arterias principales. La arteria femoral rotadora lateral (con 3-4 ramas), la arteria obturadora, que irriga el ligamento redondo, y la arteria femoral rotadora medial (fig. 1), que también desprende un vaso ascendente ascendente que se anastomosa con la arteria femoral rotadora lateral e irriga la región trocantérea mayor.
2.Anatomía de los músculos de la cadera
Al realizar el clavado intramedular del fémur, es esencial conocer bien los músculos del área que rodea el rotor para evitar lesiones innecesarias. El músculo glúteo medio se origina en el ilion y termina en la cara lateral del trocánter mayor, mientras que el músculo glúteo menor también se origina en el ilion y pasa sobre la cara posterior de la articulación de la cadera para terminar en la cara posterior del trocánter mayor (Figuras 2 y 3). Ambos músculos funcionan como aductores del muslo y rotadores internos de la cadera. Por lo tanto, el daño a estos músculos durante la inserción de un clavo intramedular femoral paracéntrico provocará debilidad de los aductores y marcha de Trendelenburg, lo que tiene un impacto negativo en la recuperación y el resultado del paciente.
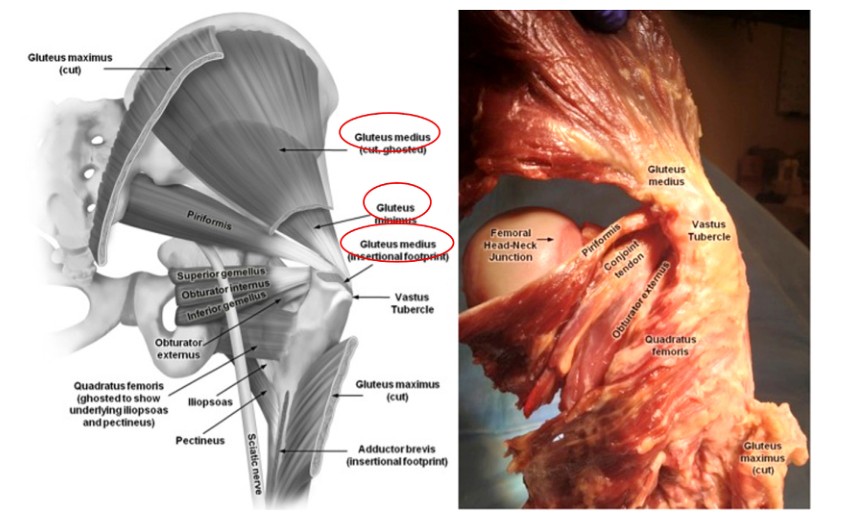
Fig. 2. Anatomía de los músculos que rodean la articulación de la cadera.
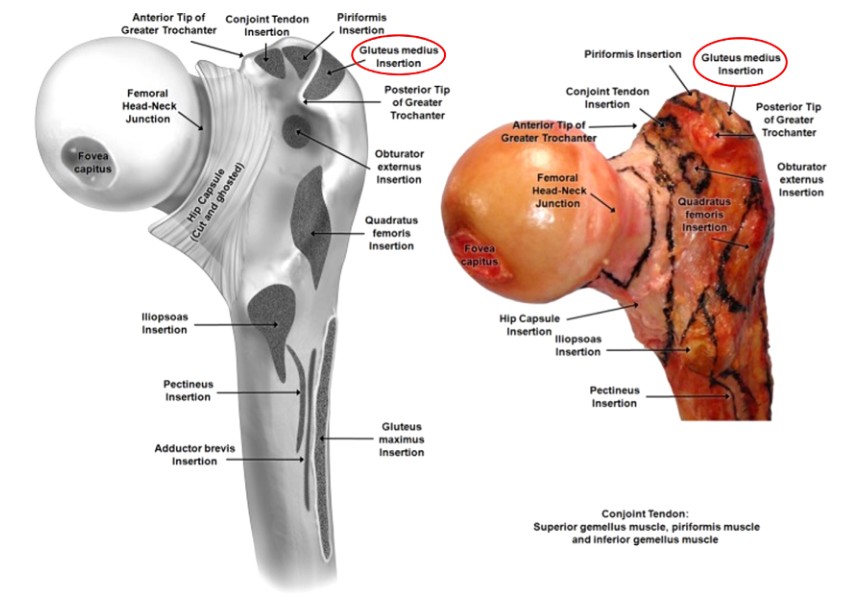
Figura 3. área de inserción del músculo femoral proximal
Clavo intramedular femoral paralelo
Varios estudios recientes han explorado el punto de entrada óptimo para el clavo femoral paracrino. Las opciones de puntos de entrada del clavo incluyen el trocánter mayor y la fosa piriforme, cada uno con sus propias indicaciones y complicaciones asociadas (Tabla 1).
| Tabla 1.Puntos de partida y riesgos potenciales del enclavado femoral paracrino y retrógrado |
| variante |
clavo intramedular paralelo |
clavo intramedular retrógrado |
| rotor |
fosa piriforme (anatomía) |
| plano de corona |
Vértice del trocánter mayor y apuntando medialmente a la cavidad medular. |
unión del
trocánter mayor y el cuello femoral |
mediana de la
fosa intercondilar (anatomía) |
| plano sagital (matemáticas) |
Línea entre el centro del trocánter mayor
y el centro de la cavidad medular del fémur |
fosa piriforme (anatomía) |
PCL 1,2 cm anterior al punto de inicio femoral,
apuntando a la cavidad medular. |
| exposiciones |
Lesión del punto de parada del grupo abductor de la cadera |
Deterioro del suministro de sangre a la
cabeza femoral y al músculo rotador externo de la cadera. |
El manejo inadecuado puede provocar PCL |
| LCP: ligamento cruzado posterior |
1. Punto de entrada de la aguja del rotor grande
El trocánter mayor se ha descrito como la protuberancia ósea trapezoidal más externa ubicada en la cara lateral del cuello femoral, cuya superficie proporciona inserción a los músculos glúteo medio lateral y glúteo menor anterior (Figuras 2 y 3). Aunque se trata de un punto de referencia óseo menor, localizar el punto de partida correcto al realizar una NMI femoral puede marcar la diferencia entre obtener un resultado satisfactorio o pobre cuando se trata de una fractura del vástago femoral.
Al revisar la literatura actual sobre las descripciones del punto de entrada femoral, encontramos una falta de una referencia anatómica claramente descrita para el punto de entrada de la IMN del rotor femoral. Bharti et al. describieron el punto de entrada desde el ápice apical del trocánter mayor como medial hacia la cavidad medular en posición ortostática, y como el centro del trocánter mayor en línea con el centro de la cavidad medular femoral en posición lateral (Fig. 4), y una descripción alternativa del punto de entrada del trocánter mayor en la vista lateral de la cadera está en el rotor entre el tercio anterior y los dos tercios posteriores del rotor. Georgiadis et al. describieron el punto de entrada de la aguja como el lado más posterior del margen apical superior del rotor.
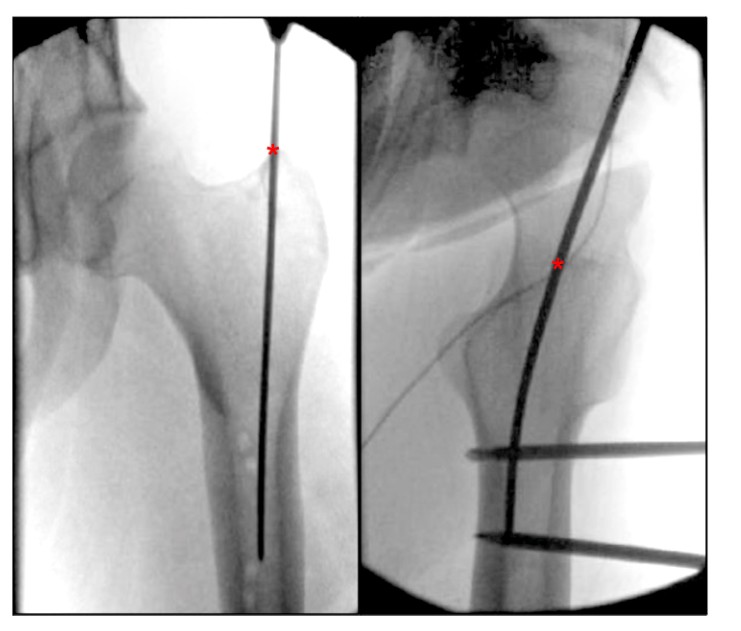
FIGURA 4. Las vistas ortostática y lateral intraoperatoria de la cadera muestran el punto de entrada ideal para el clavo intramedular paramediano femoral del trocánter mayor. '*' indica el punto de entrada del clavo intramedular.
Estudios recientes en la literatura han demostrado que el vértice del trocánter mayor es el punto de partida ideal para obtener una línea de fuerza óptima, y que a menudo ocurre una mala alineación debido a la deformidad por inversión cuando el punto de entrada se desplaza más de 2 mm lateralmente al trocánter mayor. Este estudio también enfatizó que un punto de entrada más posterior conduce a un desplazamiento distal hacia adelante, mientras que un punto de entrada intermedio puede causar que el bloque de fractura distal se desplace posteriormente. Por el contrario, otro estudio demostró que en las fracturas intertrocantéreas de fémur, la incidencia de pinzamiento del clavo intramedular era significativamente mayor con un punto de fijación lateral al lado anterior que con un punto de fijación más cercano a los lados medial y posterior.
El punto de fijación del ápice del trocantérico mayor se utiliza comúnmente en pacientes obesos, y este procedimiento es menos exigente desde el punto de vista técnico, ya que proporciona menos tiempo operatorio y un menor riesgo de complicaciones que el punto de fijación de la fosa piriforme.
COMPLICACIONES: En varias publicaciones se han discutido las complicaciones intraoperatorias y posoperatorias del clavo intramedular femoral con un punto de abordaje trocantérico mayor. Una de ellas, normalmente relacionada con la técnica de clavado, son las fracturas inducidas médicamente. En las fracturas intertrocantéreas del fémur, un punto de entrada ubicado lateral y anterior al trocánter mayor tiene más probabilidades de provocar una fractura medial que un punto de entrada más cercano al lado medial.
Otra complicación relevante se debe a las lesiones de tejidos blandos, especialmente en las ramas de la arteria femoral rotadora medial y en los músculos aductores, pero estas lesiones son menos comunes en comparación con el clavo de entrada a la fosa piriforme. Además, se cree que la incidencia de necrosis isquémica de la cabeza femoral con el vértice del trocánter mayor como punto de entrada es significativamente menor; los estudios informan que es tan baja como 0,3%.
Teniendo en cuenta el tiempo intraoperatorio y la exposición fluoroscópica, el tiempo operatorio medio fue de 90,7 minutos para el punto de entrada del trocantérico mayor en comparación con 112,7 minutos para el grupo del punto de entrada de la fosa en forma de pera, mientras que el tiempo fluoroscópico fue de 5,88 segundos para el grupo del punto de entrada del trocantérico mayor y 10,08 segundos para el grupo del punto de entrada de la fosa en forma de pera, en comparación con el punto de entrada de la fosa en forma de pera.
El pronóstico del paciente también fue un factor importante a la hora de decidir el punto de entrada del clavo intramedular, ya que la recuperación funcional temprana (evaluada mediante la prueba de asiento en silla y la prueba de elevación cronometrada) fue significativamente mejor en los pacientes a los 6 meses de la operación para el punto de entrada del trocantérico mayor en comparación con el clavo del punto de entrada de la fosa piriforme, pero esta diferencia no fue significativa a los 12 meses de la operación. Aunque el punto de acceso al trocantérico mayor suele asociarse con una menor extracción de tejido blando debido a su ubicación, aún puede provocar lesiones en el grupo de músculos abductores, como lo han demostrado Ergiş et al. Descubrieron que el equilibrio dinámico y la fuerza de los abductores de la cadera disminuían en pacientes con la clavija de entrada del trocantérico mayor en comparación con los controles sanos. Además, su estudio informó una disminución significativa en la fuerza de los abductores, flexores y rotadores internos/externos de la cadera en comparación con el lado no operado.
2. Punto de entrada a la fosa nacarada
La fosa del músculo piriforme es un hito anatómico importante identificado como uno de los puntos de entrada para un clavo intramedular femoral paracentesis. En su estudio de autopsia cadavérica, Lakhwani et al. observaron que la fosa del músculo piriforme no tenía forma de 'pera' ni una inserción del músculo piriforme. El músculo se inserta en un área pequeña en la punta del trocánter mayor, mientras que la fosa piriforme es una depresión en el lado medial del trocánter mayor y es una inserción del músculo extensor radial corto del carpo. Los autores concluyeron que el músculo piriforme y la fosa piriforme son dos entidades diferentes y que la llamada fosa piriforme debería denominarse fosa 'rotor' o fosa 'oclusal' para mayor claridad y corrección anatómica. Sugirieron que después de estudiar la cis-femoral. Sugirieron que se reintrodujera en la literatura el término original 'fosa del rotor' en lugar de 'fosa piriforme' después de estudiar la terminología del punto de entrada parafemoral. Aunque los puntos de estos dos estudios gozan de gran prestigio, para facilitar la descripción y evitar confusión con el punto de entrada del trocantérico mayor, todavía nos referiremos a este punto de entrada como punto de entrada de la fosa piriforme.
Varios estudios en la literatura actual describen con precisión el punto de entrada exacto de la fosa nacarada para los clavos femorales intramedulares. Georgiadis et al. describen el punto de entrada de la fosa nacarada como el área de inserción del músculo extensor radial corto del carpo en la depresión en la base del cuello femoral (Fig. 5). Los autores también enfatizaron que un punto de entrada demasiado hacia adelante o demasiado hacia adentro puede aumentar el riesgo de fractura del cuello femoral, y cuando el punto de entrada está demasiado hacia atrás, puede haber un alto riesgo de necrosis isquémica, que es mayor en pacientes adolescentes.
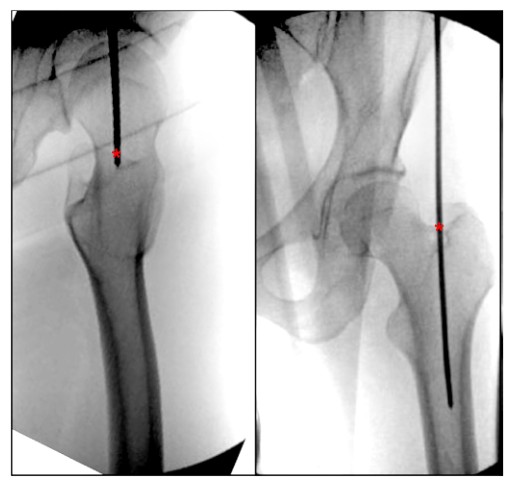
Figura 5. Vista frontolateral intraoperatoria de la cadera que muestra el punto de entrada ideal para un clavo intramedular femoral retrógrado de la fosa piriforme. El '*' indica el punto de partida del clavo intramedular.
Harper y cols. publicaron un estudio de 14 grupos de fémures cadavéricos humanos en 1987 en el que evaluaron la ubicación del pin guía intramedular y el punto de salida del clavo intramedular introducido distal y proximal de forma retrógrada desde la escotadura intercondilar del fémur. Concluyeron que el punto de entrada del clavo intramedular paramediano piriforme estaba ubicado en la unión del trocánter mayor con el cuello femoral, ligeramente anterior al piriforme oculto. El sitio de inserción fue reconfirmado por Gausepohl et al. En otro estudio cadavérico, localizaron el punto de entrada ideal para el clavo intramedular femoral a lo largo del borde medial del trocánter mayor que recubre el tendón piriforme. Además, en el estudio cadavérico de Labronici et al. la fosa del músculo piriforme se describió como una región luminal en forma de pera que coincidía con el eje central de la cavidad intramedular femoral en el plano coronal.
El punto de acceso a la fosa piriforme tiene algunas desventajas específicas porque es técnicamente más desafiante en comparación con el punto de acceso al trocánter mayor, especialmente en pacientes obesos. Además, el sitio de entrada óptimo para el punto de entrada de la aguja en la fosa en forma de pera es un área estrecha, lo que hace que sea más difícil de localizar. Por ejemplo, un punto de partida demasiado anterior en el cuello femoral dará lugar a una tensión circunferencial excesiva y aumentará el riesgo de estallido cortical anterior, especialmente si el punto de partida está a más de 6 mm por delante de la fosa. Además, el contraste morfológico puede impedir el sitio de entrada correcto, especialmente si el rotador externo corto es voluminoso o el rotor sobresale, lo que lleva a un sitio de entrada demasiado medial y a un riesgo de fractura del cuello femoral.
COMPLICACIONES: Al comparar 38 sitios de entrada del trocantérico mayor con 53 sitios de entrada de la fosa nacarada para el clavo intramedular femoral, Ricci et al encontraron que el grupo de la fosa nacarada tuvo un tiempo operatorio un 30% más largo y un tiempo de fluoroscopia un 73% más largo. Estos hallazgos fueron confirmados por Bhatti et al. al comparar los 2 puntos de entrada de la aguja.
Con respecto a la lesión de los tejidos blandos, hubo un mayor riesgo de lesión de los tejidos blandos en la entrada del piriforme en comparación con el neuromuscular interóseo en el punto de entrada de la aguja del trocantérico mayor. Dora et al. evaluaron 16 fémures cadavéricos adultos en busca de lesiones de tejidos blandos en el músculo piriforme y el pasador de entrada del rotor. Descubrieron que, aunque la fosa piriforme era geométricamente óptima, causaba un daño más significativo al suministro vascular de la cabeza femoral y a los músculos y tendones circundantes. Estos hallazgos fueron reconfirmados por estudios cadavéricos realizados por Ansari Moin et al. La OMS también comparó dos puntos de entrada. Observaron que la fijación interna del clavo comenzando en el músculo piriforme tenía más probabilidades de dañar los abductores de la cadera y los rotadores externos. Además, en todos los casos se encontró daño a la arteria femoral rotadora medial (Tabla 2).
| Tabla 2. Resumen de lesiones de tejidos blandos en diferentes puntos de entrada de la aguja |
| variante |
Punto de entrada a la fosa piriforme (n=5) |
Punto de alimentación del rotor grande (n=5) |
| tejido blando |
|
|
| músculo glúteo medio (anatomía) |
5 |
1 |
| tendón del glúteo medio |
0 |
4 |
| lesión del tendón |
|
|
| glúteo menor (anatomía) |
3 |
0 |
Músculo piriforme
(sobre la parte superior de la columna) |
3 |
3 |
| obturador interno (anatomía) |
1 |
0 |
| músculo dorsal ancho (anatomía) |
3 |
0 |
| Vasos sanguíneos y cápsulas articulares. |
|
|
| Ramas profundas de MFCA |
4 |
0 |
| Rama poco profunda de MFCA |
4 |
0 |
cápsula articular
(de articulación como la rodilla en anatomía) |
1 |
0 |
| ACFM: arteria femoral circunfleja medial. |
Recientemente, Bharti et al. estudiaron el riesgo de complicaciones del clavo intramedular femoral en el punto de entrada del trocantérico mayor y el punto de entrada de la fosa perlada y encontraron los riesgos de complicaciones como la tasa de curación de la fractura y los resumieron de la siguiente manera (Tabla 3).
| Tabla 3. Punto de entrada a la fosa piriforme y punto de entrada al trocánter mayor en la médula ósea femoral |
| complicación |
Punta de la aguja del seno piriforme |
Punto de inserción del trocánter mayor |
| Infectar |
6.7 |
3.3 |
| malunion |
20 |
13.3 |
| Curación retrasada |
20 |
13.3 |
| Movimiento limitado de la cadera |
20 |
33.3 |
| Movimiento limitado de la rodilla. |
6.7 |
6.7 |
| Discrepancia en la longitud de las extremidades |
13.3 |
20 |
La tapa de la cola sobresale
por encima de la corteza ósea. |
13.3 |
20 |
| Fractura intraoperatoria del cuello femoral |
10 |
0 |
| Fractura del trocánter mayor |
0 |
3.4 |
| Necrosis de la cabeza femoral |
6.7 |
0 |
Clavado intramedular femoral retrógrado
Determinar el punto de entrada apropiado para el clavo intramedular femoral retrógrado ayudará a lograr la restauración de la alineación, longitud y rotación óptimas de la fractura, al mismo tiempo que minimizará el daño del cartílago articular, el ligamento cruzado anterior (LCA), el ligamento cruzado posterior (LCA) y la lesión de los tejidos blandos (Tabla 1). Recientemente, ha habido un interés creciente en el clavo intramedular femoral retrógrado con el objetivo de reducir las complicaciones asociadas con el clavo paracromial, incluido el dolor de cadera, la osificación heterotópica, la debilidad de los aductores y la parálisis del nervio pudendo, que se considera mínimamente invasivo en comparación con la reducción incisional y la placa femoral bloqueable para la fijación interna, especialmente en fracturas del tercio distal del vástago femoral. Además, la evidencia reciente sugiere que cuando estos clavos intramedulares retrógrados tienen el tamaño apropiado, es posible que no se requieran clavos de bloqueo proximales. No hubo diferencias en las tasas de curación, el tiempo de curación o los resultados informados por los pacientes entre Meccarello et al. y Bisaccia et al. en el tratamiento de fracturas del tercio distal del vástago femoral utilizando clavos intramedulares retrógrados con y sin bloqueo. Por tanto, el uso de clavos femorales retrógrados se ha vuelto popular y ampliamente aceptado.
En la literatura se pueden encontrar muchas descripciones del punto de entrada óptimo para el clavo intramedular femoral retrógrado. La mayoría de los estudios identifican el punto de entrada ideal para el clavo femoral retrógrado como 1,2 anterior al origen femoral del ligamento cruzado posterior.
cm (en línea con la cavidad medular) y el centro de la fosa intercondilar (Figura 6).
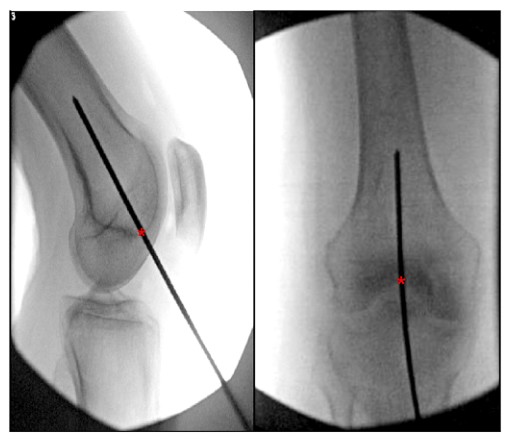
FIGURA 6. Vistas ortostática y lateral intraoperatoria de la rodilla que muestran el punto de entrada ideal para un clavo intramedular femoral retrógrado. '*' indica el punto de partida del clavo intramedular.
Aunque no existe una indicación absoluta para el enclavado intramedular femoral retrógrado, se han descrito múltiples indicaciones relativas. Estos incluyen pacientes politraumatizados, pacientes con obesidad mórbida, pacientes embarazadas, fracturas bilaterales del vástago femoral, fracturas ipsilaterales del vástago femoral y acetabular/pélvica o fracturas del cuello femoral, y fracturas ipsilaterales del vástago femoral y tibial. La mayoría de estas indicaciones están relacionadas con la facilidad de posicionamiento del paciente y la prevención de múltiples heridas quirúrgicas en estrecha proximidad.
Por otra parte, las contraindicaciones absolutas para el clavo intramedular femoral retrógrado incluyen la obstrucción del canal intramedular retrógrado por el implante retenido y las fracturas abiertas del fémur distal. Las contraindicaciones relativas son fracturas ubicadas dentro de los 5 cm del trocánter menor, dificultad para acceder al punto de entrada óptimo debido a una flexión de la rodilla de menos de 45 grados, infección previa de la rodilla que puede conducir a un riesgo de diseminación al vástago femoral, lesiones graves de los tejidos blandos alrededor de la rodilla y fractura intraarticular del polo inferior de la rótula y el polo distal extremo.
Complicaciones: la mayoría de las complicaciones del clavo femoral retrógrado están relacionadas con un manejo inadecuado, especialmente la colocación incorrecta del punto de entrada. En el plano sagital, un punto de entrada más anterior producirá traslación posterior de la fractura, daño de la superficie articular y posiblemente pinzamiento del clavo en la rótula cuando se flexiona la rodilla. Por otro lado, si el punto de entrada está colocado incorrectamente en la dirección posterior, esto puede resultar en un mayor riesgo de lesión en el origen del ligamento cruzado posterior y desplazamiento anterior del sitio de la fractura.
Hutchinson et al. describieron complicaciones asociadas con puntos de entrada inadecuados al plano coronal. Descubrieron que un punto de entrada demasiado medial provocaba una deformidad posterolateral con traslación de la fractura posterolateral, mientras que uno demasiado lateral provocaba una deformidad medial y una traslación medial. Sanders et al. informaron que la selección de un punto de partida medial que estaba a 2 cm o más del eje medial resultó en una fractura cortical medial que estaba desunida debido a un momento de flexión ístmico posterior de la fractura que resultó en una reducción posterolateral deficiente.
Otras complicaciones asociadas con el clavo retrógrado del seguidor femoral incluyen dolor de rodilla, rigidez, osificación heterotópica de la rodilla y formación del cuerpo libre intraarticular de la rodilla.
Concluir
Aunque cada técnica de clavo intramedular tiene una indicación correspondiente, la elección de qué técnica de clavo intramedular utilizar en el tratamiento de las fracturas del vástago femoral generalmente depende de la preferencia del cirujano. Al realizar el clavado intramedular del fémur, es necesario obtener el punto de entrada correcto para el tipo de clavo utilizado para la fijación para obtener un resultado exitoso. El conocimiento de la anatomía local y el rendimiento de las imágenes ayudarán al cirujano a realizar un procedimiento técnicamente adecuado y al mismo tiempo reducirán el riesgo de complicaciones asociadas. Además, en los procedimientos de clavado intramedular, el mantenimiento de la reducción es un componente crítico para prevenir la consolidación defectuosa y la consolidación defectuosa o pseudoartrosis de las fracturas.
Русский
English
简体中文
繁體中文
العربية
Français
Español
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
සිංහල
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu









