ແນະນຳ
ການພັດທະນາຂອງການປິ່ນປົວກະດູກຫັກ femoral ສາມາດຕິດຕາມໄດ້ໃນຊຸມປີ 1940 ໃນເວລາທີ່ Kuntscher ແນະນໍາເຕັກນິກການເລັບ intramedullary ແບບປິດ. ການນໍາໃຊ້ເລັບ intramedullary (IMNs) ໃນກະດູກຫັກ femoral ໄດ້ກາຍເປັນມາດຕະຖານຂອງການດູແລໃນໄລຍະສອງສາມທົດສະວັດທີ່ຜ່ານມາ, ແລະການປັບປຸງໃນປະຈຸບັນໃນ ການເຮັດເລັບ intramedullary ແລະຄວາມກ້າວຫນ້າໃນເຕັກນິກການຜ່າຕັດໄດ້ອະນຸຍາດໃຫ້ມີການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍໃນການນໍາໃຊ້ເລັບ intramedullary ຂອງ femur.
ການປິ່ນປົວແບບອະນຸລັກຂອງກະດູກຫັກຂອງລໍາຕົ້ນ femoral ຖືກນໍາໃຊ້ພຽງແຕ່ໃນຈໍານວນຄົນເຈັບຈໍານວນຫນ້ອຍຫຼາຍທີ່ມີ contraindications ທີ່ສໍາຄັນກັບອາການສລົບແລະການຜ່າຕັດ, ແລະຕົ້ນຕໍຂອງການປິ່ນປົວແມ່ນ fixation ການຜ່າຕັດ. ກ່ຽວກັບການປິ່ນປົວການຜ່າຕັດຂອງກະດູກຫັກເຫຼົ່ານີ້, ມີຫຼາຍທາງເລືອກທີ່ມີຢູ່, ລວມທັງການເຮັດເລັບ intramedullary, ການສ້ອມແຊມແຜ່ນ, ແລະການສ້ອມແຊມພາຍນອກ. ເມື່ອປຽບທຽບກັບທາງເລືອກໃນການຜ່າຕັດອື່ນໆ, ເລັບ intramedullary ແມ່ນຮູບແບບທີ່ມີອັດຕາອາການແຊກຊ້ອນຕ່ໍາສຸດແລະອັດຕາການປິ່ນປົວກະດູກຫັກທີ່ສູງທີ່ສຸດ, ແລະມັນຖືກນໍາໃຊ້ຢ່າງກວ້າງຂວາງໃນການປະຕິບັດທາງດ້ານການຊ່ວຍ.
ຄວາມເຂົ້າໃຈທີ່ດີກ່ຽວກັບວິພາກວິພາກຂອງ femur proximal, ການສະຫນອງເລືອດໃຫ້ກັບຫົວ femoral ແລະການວິພາກວິພາກຂອງກ້າມຊີ້ນສະໂພກສາມາດເພີ່ມຂຶ້ນຢ່າງຫຼວງຫຼາຍອັດຕາຜົນສໍາເລັດຂອງເລັບ intramedullary ສໍາລັບກະດູກຫັກ femoral. ໃນທາງກົງກັນຂ້າມ, ທາງເລືອກຂອງຈຸດເຂົ້າແມ່ນຂຶ້ນກັບປັດໃຈຈໍານວນຫຼາຍ, ລວມທັງການອອກແບບເລັບ intramedullary, ສະຖານທີ່ກະດູກຫັກ, comminution ກະດູກຫັກ, ແລະປັດໃຈຂອງຄົນເຈັບ (ຕົວຢ່າງ, polytrauma, ການຖືພາ, ແລະໂລກອ້ວນ). ໂດຍບໍ່ຄໍານຶງເຖິງສະຖານທີ່ເຂົ້າທີ່ຖືກເລືອກ, ການໄດ້ຮັບຈຸດເຂົ້າທີ່ຖືກຕ້ອງແມ່ນມີຄວາມຈໍາເປັນເພື່ອຮັກສາການຫຼຸດລົງຢ່າງພຽງພໍໃນລະຫວ່າງການໃສ່ເລັບ intramedullary ໃນຂະນະທີ່ຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນ.
Femoral Anatomy
1.ການສະຫນອງເລືອດໃຫ້ກັບຫົວ femoral
ຫົວ femoral ໄດ້ຮັບການສະຫນອງ vascular ຈາກ 3 ເສັ້ນເລືອດແດງໃຫຍ່. ເສັ້ນເລືອດແດງ femoral rotator ຂ້າງຕົວ (ມີ 3-4 ສາຂາ), ເສັ້ນເລືອດແດງ obturator, ເຊິ່ງສະຫນອງເສັ້ນປະສາດຮອບ, ແລະເສັ້ນເລືອດແດງ femoral rotator medial (ຮູບ 1), ເຊິ່ງຍັງເຮັດໃຫ້ເຮືອ ascending ຂຶ້ນທີ່ anastomoses ກັບ lateral rotator femoral artery ແລະສະຫນອງພາກພື້ນທີ່ໃຫຍ່ກວ່າ.
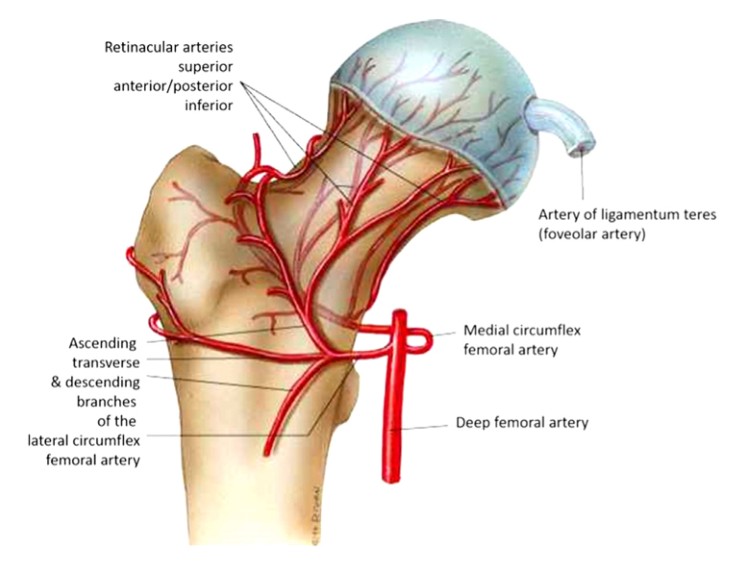
2.Anatomy ຂອງກ້າມຊີ້ນສະໂພກ
ໃນເວລາທີ່ປະຕິບັດເລັບ intramedullary ຂອງ femur, ຄວາມເຂົ້າໃຈທີ່ດີຂອງກ້າມຊີ້ນຢູ່ໃນພື້ນທີ່ອ້ອມຮອບ rotor ເປັນສິ່ງຈໍາເປັນເພື່ອປ້ອງກັນການບາດເຈັບທີ່ບໍ່ຈໍາເປັນ. ກ້າມເນື້ອ gluteus medius ມີຕົ້ນກໍາເນີດມາຈາກ ilium ແລະສິ້ນສຸດໃນດ້ານຂ້າງຂອງ trochanter ທີ່ຍິ່ງໃຫຍ່ກວ່າ, ໃນຂະນະທີ່ກ້າມຊີ້ນ gluteus minimus ຍັງມາຈາກ ilium ແລະຜ່ານດ້ານຫລັງຂອງຂໍ້ກະດູກສະໂພກເພື່ອສິ້ນສຸດໃນດ້ານຫລັງຂອງ trochanter ທີ່ຍິ່ງໃຫຍ່ກວ່າ (ຮູບ 2 & 3). ກ້າມຊີ້ນທັງສອງນີ້ເຮັດວຽກເປັນ adductors ຂອງຂາແລະ rotators ພາຍໃນຂອງ hip ໄດ້. ດັ່ງນັ້ນ, ຄວາມເສຍຫາຍຕໍ່ກ້າມຊີ້ນເຫຼົ່ານີ້ໃນລະຫວ່າງການໃສ່ເລັບຂອງ paracentric femoral intramedullary ຈະເຮັດໃຫ້ເກີດຄວາມອ່ອນແອຂອງ adductor ແລະ Trendelenburg gait, ເຊິ່ງມີຜົນກະທົບທາງລົບຕໍ່ການຟື້ນຕົວຂອງຄົນເຈັບແລະຜົນໄດ້ຮັບ.
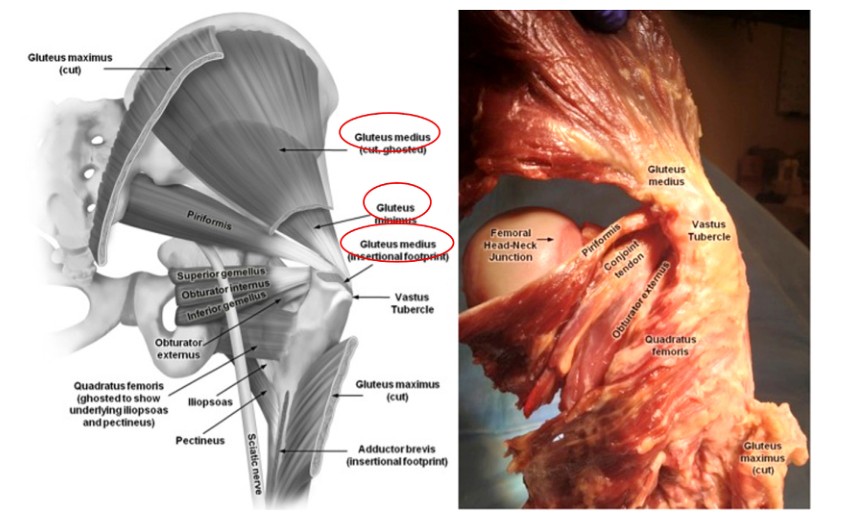
Fig. 2. ການວິພາກວິພາກຂອງກ້າມຊີ້ນອ້ອມຮອບກະດູກສະໂພກ
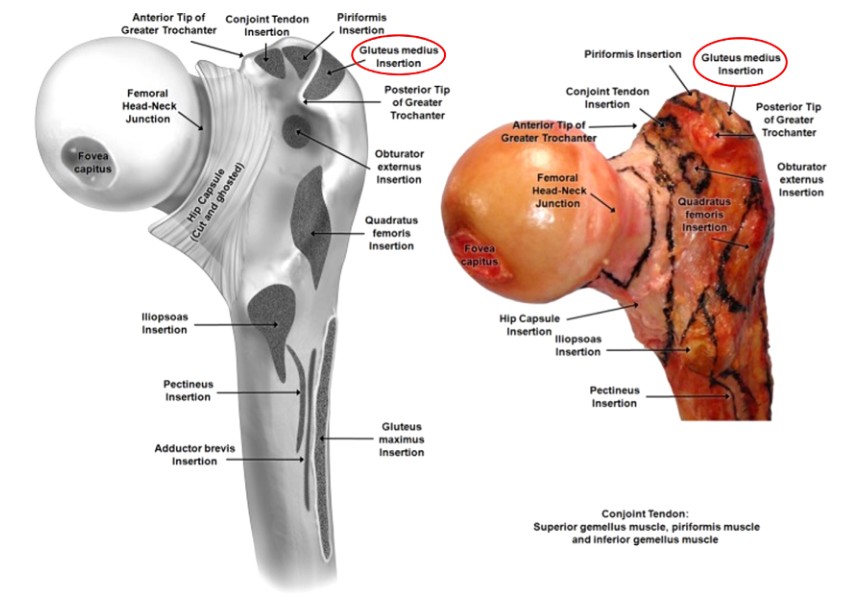
ຮູບທີ 3. ບໍລິເວນທີ່ຕິດກ້າມເນື້ອ femoral proximal
ເລັບຂະຫນານ Femoral Intramedullary
ການສຶກສາທີ່ຜ່ານມາຈໍານວນຫນຶ່ງໄດ້ຄົ້ນຫາຈຸດເຂົ້າທີ່ດີທີ່ສຸດສໍາລັບເລັບ femoral paracrine. ຕົວເລືອກຈຸດເຂົ້າເລັບປະກອບມີ trochanter ຫຼາຍກວ່າແລະ pyriform fossa, ແຕ່ລະຄົນມີຕົວຊີ້ບອກຂອງຕົນເອງແລະອາການແຊກຊ້ອນທີ່ກ່ຽວຂ້ອງ (ຕາຕະລາງ 1).
| ຕາຕະລາງ 1.ຈຸດເລີ່ມຕົ້ນ ແລະ ຄວາມສ່ຽງທີ່ອາດເກີດຂອງ paracrine ແລະ retrograde femoral nailing |
| ຕົວແປ |
ເລັບ intramedullary ຂະຫນານ |
retrograde ເລັບ intramedullary |
| rotor |
pyriform fossa (ວິພາກວິພາກ) |
| ຍົນມົງກຸດ |
Vertex ຂອງ trochanter ຫຼາຍກວ່າເກົ່າແລະຊີ້ medially ໄປຫາຢູ່ຕາມໂກນ medullary |
ຈຸດເຊື່ອມຕໍ່ຂອງ
trochanter ຫຼາຍກວ່າເກົ່າແລະຄໍ femoral |
ກາງຂອງ
intercondylar fossa (ທາງວິພາກ) |
| ຍົນ sagittal (ຄະນິດສາດ) |
ເສັ້ນລະຫວ່າງສູນກາງຂອງ trochanter ທີ່ຍິ່ງໃຫຍ່
ແລະສູນກາງຂອງຢູ່ຕາມໂກນໄຂກະດູກຂອງ femur ໄດ້ |
pyriform fossa (ວິພາກວິພາກ) |
PCL 1.2 ຊຕມ ດ້ານຫນ້າກັບຈຸດເລີ່ມຕົ້ນ femoral,
ຊີ້ໄປຫາຢູ່ຕາມໂກນ medullary. |
| ການເປີດເຜີຍ |
hip abductor ກຸ່ມຢຸດການບາດເຈັບຈຸດ |
ຄວາມບົກຜ່ອງຂອງການສະຫນອງເລືອດໃຫ້ແກ່
ຫົວ femoral ແລະກ້າມຊີ້ນ rotator ພາຍນອກຂອງສະໂພກ |
ການຈັດການທີ່ບໍ່ຖືກຕ້ອງອາດຈະນໍາໄປສູ່ PCL |
| PCL: ligament cruciate ຫລັງ |
1.ຂະຫນາດໃຫຍ່ rotor ເຂັມເຂົ້າຈຸດ
trochanter ທີ່ຍິ່ງໃຫຍ່ກວ່າໄດ້ຖືກອະທິບາຍວ່າເປັນກະດູກຂອງກະດູກ trapezoidal ທີ່ຢູ່ດ້ານນອກທີ່ສຸດຂອງຄໍ femoral, ດ້ານທີ່ສະຫນອງການຍຶດຕິດກັບກ້າມຊີ້ນຂ້າງຂອງ gluteus medius ແລະ anterior gluteus minimus (ຮູບ 2 ແລະ 3). ເຖິງແມ່ນວ່ານີ້ແມ່ນຈຸດສໍາຄັນຂອງກະດູກເລັກນ້ອຍ, ການກໍານົດຈຸດເລີ່ມຕົ້ນທີ່ຖືກຕ້ອງໃນເວລາທີ່ປະຕິບັດ IMN femoral ອາດຈະເປັນຄວາມແຕກຕ່າງລະຫວ່າງການໄດ້ຮັບຜົນໄດ້ຮັບທີ່ຫນ້າພໍໃຈຫຼືບໍ່ດີໃນເວລາທີ່ຈັດການກັບກະດູກຫັກຂອງ femoral.
ການທົບທວນຄືນວັນນະຄະດີໃນປະຈຸບັນສໍາລັບການລາຍລະອຽດຈຸດເຂົ້າ femoral, ພວກເຮົາພົບເຫັນການຂາດການເປັນຈຸດສໍາຄັນທາງວິພາກທີ່ອະທິບາຍຢ່າງຊັດເຈນສໍາລັບ rotor femoral IMN entry point.Bharti et al. ອະທິບາຍຈຸດເຂົ້າຈາກປາຍປາຍຂອງ trochanter ທີ່ໃຫຍ່ກວ່າວ່າເປັນ medial ໄປສູ່ຢູ່ຕາມໂກນ medullary ໃນຕໍາແຫນ່ງ orthostatic, ແລະເປັນຈຸດສູນກາງຂອງ trochanter ທີ່ໃຫຍ່ກວ່າໃນສອດຄ່ອງກັບສູນກາງຂອງ femoral medullary cavity ຢູ່ໃນຕໍາແຫນ່ງຂ້າງຄຽງ (ຮູບ 4), ແລະຄໍາອະທິບາຍທາງເລືອກຂອງ trochanter ມຸມເບິ່ງທີ່ໃຫຍ່ກວ່າແມ່ນ in the trochantery. anterior ລະຫວ່າງ anterior ຫນຶ່ງສ່ວນສາມແລະ posterior ສອງສ່ວນສາມຂອງ rotor.Georgiadis et al. ອະທິບາຍຈຸດເຂົ້າຂອງເຂັມເປັນດ້ານຫຼັງທີ່ສຸດຂອງຂອບປາຍຍອດຂອງ rotor.
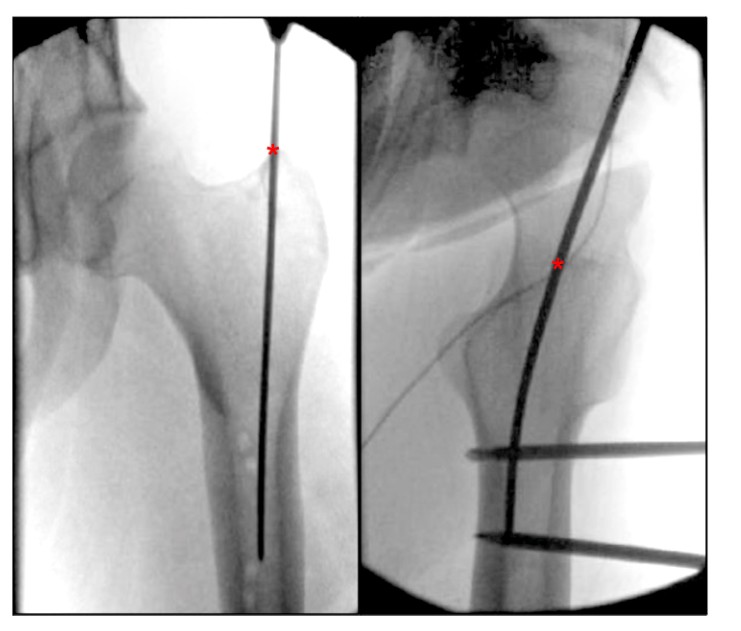
ຮູບທີ່ 4. ມຸມເບິ່ງທາງຂ້າງຂອງກະດູກແຂນ ແລະດ້ານຂ້າງຂອງສະໂພກສະແດງໃຫ້ເຫັນເຖິງຈຸດເຂົ້າທີ່ເໝາະສົມສໍາລັບການຕອກຕະປູ femoral paramedian intramedullary ຂອງ trochanter ຫຼາຍກວ່າເກົ່າ. '*' ຊີ້ໃຫ້ເຫັນຈຸດເຂົ້າເລັບ intramedullary.
ການສຶກສາທີ່ຜ່ານມາໃນວັນນະຄະດີໄດ້ສະແດງໃຫ້ເຫັນວ່າປາຍຂອງ trochanter ທີ່ຍິ່ງໃຫຍ່ກວ່າແມ່ນຈຸດເລີ່ມຕົ້ນທີ່ເຫມາະສົມສໍາລັບການໄດ້ຮັບສາຍທີ່ເຫມາະສົມທີ່ດີທີ່ສຸດ, ແລະການຈັດຕໍາແຫນ່ງທີ່ບໍ່ດີເນື່ອງຈາກຄວາມຜິດປົກກະຕິຂອງ inversion ມັກຈະເກີດຂື້ນເມື່ອຈຸດເຂົ້າຖືກຍ້າຍຫຼາຍກວ່າ 2 ມມກັບ trochanter ຫຼາຍ. ການສຶກສານີ້ຍັງໄດ້ເນັ້ນຫນັກວ່າຈຸດເຂົ້າທາງຫລັງຫຼາຍເຮັດໃຫ້ການຍ້າຍອອກໄປຂ້າງຫນ້າ distal, ໃນຂະນະທີ່ຈຸດເຂົ້າລະດັບປານກາງອາດຈະເຮັດໃຫ້ໂຄງສ້າງຂອງກະດູກຫັກ distal ຖືກຍ້າຍອອກໄປທາງຫລັງ. ໃນທາງກົງກັນຂ້າມ, ການສຶກສາອີກອັນຫນຶ່ງໄດ້ສະແດງໃຫ້ເຫັນວ່າໃນກະດູກຫັກຂອງກະດູກຫັກ intertrochanteric, ການເກີດການກະທົບກະເທືອນຂອງເລັບ intramedullary ແມ່ນສູງກວ່າຢ່າງຫຼວງຫຼາຍໂດຍມີຈຸດ pinning ທີ່ຢູ່ດ້ານຫນ້າກ່ວາຈຸດ pinning ທີ່ໃກ້ຊິດກັບ medial ແລະ posterior.
ຈຸດ pinning trochanteric ທີ່ໃຫຍ່ກວ່າແມ່ນຖືກນໍາໃຊ້ທົ່ວໄປໃນຄົນເຈັບທີ່ເປັນໂລກອ້ວນ, ແລະຂັ້ນຕອນນີ້ແມ່ນມີຄວາມຕ້ອງການທາງດ້ານເຕັກນິກຫນ້ອຍ, ໃຫ້ເວລາປະຕິບັດງານຫນ້ອຍແລະຄວາມສ່ຽງຕໍ່ອາການແຊກຊ້ອນຕ່ໍາກວ່າຈຸດ pinning pyriform fossa.
ອາການແຊກຊ້ອນ: ອາການແຊກຊ້ອນພາຍໃນການຜ່າຕັດແລະຫຼັງການຜ່າຕັດຂອງເລັບ intramedullary femoral ທີ່ມີຈຸດວິທີການ trochanteric ຫຼາຍກວ່ານັ້ນໄດ້ຖືກປຶກສາຫາລືຢູ່ໃນຫຼາຍສິ່ງພິມ. ຫນຶ່ງໃນເຫຼົ່ານີ້, ປົກກະຕິແລ້ວກ່ຽວຂ້ອງກັບເຕັກນິກການເລັບ, ແມ່ນກະດູກຫັກ induced ທາງການແພດ. ໃນກະດູກຫັກ femoral intertrochanteric, ຈຸດເຂົ້າທີ່ຕັ້ງຢູ່ດ້ານຂ້າງແລະດ້ານຫນ້າຂອງ trochanter ທີ່ໃຫຍ່ກວ່າມີແນວໂນ້ມທີ່ຈະສົ່ງຜົນໃຫ້ກະດູກຫັກ medial ຫຼາຍກ່ວາຈຸດເຂົ້າໃກ້ກັບ medial.
ອາການແຊກຊ້ອນທີ່ກ່ຽວຂ້ອງອີກອັນຫນຶ່ງແມ່ນຍ້ອນການບາດເຈັບຂອງເນື້ອເຍື່ອອ່ອນ, ໂດຍສະເພາະກັບສາຂາຂອງເສັ້ນເລືອດແດງ femoral rotator medial ແລະກ້າມຊີ້ນ adductor, ແຕ່ການບາດເຈັບເຫຼົ່ານີ້ແມ່ນຫນ້ອຍທີ່ພົບເລື້ອຍເມື່ອທຽບກັບເລັບ pyriform fossa entry. ນອກຈາກນັ້ນ, ອັດຕາການເກີດຂອງ necrosis ischemic ຂອງຫົວ femoral ກັບປາຍຂອງ trochanter ທີ່ຍິ່ງໃຫຍ່ກວ່າເປັນຈຸດເຂົ້າແມ່ນຄິດວ່າຈະຕໍ່າລົງຢ່າງຫຼວງຫຼາຍ, ມີການສຶກສາລາຍງານວ່າຕ່ໍາສຸດ 0.3%.
ພິຈາລະນາເວລາໃນການຜ່າຕັດແລະການສໍາຜັດ fluoroscopic, ເວລາປະຕິບັດການສະເລ່ຍແມ່ນ 90.7 ນາທີສໍາລັບຈຸດເຂົ້າ trochanteric ທີ່ໃຫຍ່ກວ່າເມື່ອທຽບກັບ 112.7 ນາທີສໍາລັບກຸ່ມຈຸດເຂົ້າ fossa ຮູບໄຂ່ມຸກ, ໃນຂະນະທີ່ເວລາ fluoroscopic ແມ່ນ 5.88 ວິນາທີສໍາລັບກຸ່ມຈຸດເຂົ້າ trochanteric ທີ່ຍິ່ງໃຫຍ່ກວ່າ 08 ວິນາທີສໍາລັບກຸ່ມ 10 ວິນາທີສໍາລັບ 10 ວິນາທີ. ກັບຈຸດເຂົ້າ fossa ຮູບໄຂ່ມຸກ.
ການຄາດຄະເນຂອງຄົນເຈັບຍັງເປັນປັດໃຈສໍາຄັນໃນເວລາທີ່ຕັດສິນໃຈກ່ຽວກັບຈຸດເຂົ້າເລັບ intramedullary, ຍ້ອນວ່າການຟື້ນຕົວໄວ (ຕາມການປະເມີນໂດຍການທົດສອບບ່ອນນັ່ງຂອງເກົ້າອີ້ແລະການທົດສອບການຍົກເວລາ) ແມ່ນດີຂຶ້ນຢ່າງຫຼວງຫຼາຍໃນຄົນເຈັບໃນ 6 ເດືອນຫຼັງການຜ່າຕັດສໍາລັບຈຸດເຂົ້າ trochanteric ທີ່ໃຫຍ່ກວ່າເມື່ອທຽບກັບຈຸດເຂົ້າ pyriform fossa ແມ່ນບໍ່ສໍາຄັນ, ແຕ່ 2 ເດືອນນີ້ບໍ່ສໍາຄັນ. ເຖິງແມ່ນວ່າຈຸດເຂົ້າເຖິງ trochanteric ຫຼາຍກວ່າປົກກະຕິແມ່ນກ່ຽວຂ້ອງກັບການລອກເອົາເນື້ອເຍື່ອອ່ອນຫນ້ອຍລົງເນື່ອງຈາກສະຖານທີ່ຂອງມັນ, ມັນຍັງສາມາດນໍາໄປສູ່ການບາດເຈັບຕໍ່ກຸ່ມກ້າມເນື້ອ abductor, ດັ່ງທີ່ໄດ້ສະແດງໃຫ້ເຫັນໂດຍ Ergiş et al. ພວກເຂົາເຈົ້າພົບວ່າການດຸ່ນດ່ຽງແບບເຄື່ອນໄຫວແລະຄວາມເຂັ້ມແຂງຂອງ hip abductor ໄດ້ຫຼຸດລົງໃນຄົນເຈັບທີ່ມີ peg trochanteric ເຂົ້າຫຼາຍກວ່າເກົ່າເມື່ອທຽບກັບການຄວບຄຸມທີ່ມີສຸຂະພາບດີ. ນອກຈາກນັ້ນ, ການສຶກສາຂອງພວກເຂົາໄດ້ລາຍງານການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນຄວາມເຂັ້ມແຂງຂອງ hip abductors, flexors ແລະ rotators ພາຍໃນ / ພາຍນອກເມື່ອທຽບກັບຂ້າງທີ່ບໍ່ດໍາເນີນການ.
2. ຈຸດເຂົ້າ Pearly fossa
fossa ຂອງກ້າມຊີ້ນ pyriformis ແມ່ນຈຸດສໍາຄັນທາງວິພາກວິພາກທີ່ຖືກກໍານົດເປັນຫນຶ່ງໃນຈຸດເຂົ້າສໍາລັບເລັບ paracentesis femoral intramedullary. ໃນການສຶກສາ autopsy cadaveric ຂອງເຂົາເຈົ້າ, Lakhwani et al. ສັງເກດເຫັນວ່າ fossa ຂອງກ້າມຊີ້ນ pyriformis ບໍ່ໄດ້ເປັນຮູບ 'pear' ຫຼືການຕິດກ້າມເນື້ອ pyriformis. ກ້າມຊີ້ນຕິດກັບພື້ນທີ່ຂະຫນາດນ້ອຍຢູ່ປາຍຂອງ trochanter ທີ່ໃຫຍ່ກວ່າ, ໃນຂະນະທີ່ pyriform fossa ແມ່ນການຊຶມເສົ້າຢູ່ດ້ານ medial ຂອງ trochanter ທີ່ໃຫຍ່ກວ່າແລະເປັນການຕິດພັນຂອງກ້າມຊີ້ນ extensor carpi radialis brevis. ຜູ້ຂຽນໄດ້ສະຫຼຸບວ່າກ້າມເນື້ອ pyriform ແລະ pyriform fossa ແມ່ນສອງຫນ່ວຍທີ່ແຕກຕ່າງກັນແລະອັນທີ່ເອີ້ນວ່າ pyriform fossa ຄວນຖືກເອີ້ນວ່າ 'rotor' ຫຼື 'occlusal' fossa ເພື່ອຄວາມຊັດເຈນແລະຄວາມຖືກຕ້ອງທາງວິພາກ. ພວກເຂົາເຈົ້າໄດ້ແນະນໍາວ່າຫຼັງຈາກການສຶກສາ cis-femoral ພວກເຂົາເຈົ້າແນະນໍາວ່າຄໍາສັບຕົ້ນສະບັບ 'rotor fossa' ຖືກນໍາມາໃຫມ່ໃນວັນນະຄະດີແທນທີ່ຈະເປັນ 'pyriform fossa' ຫຼັງຈາກສຶກສາຄໍາສັບຂອງຈຸດເຂົ້າ parafemoral. ເຖິງແມ່ນວ່າຈຸດຂອງທັງສອງການສຶກສານີ້ແມ່ນໄດ້ຮັບການພິຈາລະນາສູງ, ເພື່ອຄວາມສະດວກໃນການອະທິບາຍແລະເພື່ອປ້ອງກັນຄວາມສັບສົນກັບຈຸດເຂົ້າ trochanteric ທີ່ຍິ່ງໃຫຍ່ກວ່າ, ພວກເຮົາຍັງຈະອ້າງເຖິງຈຸດເຂົ້ານີ້ເປັນຈຸດເຂົ້າ pyriform fossa.
ການສຶກສາຈໍານວນຫນຶ່ງໃນວັນນະຄະດີໃນປະຈຸບັນໄດ້ອະທິບາຍຢ່າງຖືກຕ້ອງກ່ຽວກັບຈຸດເຂົ້າທີ່ແນ່ນອນຂອງ fossa pearly ສໍາລັບ intramedullary femoral nails.Georgiadis et al. ອະ ທິ ບາຍ ຈຸດ ເຂົ້າ fossa pearly ເປັນ ພື້ນ ທີ່ ຂອງ ການ ຕິດ ຂອງ extensor carpi radialis brevis ກ້າມ ເນື້ອ ໃນ ການ ຊຶມ ເສົ້າ ຢູ່ ຖານ ຂອງ ຄໍ femoral ໄດ້ (ຮູບ 5). ຜູ້ຂຽນຍັງໄດ້ເນັ້ນຫນັກວ່າຈຸດເຂົ້າທີ່ໄກເກີນໄປຂ້າງຫນ້າຫຼືໄກເກີນໄປພາຍໃນອາດຈະເພີ່ມຄວາມສ່ຽງຕໍ່ການກະດູກຫັກຂອງຄໍ femoral, ແລະເມື່ອຈຸດເຂົ້າຢູ່ໄກເກີນໄປ, ອາດຈະມີຄວາມສ່ຽງສູງຕໍ່ການເປັນໂຣກ necrosis ischemic, ເຊິ່ງສູງກວ່າໃນຄົນເຈັບໄວລຸ້ນ.
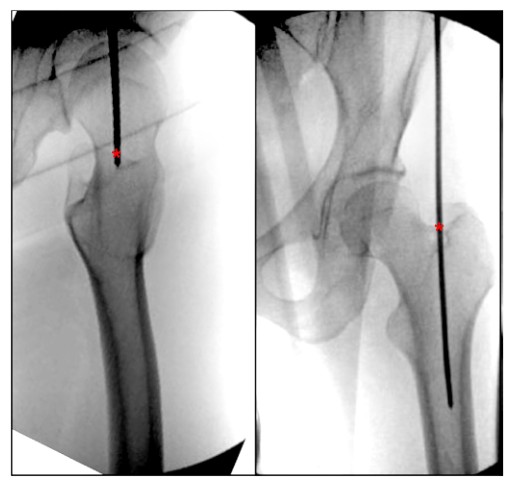
ຮູບທີ 5. ມຸມເບິ່ງດ້ານໜ້າຂອງສະໂພກແບບ intraoperative ຂອງສະໂພກສະແດງໃຫ້ເຫັນຈຸດເຂົ້າທີ່ເຫມາະສົມສໍາລັບການເລັບ pyriform fossa retrograde femoral intramedullary. '*' ຊີ້ໃຫ້ເຫັນຈຸດເລີ່ມຕົ້ນຂອງເລັບ intramedullary.
Harper et al. ຈັດພີມມາການສຶກສາຂອງ 14 ກຸ່ມຂອງ femurs cadaveric ຂອງມະນຸດໃນ 1987 ໃນທີ່ພວກເຂົາໄດ້ປະເມີນສະຖານທີ່ຂອງ intramedullary ຄູ່ມືແລະຈຸດອອກຂອງເລັບ intramedullary ແນະນໍາ distally ແລະ proximally ໃນຄົນອັບເດດ: retrograde ຈາກ notch intercondylar ຂອງ femur ໄດ້. ພວກເຂົາເຈົ້າໄດ້ສະຫຼຸບວ່າຈຸດເຂົ້າຂອງເລັບ pyriformis paramedian intramedullary ຕັ້ງຢູ່ຈຸດເຊື່ອມຕໍ່ຂອງ trochanter ທີ່ຍິ່ງໃຫຍ່ກວ່າກັບຄໍ femoral, ເລັກນ້ອຍທາງຫນ້າຂອງ pyriformis occulta. ສະຖານທີ່ insertion ໄດ້ຖືກຢືນຢັນໂດຍ Gausepohl et al. ໃນການສຶກສາ cadaveric ອື່ນ, ພວກເຂົາເຈົ້າໄດ້ທ້ອງຖິ່ນກ່ຽວກັບຈຸດເຂົ້າທີ່ເຫມາະສົມສໍາລັບການເລັບ intramedullary femoral ຕາມແຄມຂອງ medial ຂອງ trochanter ທີ່ຍິ່ງໃຫຍ່ overlying the pyriformis tendon. ຍິ່ງໄປກວ່ານັ້ນ, ໃນການສຶກສາ cadaveric ໂດຍ Labronici et al. fossa ຂອງກ້າມຊີ້ນ pyriformis ໄດ້ຖືກອະທິບາຍວ່າເປັນພື້ນທີ່ luminal ຮູບຮ່າງຂອງ pear ທີ່ກົງກັນກັບແກນກາງຂອງ femoral intramedullary ຢູ່ຕາມໂກນຢູ່ໃນຍົນ coronal.
ຈຸດເຂົ້າເຖິງ pyriform fossa ມີຂໍ້ເສຍສະເພາະບາງຢ່າງເພາະວ່າມັນມີຄວາມທ້າທາຍທາງດ້ານເຕັກນິກຫຼາຍກ່ວາຈຸດເຂົ້າເຖິງ trochanter, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນໂລກອ້ວນ. ນອກຈາກນັ້ນ, ສະຖານທີ່ເຂົ້າທີ່ດີທີ່ສຸດສໍາລັບຈຸດເຂົ້າຂອງເຂັມ fossa ຮູບ pear ແມ່ນພື້ນທີ່ແຄບ, ເຮັດໃຫ້ມັນມີຄວາມທ້າທາຍຫຼາຍທີ່ຈະທ້ອງຖິ່ນ. ສໍາລັບຕົວຢ່າງ, ຈຸດເລີ່ມຕົ້ນທາງຫນ້າຫຼາຍເກີນໄປກ່ຽວກັບຄໍ femoral ຈະເຮັດໃຫ້ຄວາມກົດດັນຮອບວຽນຫຼາຍເກີນໄປແລະເພີ່ມຄວາມສ່ຽງຕໍ່ການລະເບີດຂອງ cortical ດ້ານຫນ້າ, ໂດຍສະເພາະຖ້າຈຸດເລີ່ມຕົ້ນແມ່ນຫຼາຍກວ່າ 6 ມມທາງຫນ້າຂອງ fossa. ນອກຈາກນັ້ນ, ຄວາມແຕກຕ່າງທາງດ້ານ morphologic ອາດຈະຂັດຂວາງສະຖານທີ່ເຂົ້າທີ່ຖືກຕ້ອງ, ໂດຍສະເພາະຖ້າ rotator ພາຍນອກສັ້ນແມ່ນ bulky ຫຼື rotor ແມ່ນ protruding, ນໍາໄປສູ່ສະຖານທີ່ເຂົ້າທີ່ເປັນ medial ເກີນໄປແລະມີຄວາມສ່ຽງຕໍ່ການກະດູກຫັກຂອງຄໍ femoral.
ອາການແຊກຊ້ອນ: ໂດຍການປຽບທຽບ 38 ສະຖານທີ່ເຂົ້າ trochanteric ທີ່ໃຫຍ່ກວ່າກັບ 53 ສະຖານທີ່ປ້ອນ fossa pearly ສໍາລັບເລັບ femoral intramedullary, Ricci et al ພົບວ່າກຸ່ມ fossa pearly ມີເວລາປະຕິບັດງານ 30% ແລະເວລາ fluoroscopy ຍາວກວ່າ 73%. ການຄົ້ນພົບເຫຼົ່ານີ້ໄດ້ຮັບການຢືນຢັນໂດຍ Bhatti et al. ເມື່ອປຽບທຽບຈຸດເຂົ້າ 2 ເຂັມ.
ກ່ຽວກັບການບາດເຈັບຂອງເນື້ອເຍື່ອອ່ອນ, ມີຄວາມສ່ຽງສູງຂອງການບາດເຈັບຂອງເນື້ອເຍື່ອອ່ອນຢູ່ໃນຊ່ອງສຽບ pyriformis ເມື່ອທຽບກັບ neuromuscular interosseous ຢູ່ຈຸດເຂົ້າເຂັມ trochanteric ຫຼາຍກວ່າ. Dora et al. ການປະເມີນ 16 cadaveric femurs ຜູ້ໃຫຍ່ສໍາລັບການບາດເຈັບຂອງເນື້ອເຍື່ອອ່ອນຂອງກ້າມເນື້ອ pyriformis ແລະ pin rotor ເຂົ້າ. ພວກເຂົາເຈົ້າໄດ້ພົບເຫັນວ່າເຖິງແມ່ນວ່າ pyriformis fossa ແມ່ນ geometrical ທີ່ດີທີ່ສຸດ, ມັນເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຢ່າງຫຼວງຫຼາຍຕໍ່ການສະຫນອງ vascular ກັບຫົວ femoral ແລະກ້າມຊີ້ນອ້ອມຂ້າງແລະ tendons. ການຄົ້ນພົບເຫຼົ່ານີ້ໄດ້ຮັບການຢືນຢັນຄືນໃຫມ່ໂດຍການສຶກສາ cadaveric ໂດຍ Ansari Moin et al. WHO ຍັງໄດ້ປຽບທຽບສອງຈຸດເຂົ້າ. ພວກເຂົາເຈົ້າສັງເກດເຫັນວ່າການສ້ອມແຊມພາຍໃນຂອງເລັບທີ່ເລີ່ມຕົ້ນຈາກກ້າມຊີ້ນ pyriformis ແມ່ນມັກຈະທໍາລາຍການລັກພາຕົວຫນີຂອງສະໂພກແລະ rotators ພາຍນອກ. ນອກຈາກນັ້ນ, ຄວາມເສຍຫາຍຂອງເສັ້ນເລືອດແດງ femoral rotator medial ໄດ້ຖືກພົບເຫັນຢູ່ໃນທຸກກໍລະນີ (ຕາຕະລາງ 2).
| ຕາຕະລາງ 2. ສະຫຼຸບການບາດເຈັບຂອງເນື້ອເຍື່ອອ່ອນຢູ່ຈຸດເຂົ້າຂອງເຂັມທີ່ແຕກຕ່າງກັນ |
| ຕົວແປ |
ຈຸດເຂົ້າ Pyriform fossa (n=5) |
ຈຸດປ້ອນ rotor ໃຫຍ່ (n=5) |
| ເນື້ອເຍື່ອອ່ອນ |
|
|
| ກ້າມເນື້ອ gluteus medius (ຮ່າງກາຍ) |
5 |
1 |
| gluteus medius tendon |
0 |
4 |
| ການບາດເຈັບຂອງ tendon |
|
|
| gluteus minimus (ຮ່າງກາຍ) |
3 |
0 |
ກ້າມເນື້ອ pyriformis
(ຢູ່ເທິງສຸດຂອງກະດູກສັນຫຼັງ) |
3 |
3 |
| obturator internus (ວິພາກວິພາກ) |
1 |
0 |
| ກ້າມເນື້ອ latissimus dorsi (ຮ່າງກາຍ) |
3 |
0 |
| ເສັ້ນເລືອດແລະແຄບຊູນຮ່ວມກັນ |
|
|
| MFCA ສາຂາເລິກ |
4 |
0 |
| MFCA ສາຂາຕື້ນ |
4 |
0 |
articular capsule
(ຂອງຂໍ້ຕໍ່ເຊັ່ນ: ຫົວເຂົ່າໃນວິພາກວິພາກ) |
1 |
0 |
| MFCA: medial circumflex femoral artery. |
ບໍ່ດົນມານີ້, Bharti et al. ໄດ້ສຶກສາຄວາມສ່ຽງຕໍ່ອາການແຊກຊ້ອນຂອງເລັບ femoral intramedullary ຢູ່ໃນຈຸດເຂົ້າ trochanteric ຫຼາຍກວ່າແລະຈຸດເຂົ້າ fossa pearly ແລະພົບເຫັນຄວາມສ່ຽງຕໍ່ອາການແຊກຊ້ອນເຊັ່ນອັດຕາການປິ່ນປົວກະດູກຫັກແລະສະຫຼຸບໃຫ້ເຂົາເຈົ້າດັ່ງຕໍ່ໄປນີ້ (ຕາຕະລາງ 3).
| ຕາຕະລາງ 3. Pyriform fossa entry point and greater trochanter entry point femoral bone marrow |
| ອາການແຊກຊ້ອນ |
ຈຸດເຂັມ piriformis sinus |
ຈຸດແຊກ trochanter ທີ່ໃຫຍ່ກວ່າ |
| ຕິດເຊື້ອ |
6.7 |
3.3 |
| Malunion |
20 |
13.3 |
| ການປິ່ນປົວຊັກຊ້າ |
20 |
13.3 |
| ການເຄື່ອນໄຫວສະໂພກຈໍາກັດ |
20 |
33.3 |
| ການເຄື່ອນໄຫວຫົວເຂົ່າຈໍາກັດ |
6.7 |
6.7 |
| ຄວາມແຕກຕ່າງຂອງຄວາມຍາວຂອງແຂນຂາ |
13.3 |
20 |
ຝາຫາງ protrudes
ຂ້າງເທິງ cortex ຂອງກະດູກ |
13.3 |
20 |
| ກະດູກຫັກຄໍ femoral intraoperative |
10 |
0 |
| ກະດູກຫັກ trochanter ທີ່ຍິ່ງໃຫຍ່ກວ່າ |
0 |
3.4 |
| necrosis ຫົວ Femoral |
6.7 |
0 |
Retrograde femoral intramedullary nailing
ການກໍານົດຈຸດເຂົ້າທີ່ເຫມາະສົມສໍາລັບການເລັບ retrograde femoral intramedullary ຈະຊ່ວຍໃຫ້ບັນລຸການຟື້ນຟູການສອດຄ່ອງຂອງກະດູກຫັກທີ່ດີທີ່ສຸດ, ຄວາມຍາວ, ແລະການຫມຸນໃນຂະນະທີ່ຫຼຸດຜ່ອນຄວາມເສຍຫາຍຂອງກະດູກຫັກ articular, ligament cruciate anterior cruciate (ACL), ligament cruciate posterior (ACL), ແລະການບາດເຈັບຂອງເນື້ອເຍື່ອອ່ອນ (Table 1). ບໍ່ດົນມານີ້, ມີຄວາມສົນໃຈເພີ່ມຂຶ້ນໃນການເຮັດເລັບ femoral intramedullary retrograde ໂດຍມີຈຸດປະສົງເພື່ອຫຼຸດຜ່ອນອາການແຊກຊ້ອນທີ່ກ່ຽວຂ້ອງກັບການເຮັດເລັບ paracromial, ລວມທັງຄວາມເຈັບປວດ hip, heterotopic ossification, adductor ອ່ອນເພຍ, ແລະພະຍາດເສັ້ນປະສາດ pudendal, ເຊິ່ງຖືວ່າເປັນການບຸກລຸກຫນ້ອຍທີ່ສຸດເມື່ອປຽບທຽບກັບການຫຼຸດຜ່ອນ incisional ແລະການ locking ພາຍໃນຂອງ incisional, ໂດຍສະເພາະແມ່ນການສ້ອມແຊມພາຍໃນ. ຫນຶ່ງສ່ວນສາມຂອງ femoral ລໍາ. ນອກຈາກນັ້ນ, ຫຼັກຖານທີ່ຜ່ານມາຊີ້ໃຫ້ເຫັນວ່າໃນເວລາທີ່ເລັບ intramedullary retrograde ເຫຼົ່ານີ້ມີຂະຫນາດທີ່ເຫມາະສົມ, ເລັບ locking proximal ອາດຈະບໍ່ຈໍາເປັນ. ບໍ່ມີຄວາມແຕກຕ່າງໃນອັດຕາການປິ່ນປົວ, ເວລາໃນການປິ່ນປົວ, ຫຼືຜົນໄດ້ຮັບທີ່ຄົນເຈັບລາຍງານລະຫວ່າງ Meccariello et al. ແລະ Bisaccia et al. ໃນການປິ່ນປົວຂອງກະດູກຫັກຂອງລໍາຕົ້ນ femoral ຫນຶ່ງສ່ວນສາມ distal ໂດຍໃຊ້ locking ແລະ nonlocking retrograde intramedullary nails. ດັ່ງນັ້ນ, ການນໍາໃຊ້ເລັບ femoral retrograde ໄດ້ກາຍເປັນທີ່ນິຍົມແລະໄດ້ຮັບການຍອມຮັບຢ່າງກວ້າງຂວາງ.
ຄໍາອະທິບາຍຈໍານວນຫຼາຍຂອງຈຸດເຂົ້າທີ່ດີທີ່ສຸດສໍາລັບການເລັບ femoral intramedullary retrograde ສາມາດພົບເຫັນຢູ່ໃນວັນນະຄະດີ. ການສຶກສາສ່ວນໃຫຍ່ກໍານົດຈຸດເຂົ້າທີ່ເຫມາະສົມສໍາລັບການເລັບ femoral retrograde ເປັນ 1.2 ດ້ານຫນ້າກັບຕົ້ນກໍາເນີດ femoral ຂອງ ligament cruciate ຫລັງ.
cm (ສອດຄ່ອງກັບຢູ່ຕາມໂກນ medullary) ແລະສູນກາງຂອງ intercondylar fossa (ຮູບ 6).
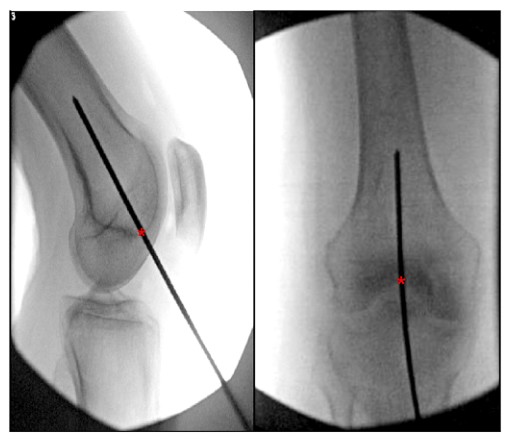
ຮູບທີ່ 6. ມຸມເບິ່ງດ້ານຂ້າງຂອງຫົວເຂົ່າ ແລະທາງຂ້າງຂອງຫົວເຂົ່າທີ່ສະແດງເຖິງຈຸດເຂົ້າທີ່ເຫມາະສົມສໍາລັບເລັບ femoral intramedullary retrograde. '*' ຊີ້ໃຫ້ເຫັນຈຸດເລີ່ມຕົ້ນຂອງເລັບ intramedullary.
ເຖິງແມ່ນວ່າບໍ່ມີຕົວຊີ້ບອກຢ່າງແທ້ຈິງສໍາລັບການເລັບ femoral intramedullary retrograde, ຕົວຊີ້ວັດທີ່ກ່ຽວຂ້ອງຫຼາຍໄດ້ຖືກອະທິບາຍ. ເຫຼົ່ານີ້ລວມມີຄົນເຈັບ polytrauma, ຄົນເຈັບທີ່ເປັນໂລກອ້ວນ, ຄົນເຈັບຖືພາ, ກະດູກຫັກຂອງລໍາຕົ້ນ femoral ສອງຝ່າຍ, ລໍາຕົ້ນ femoral ipsilateral ແລະກະດູກຫັກ acetabular / pelvic ຫຼືກະດູກຫັກຄໍ femoral, ແລະ ipsilateral femoral stem ແລະກະດູກຫັກ tibial. ຕົວຊີ້ວັດເຫຼົ່ານີ້ສ່ວນຫຼາຍແມ່ນກ່ຽວຂ້ອງກັບຄວາມງ່າຍຂອງການວາງຕໍາແຫນ່ງຂອງຄົນເຈັບແລະການປ້ອງກັນບາດແຜຜ່າຕັດຫຼາຍບ່ອນຢູ່ໃກ້ໆ.
ໃນອີກດ້ານຫນຶ່ງ, contraindications ຢ່າງແທ້ຈິງທີ່ຈະ retrograde ເລັບ intramedullary femoral ປະກອບມີການຂັດຂວາງຊ່ອງທາງ intramedullary retrograde ໂດຍ implant ເກັບຮັກສາໄວ້ແລະການກະດູກຫັກເປີດຂອງ femur distal. contraindications ທີ່ກ່ຽວຂ້ອງແມ່ນກະດູກຫັກທີ່ຕັ້ງຢູ່ພາຍໃນ 5 ຊຕມຂອງ trochanter ຫນ້ອຍ, ຄວາມຫຍຸ້ງຍາກໃນການເຂົ້າເຖິງຈຸດເຂົ້າທີ່ດີທີ່ສຸດເນື່ອງຈາກການ flexion ຂອງຫົວເຂົ່າຕ່ໍາກວ່າ 45 ອົງສາ, ການຕິດເຊື້ອຂອງຫົວເຂົ່າກ່ອນຫນ້າທີ່ອາດຈະນໍາໄປສູ່ຄວາມສ່ຽງຕໍ່ການແຜ່ລາມໄປສູ່ລໍາຕົ້ນຂອງ femoral, ການບາດເຈັບຂອງເນື້ອເຍື່ອອ່ອນທີ່ຮຸນແຮງປະມານຫົວເຂົ່າ, ແລະການກະດູກຫັກຂອງເສັ້ນປະສາດຂອງກະດູກຂາ.
ອາການແຊກຊ້ອນ: ອາການແຊກຊ້ອນທີ່ສຸດຂອງເລັບ femoral retrograde ແມ່ນກ່ຽວຂ້ອງກັບການຈັດການທີ່ບໍ່ຖືກຕ້ອງ, ໂດຍສະເພາະແມ່ນການຈັດວາງທີ່ບໍ່ຖືກຕ້ອງຂອງຈຸດເຂົ້າ. ໃນຍົນ sagittal, ຈຸດເຂົ້າທາງຫນ້າຫຼາຍຈະສົ່ງຜົນໃຫ້ມີການແປກະດູກຫັກຫລັງ, ຄວາມເສຍຫາຍດ້ານ articular, ແລະອາດຈະເປັນການກະທົບກະເທືອນຂອງເລັບເທິງ patella ເມື່ອຫົວເຂົ່າຖືກ flexed. ໃນທາງກົງກັນຂ້າມ, ຖ້າຈຸດເຂົ້າຖືກຈັດຕໍາແຫນ່ງທີ່ບໍ່ຖືກຕ້ອງໃນທິດທາງຫລັງ, ນີ້ອາດຈະເຮັດໃຫ້ມີຄວາມສ່ຽງສູງຕໍ່ການບາດເຈັບຕໍ່ຕົ້ນກໍາເນີດຂອງ ligament cruciate posterior ແລະການໂຍກຍ້າຍດ້ານຫນ້າຂອງກະດູກຫັກ.
Hutchinson et al. ອະທິບາຍອາການແຊກຊ້ອນທີ່ກ່ຽວຂ້ອງກັບຈຸດເຂົ້າຍົນ coronal ທີ່ບໍ່ຖືກຕ້ອງ. ພວກເຂົາເຈົ້າພົບວ່າຈຸດເຂົ້າ medial ຫຼາຍເກີນໄປເຮັດໃຫ້ການຜິດປົກກະຕິ posterolateral ກັບ posterolateral fracture fracture, ໃນຂະນະທີ່ overly lateral ຫນຶ່ງເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິ medial ແລະການແປພາສາ medial.Sanders et al. ລາຍງານວ່າການເລືອກຈຸດເລີ່ມຕົ້ນ medial ທີ່ມີ 2 ຊຕມຫຼືຫຼາຍກວ່ານັ້ນອອກຈາກແກນ medial ສົ່ງຜົນໃຫ້ກະດູກຫັກຂອງ cortical medial ໄດ້ຖືກ malunited ເນື່ອງຈາກການບິດ isthmic posterior ຂອງການກະດູກຫັກເຮັດໃຫ້ການຫຼຸດຜ່ອນ posterolateral ທີ່ບໍ່ດີ.
ອາການແຊກຊ້ອນອື່ນໆທີ່ກ່ຽວຂ້ອງກັບເລັບຜູ້ຕິດຕາມ femoral retrograde ປະກອບມີອາການເຈັບຫົວເຂົ່າ, ຄວາມແຂງ, ການ ossification ຂອງຫົວເຂົ່າ heterotopic, ແລະການສ້າງຮ່າງກາຍທີ່ບໍ່ມີຫົວເຂົ່າ intra-articular.
ສະຫຼຸບ
ເຖິງແມ່ນວ່າແຕ່ລະເຕັກນິກການເລັບ intramedullary ມີຕົວຊີ້ບອກທີ່ສອດຄ້ອງກັນ, ການເລືອກເຕັກນິກການເລັບ intramedullary ທີ່ຈະໃຊ້ໃນການປິ່ນປົວກະດູກຫັກຂອງລໍາຕົ້ນ femoral ປົກກະຕິແລ້ວແມ່ນຂຶ້ນກັບຄວາມມັກຂອງແພດຜ່າຕັດ. ໃນເວລາທີ່ປະຕິບັດເລັບ intramedullary ຂອງ femur, ການໄດ້ຮັບຈຸດເຂົ້າທີ່ຖືກຕ້ອງສໍາລັບປະເພດຂອງເລັບທີ່ໃຊ້ສໍາລັບການສ້ອມແຊມແມ່ນຕ້ອງການສໍາລັບຜົນໄດ້ຮັບທີ່ປະສົບຜົນສໍາເລັດ. ຄວາມຮູ້ກ່ຽວກັບວິພາກວິພາກທ້ອງຖິ່ນແລະການປະຕິບັດການຖ່າຍຮູບຈະຊ່ວຍໃຫ້ແພດຜ່າຕັດປະຕິບັດຂັ້ນຕອນທີ່ພຽງພໍທາງດ້ານເຕັກນິກໃນຂະນະທີ່ຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນທີ່ກ່ຽວຂ້ອງ. ນອກຈາກນັ້ນ, ໃນຂັ້ນຕອນການເຮັດເລັບ intramedullary, ການຮັກສາການຫຼຸດຜ່ອນເປັນອົງປະກອບທີ່ສໍາຄັນໃນການປ້ອງກັນ malunion ແລະ malunion ຫຼື nonunion ຂອງກະດູກຫັກ.
Русский
English
简体中文
繁體中文
العربية
Français
Español
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
සිංහල
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu









