Zavedení
Vývoj léčby zlomenin femuru lze vysledovat do 40. let 20. století, kdy Kuntscher zavedl techniku uzavřeného intramedulárního hřebování. Použití nitrodřeňových hřebů (IMN) u zlomenin femuru se v posledních několika desetiletích stalo standardem péče a současná zlepšení intramedulární hřebování a pokroky v chirurgických technikách umožnily významný nárůst používání intramedulárního hřebování femuru.
Konzervativní léčba zlomenin dříku femuru se používá jen u velmi malého počtu pacientů s významnými kontraindikacemi k anestezii a operaci a základem léčby zůstává chirurgická fixace. Pokud jde o chirurgickou léčbu těchto zlomenin, je k dispozici několik možností, včetně intramedulárního hřebování, fixace šroubem dlahy a zevní fixace. Ve srovnání s jinými chirurgickými možnostmi je nitrodřeňové hřebování modalitou s nejnižší mírou komplikací a nejvyšší mírou hojení zlomenin a v klinické praxi se stále více používá.
Dobré porozumění anatomii proximálního femuru, prokrvení hlavice femuru a anatomii kyčelních svalů může výrazně zvýšit úspěšnost nitrodřeňového hřebování u zlomenin femuru. Naproti tomu výběr vstupního bodu závisí na mnoha faktorech, včetně designu intramedulárního hřebu, místa zlomeniny, rozdrobení zlomeniny a faktorech pacienta (např. polytrauma, těhotenství a obezita). Bez ohledu na zvolené místo vstupu je získání správného vstupního bodu zásadní pro udržení adekvátní redukce během zavádění intramedulárního hřebu a zároveň snížení rizika komplikací.
Femorální anatomie
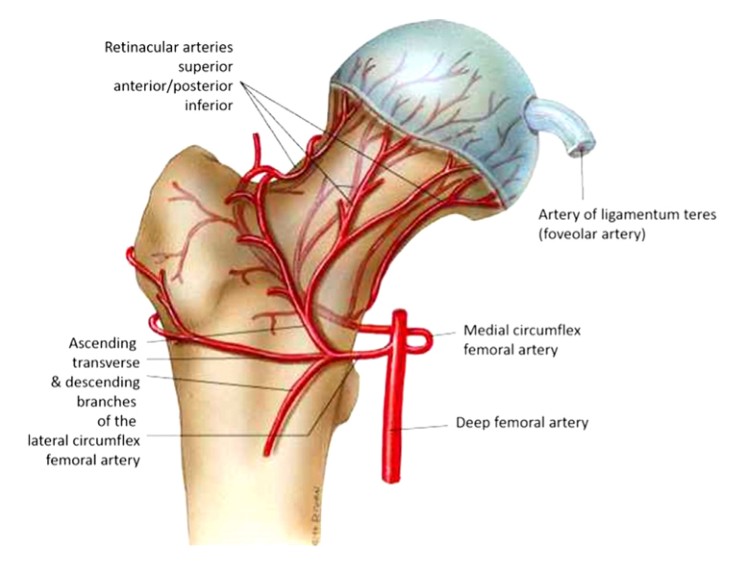
1.Krevní zásobení hlavice stehenní kosti
Hlava femuru je zásobena cévami ze 3 hlavních tepen. A. rotator femoralis lateralis (s 3-4 větvemi), arteria obturatoria, která zásobuje kulaté vazivo, a arteria femoralis rotator media (obr. 1), která také vydává nahoru vzestupnou cévu, která anastomuje s arteria femoralis lateralis a zásobuje větší trochanterickou oblast.
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point Femorální nitrodřeňové hřebování – jak vybrat nejlepší bod vložení]()
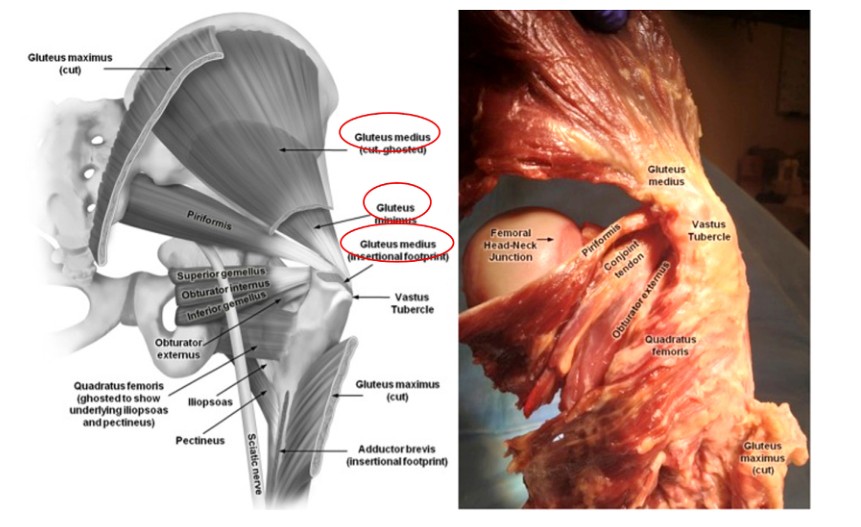
2.Anatomie kyčelních svalů
Při provádění nitrodřeňového hřebování femuru je nezbytné dobře porozumět svalům v oblasti kolem rotoru, aby se předešlo zbytečnému zranění. M. gluteus medius vychází z kyčelního kloubu a končí na laterální straně velkého trochanteru, zatímco m. gluteus minimus rovněž pochází z kyčelního kloubu a prochází přes zadní stranu kyčelního kloubu a končí na zadní straně velkého trochanteru (obrázky 2 a 3). Oba tyto svaly fungují jako adduktory stehna a vnitřní rotátory kyčle. Poškození těchto svalů během zavádění paracentrického femorálního nitrodřeňového hřebu proto povede ke slabosti adduktorů a Trendelenburgově chůzi, což má negativní dopad na zotavení a výsledek pacienta.
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point-1 Femorální nitrodřeňové hřebování – jak vybrat nejlepší bod zavedení-1]()
Obr. 2. Anatomie svalů kolem kyčelního kloubu
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point-2 Femorální nitrodřeňové hřebování - jak vybrat nejlepší bod zavádění-2]()
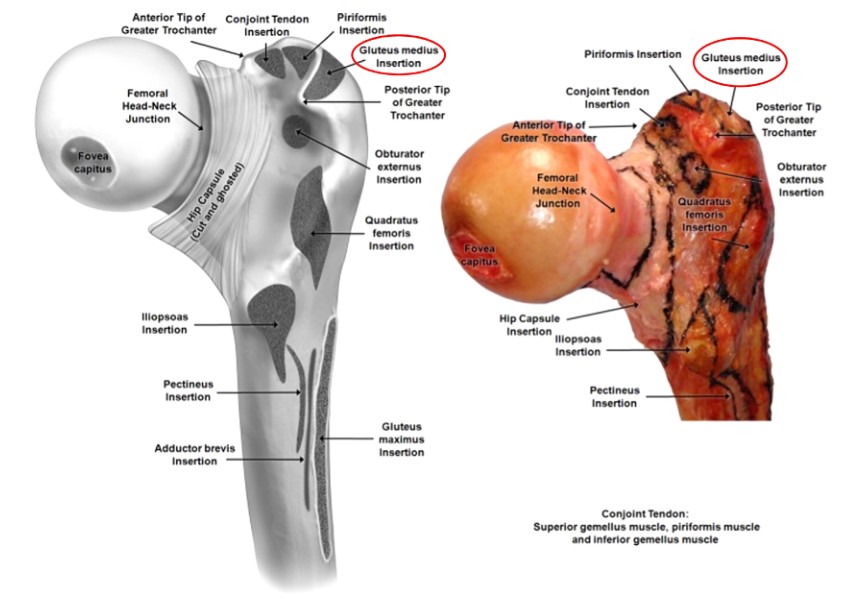
Obrázek 3. Oblast úponu proximálního femorálního svalu
Paralelní femorální intramedulární hřeb
Několik nedávných studií zkoumalo optimální vstupní bod pro parakrinní femorální hřeb. Možnosti vstupního bodu hřebu zahrnují velký trochanter a pyriformní jámu, každý má své vlastní indikace a přidružené komplikace (tabulka 1).
| Tabulka 1. Výchozí body a možná rizika parakrinního a retrográdního hřebování femuru |
| varianta |
paralelní intramedulární hřeb |
retrográdní intramedulární hřeb |
| rotor |
pyriform fossa (anatomie) |
| korunová rovina |
Vrchol velkého trochanteru a směřující mediálně do dřeňové dutiny |
spojení velkého
trochanteru a krčku stehenní kosti |
medián
interkondylární jamky (anatomie) |
| sagitální rovina (matematika) |
Linie mezi středem velkého trochanteru
a středem dřeňové dutiny femuru |
pyriform fossa (anatomie) |
PCL 1,2 cm anteriorně od femorálního výchozího bodu,
směřující do dřeňové dutiny. |
| expozice |
Zranění zastavovacího bodu skupiny únosců kyčle |
Porucha prokrvení hlavice
femuru a zevního rotátoru kyčle |
Nesprávná manipulace může vést k PCL |
| PCL: zadní zkřížený vaz |
1.Velký vstupní bod jehly rotoru
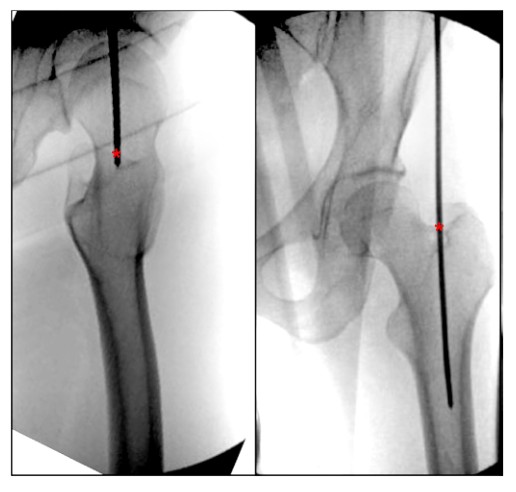
Velký trochanter byl popsán jako nejvzdálenější trapézový kostní výčnělek umístěný na laterální straně krčku stehenní kosti, jehož povrch zajišťuje připojení k laterálnímu gluteus medius a přednímu gluteus minimus (obrázky 2 a 3). Ačkoli se jedná o menší kostní mezník, lokalizace správného výchozího bodu při provádění IMN femuru může být rozdílem mezi získáním uspokojivého nebo špatného výsledku při řešení zlomeniny dříku femuru.
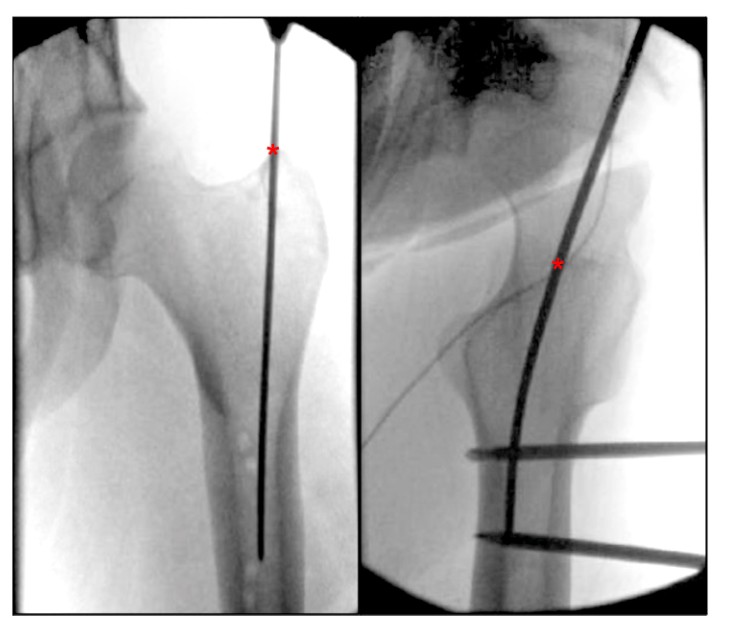
Při přezkoumání současné literatury pro popis femorálních vstupních bodů jsme zjistili nedostatek jasně popsaného anatomického mezníku pro femorální rotorový vstupní bod IMN. Bharti et al. popsal vstupní bod z apikálního vrcholu velkého trochanteru jako středový směrem k dřeňové dutině v ortostatické poloze a jako střed velkého trochanteru v linii se středem dřeňové dutiny v laterální poloze (obr. 4) a alternativní popis vstupního bodu velkého trochanteru na bočním pohledu na kyčelní anterid a posterior je mezi předním rotorem kyčelního a posteriorteru. dvě třetiny rotoru.Georgiadis et al. popsal bod vstupu jehly jako nejzadnější stranu apikálního horního okraje rotoru.
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point-3 Femorální nitrodřeňové hřebování - jak vybrat nejlepší bod zavádění-3]()
OBRÁZEK 4. Peroperační ortostatický a laterální pohled na kyčel ukazuje ideální vstupní bod pro femorální paramediální intramedulární hřebování velkého trochanteru. '*' označuje vstupní bod intramedulárního hřebu.
Nedávné studie v literatuře ukázaly, že vrchol velkého trochanteru je ideálním výchozím bodem pro získání optimální linie síly a že špatné vyrovnání v důsledku inverzní deformace často nastává, když je bod vstupu posunut o více než 2 mm laterálně od velkého trochanteru. Tato studie také zdůraznila, že více zadní vstupní bod vede k distálnímu posunutí dopředu, zatímco střední vstupní bod může způsobit posunutí distálního zlomeninového bloku dozadu. Naproti tomu jiná studie prokázala, že u intertrochanterických zlomenin femuru byl výskyt impingementu intramedulárního hřebu významně vyšší s bodem přichycení, který byl laterálně od přední strany, než s bodem přichycením, který byl blíže mediální a zadní straně.
Větší trochanterický apex pinning point se běžně používá u obézních pacientů a tento postup je méně technicky náročný, poskytuje kratší operační čas a nižší riziko komplikací než pinning point pyriformní fossa.
KOMPLIKACE: Intraoperační a pooperační komplikace femorálního nitrodřeňového hřebování s větším trochanterickým přístupovým bodem byly diskutovány v několika publikacích. Jednou z nich, obvykle související s technikou hřebování, jsou lékařsky vyvolané zlomeniny. U intertrochanterických zlomenin stehenní kosti je pravděpodobnější, že vstupní bod umístěný laterálně a před větším trochanterem povede k mediální zlomenině než vstupní bod blíže mediální straně.
Další relevantní komplikací je poranění měkkých tkání, zejména větví a. rotátoru medialis a adduktorů, ale tato poranění jsou méně častá ve srovnání se vstupním hřebem pyriformní jamky. Kromě toho se předpokládá, že výskyt ischemické nekrózy hlavice femuru s vrcholem velkého trochanteru jako vstupním bodem je významně nižší, přičemž studie jej uvádějí pouze 0,3 %.
S ohledem na dobu operace a skiaskopickou expozici byl průměrný operační čas 90,7 minut pro větší trochanterický vstupní bod ve srovnání se 112,7 minutami pro skupinu vstupního bodu hruškovitého tvaru, zatímco skiaskopický čas byl 5,88 sekund pro skupinu s velkým trochanterickým vstupním bodem a 10,08 sekund pro skupinu vstupního bodu hruškovitého tvaru ve tvaru hrášku.
Prognóza pacienta byla také důležitým faktorem při rozhodování o vstupním bodu nitrodřeňového hřebu, protože časné funkční zotavení (jak bylo hodnoceno testem na židli a sedadlem a testem časované elevace) bylo významně lepší u pacientů 6 měsíců po operaci pro větší trochanterický vstupní bod ve srovnání s hřebem vstupního bodu pyriformní jamky, ale tento rozdíl nebyl významný 12 měsíců po operaci. I když je větší trochanterický přístupový bod obvykle spojen s menším stripováním měkkých tkání kvůli jeho umístění, může stále vést k poranění abduktorové svalové skupiny, jak prokázali Ergiş et al. Zjistili, že dynamická rovnováha a síla abduktorů kyčle byly sníženy u pacientů s větším trochanterickým vstupním kolíkem ve srovnání se zdravými kontrolami. Jejich studie navíc zaznamenala významný pokles síly abduktorů kyčle, flexorů a vnitřních/vnějších rotátorů ve srovnání s neoperovanou stranou.
2. Vstupní bod perleťové jamky
Fossa m. pyriformis je důležitým anatomickým mezníkem identifikovaným jako jeden ze vstupních bodů pro paracentézní femorální intramedulární hřeb. Ve své pitevní kadaverózní studii Lakhwani et al. poznamenal, že fossa pyriformis svalu neměla ani tvar 'hrušky', ani úpon pyriformis svalu. Sval se připojuje k malé oblasti na špičce velkého trochanteru, zatímco pyriformní jamka je prohlubeň na mediální straně velkého trochanteru a je úponem m. extensor carpi radialis brevis. Autoři dospěli k závěru, že pyriformní sval a pyriformní jáma jsou dvě různé entity a že takzvaná pyriformní jáma by měla být kvůli jasnosti a anatomické správnosti označována jako 'rotor' nebo 'okluzní' fossa. Navrhli, aby po prostudování cis-femorální kosti byl po prostudování terminologie parafemorálního vstupního bodu znovu v literatuře zaveden původní termín 'rotor fossa' namísto 'pyriform fossa'. Ačkoli jsou body těchto dvou studií vysoce hodnoceny, pro snadnější popis a pro zabránění záměně s velkým trochanterickým vstupním bodem budeme stále označovat tento vstupní bod jako vstupní bod pyriformní jamky.
Několik studií v současné literatuře přesně popisuje přesný vstupní bod perleťové jamky pro intramedulární femorální nehty.Georgiadis et al. popisují vstupní bod perleťové jamky jako oblast úponu m. extensor carpi radialis brevis v prohlubni na bázi krčku femuru (obr. 5). Autoři také zdůraznili, že vstupní bod, který je příliš vpředu nebo příliš dovnitř, může zvýšit riziko zlomeniny krčku femuru, a když je vstupní bod příliš dozadu, může existovat vysoké riziko ischemické nekrózy, které je vyšší u dospívajících pacientů.
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point-4 Femorální nitrodřeňové hřebování – jak vybrat nejlepší zaváděcí bod-4]()
Obrázek 5. Peroperační frontolaterální pohled na kyčle zobrazující ideální vstupní bod pro retrográdní femorální intramedulární hřeb pyriformní jamky. '*' označuje počáteční bod intramedulárního hřebu.
Harper a kol. publikovali v roce 1987 studii 14 skupin lidských kadaverózních femurů, ve které hodnotili umístění nitrodřeňového vodícího čepu a výstupní bod nitrodřeňového hřebu zavedeného distálně a proximálně retrográdním způsobem z interkondylárního zářezu femuru. Došli k závěru, že bod vstupu pyriformis paramedianního nitrodřeňového hřebu se nacházel v místě spojení velkého trochanteru s krčkem femuru, mírně před pyriformis occulta. Místo zavedení bylo znovu potvrzeno Gausepohlem et al. V další kadaverózní studii lokalizovali ideální vstupní bod pro femorální intramedulární hřeb podél mediálního okraje velkého trochanteru překrývajícího šlachu pyriformis. Dále v kadaverózní studii Labronici et al. fossa m. pyriformis byla popsána jako hruškovitá luminální oblast, která se shodovala s centrální osou femorální intramedulární dutiny v koronální rovině.
Přístupový bod pyriformní jamky má některé specifické nevýhody, protože je technicky náročnější ve srovnání s přístupovým bodem velkého trochanteru, zejména u obézních pacientů. Kromě toho je optimálním vstupním místem pro vstupní bod jehly ve tvaru hrušky úzká oblast, takže je obtížnější ji lokalizovat. Například příliš přední počáteční bod na krčku stehenní kosti bude mít za následek nadměrné obvodové napětí a zvýší riziko prasknutí přední kortikální kůry, zejména pokud je počáteční bod více než 6 mm před fossa. Kromě toho může morfologický kontrast bránit správnému místu vstupu, zejména pokud je krátký externí rotátor objemný nebo rotor vyčnívá, což vede k příliš mediálnímu místu vstupu a riziku zlomeniny krčku femuru.
KOMPLIKACE: Porovnáním 38 větších trochanterických vstupních míst s 53 perleťovými vstupními místy pro femorální intramedulární hřebování Ricci et al zjistili, že skupina perleťových jamek měla o 30 % delší operační čas a o 73 % delší čas skiaskopie. Tato zjištění byla potvrzena Bhatti et al. při porovnání 2 vstupních bodů jehly.
Pokud jde o poranění měkkých tkání, bylo zde vyšší riziko poranění měkkých tkání u vstupu pyriformis ve srovnání s interoseálním neuromuskulárním ve větším vstupním bodu trochanterické jehly. Dora a kol. hodnotili 16 dospělých kadaverózních femurů na poranění měkkých tkání pyriformis svalu a vstupního čepu rotoru. Zjistili, že ačkoli je fossa pyriformis geometricky optimální, způsobuje výraznější poškození cévního zásobení hlavice femuru a okolních svalů a šlach. Tato zjištění byla znovu potvrzena kadaverózními studiemi Ansari Moin et al. WHO také porovnala dva vstupní body. Poznamenali, že vnitřní fixace hřebu začínající na pyriformis svalu s větší pravděpodobností poškodí abduktory kyčle a vnější rotátory. Navíc bylo ve všech případech zjištěno poškození a. femoralis medialis rotator (tab. 2).
| Tabulka 2. Souhrn poranění měkkých tkání v různých bodech vstupu jehly |
| varianta |
Vstupní bod Pyriform Fossa (n=5) |
Velký podávací bod rotoru (n=5) |
| měkké tkáně |
|
|
| gluteus medius sval (anatomie) |
5 |
1 |
| šlacha gluteus medius |
0 |
4 |
| poranění šlachy |
|
|
| gluteus minimus (anatomie) |
3 |
0 |
pyriformis sval
(nad horní částí páteře) |
3 |
3 |
| obturator internus (anatomie) |
1 |
0 |
| latissimus dorsi sval (anatomie) |
3 |
0 |
| Cévy a kloubní pouzdra |
|
|
| Hluboké větve MFCA |
4 |
0 |
| MFCA mělká větev |
4 |
0 |
kloubní pouzdro
(kloubního kloubu, jako je koleno v anatomii) |
1 |
0 |
| MFCA: mediální cirkumflexní femorální arterie. |
Nedávno Bharti et al. studovali riziko komplikací femorálního intramedulárního hřebování ve vstupním bodě velkého trochanteru a vstupním bodě perlové jamky a našli rizika komplikací, jako je rychlost hojení zlomeniny, a shrnuli je následovně (tabulka 3).
| Tabulka 3. Vstupní bod pyriformní jámy a vstupní bod velkého trochanteru femorální kostní dřeň |
| komplikace |
Bod jehly Piriformis sinus |
Větší bod vložení trochanteru |
| Infikovat |
6.7 |
3.3 |
| Malunion |
20 |
13.3 |
| Zpožděné hojení |
20 |
13.3 |
| Omezený pohyb kyčle |
20 |
33.3 |
| Omezený pohyb kolena |
6.7 |
6.7 |
| Nesoulad v délce končetin |
13.3 |
20 |
Ocasní čepice vyčnívá
nad kostní kůru |
13.3 |
20 |
| Intraoperační zlomenina krčku femuru |
10 |
0 |
| Zlomenina většího trochanteru |
0 |
3.4 |
| Nekróza hlavice femuru |
6.7 |
0 |
Retrográdní femorální intramedulární hřebování
Určení vhodného vstupního bodu pro retrográdní nitrodřeňové hřebování femuru pomůže dosáhnout obnovení optimálního zarovnání, délky a rotace zlomeniny při minimalizaci poškození kloubní chrupavky, předního zkříženého vazu (ACL), zadního zkříženého vazu (ACL) a poranění měkkých tkání (tabulka 1). V poslední době vzrůstá zájem o retrográdní nitrodřeňové hřebování stehenní kosti s cílem snížit komplikace spojené s parakromiálním hřebováním, včetně bolesti kyčle, heterotopické osifikace, slabosti adduktorů a obrny pudendálního nervu, která je považována za minimálně invazivní ve srovnání s incizní repozicí a zajišťovací dlahou femuru pro vnitřní fixaci stehenní distální zlomeniny, zejména u zlomeniny stehenní kosti a distální kosti. Nedávné důkazy navíc naznačují, že když jsou tyto retrográdní nitrodřeňové hřeby odpovídající velikosti, nemusí být proximální zajišťovací hřeby vyžadovány. Mezi Meccariello et al nebyl žádný rozdíl v rychlosti hojení, době do hojení nebo ve výsledcích uváděných pacienty. a Bisaccia a kol. při léčbě zlomenin distálního dříku jedné třetiny femuru pomocí zajišťovacích a neuzamykatelných retrográdních intramedulárních hřebů. Použití retrográdního hřebování femuru se tak stalo populárním a široce akceptovaným.
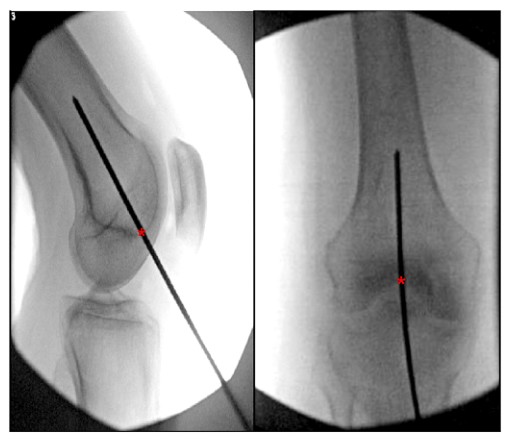
V literatuře lze nalézt mnoho popisů optimálního vstupního bodu pro retrográdní femorální intramedulární hřebování. Většina studií identifikuje ideální vstupní bod pro retrográdní femorální hřeb jako 1,2 přední od femorálního počátku zadního zkříženého vazu
cm (v linii s dřeňovou dutinou) a středem interkondylární jamky (obrázek 6).
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point-5 Femorální nitrodřeňové hřebování - jak vybrat nejlepší bod zavádění-5]()
OBRÁZEK 6. Peroperační ortostatický a laterální pohled na koleno ukazující ideální vstupní bod pro retrográdní femorální intramedulární hřeb. '*' označuje počáteční bod intramedulárního hřebu.
Ačkoli neexistuje absolutní indikace pro retrográdní femorální intramedulární hřebování, bylo popsáno mnoho relativních indikací. Patří sem polytraumatičtí pacienti, morbidně obézní pacienti, těhotné pacientky, bilaterální zlomeniny dříku femuru, ipsilaterální zlomeniny dříku femuru a acetabula/pánve nebo zlomeniny krčku femuru a ipsilaterální zlomeniny dříku femuru a tibie. Většina těchto indikací souvisí se snadným polohováním pacienta a prevencí mnohočetných chirurgických ran v těsné blízkosti.
Na druhou stranu mezi absolutní kontraindikace retrográdního nitrodřeňového hřebování femuru patří obstrukce retrográdního nitrodřeňového kanálu zadrženým implantátem a otevřené zlomeniny distálního femuru. Relativní kontraindikace jsou zlomeniny umístěné do 5 cm od malého trochanteru, obtížný přístup k optimálnímu vstupnímu bodu kvůli flexi kolene menší než 45 stupňů, předchozí infekce kolena, která může vést k riziku rozšíření na femorální dřík, těžká poranění měkkých tkání kolem kolena a intraartikulární zlomenina dolního krajního distálního pólu čéšky.
Komplikace: Většina komplikací retrográdního hřebování femuru souvisí s nesprávnou manipulací, zejména nesprávným umístěním vstupního bodu. V sagitální rovině povede více přední vstupní bod k zadní translaci zlomeniny, poškození kloubního povrchu a možnému dopadu hřebu na čéšku, když je koleno ohnuto. Na druhou stranu, pokud je vstupní bod nesprávně umístěn v zadním směru, může to mít za následek vyšší riziko poranění původu zadního zkříženého vazu a posunutí místa zlomeniny dopředu.
Hutchinson a kol. popsal komplikace spojené s nesprávnými vstupními body koronální roviny. Zjistili, že příliš mediální vstupní bod vedl k posterolaterální deformitě s posterolaterální translací zlomeniny, zatímco příliš laterální vedl k mediální deformaci a mediální translaci. Sanders et al. uvedli, že výběr mediálního výchozího bodu, který byl 2 cm nebo více mimo mediální osu, vedl k mediální kortikální zlomenině, která byla malunitována v důsledku zadního isthmického ohybového momentu zlomeniny, což mělo za následek špatnou posterolaterální repozici.
Mezi další komplikace spojené s retrográdním hřebováním femorálního hřebu patří bolest kolene, ztuhlost, heterotopická osifikace kolena a intraartikulární tvorba volného těla kolena.
Uzavřít
Přestože každá technika nitrodřeňového hřebování má odpovídající indikaci, volba, kterou techniku nitrodřeňového hřebování použít při léčbě zlomenin dříku femuru, obvykle závisí na preferenci chirurga. Při provádění nitrodřeňového hřebování femuru je pro úspěšný výsledek nutné získat správný vstupní bod pro typ hřebu použitého k fixaci. Znalost místní anatomie a zobrazovacího výkonu pomůže chirurgovi provést technicky adekvátní výkon a zároveň snížit riziko přidružených komplikací. Kromě toho při intramedulárních postupech přibíjení hřebů je udržování repozice kritickou složkou v prevenci malunionu a malunionu nebo nonunioningu zlomenin.
Русский
English
简体中文
繁體中文
العربية
Français
Español
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
සිංහල
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu