مقدمة
يمكن إرجاع تطور علاج كسور الفخذ إلى الأربعينيات من القرن العشرين عندما قدم كونتشر تقنية التسمير داخل النخاع المغلق. أصبح استخدام المسامير داخل النخاع (IMNs) في كسور الفخذ هو معيار الرعاية على مدى العقود القليلة الماضية، والتحسينات الحالية في التسمير داخل النخاع والتقدم في التقنيات الجراحية بزيادة كبيرة في استخدام التسمير داخل النخاع لعظم الفخذ. سمح
يتم استخدام العلاج المحافظ لكسور جذع الفخذ فقط في عدد قليل جدًا من المرضى الذين لديهم موانع كبيرة للتخدير والجراحة، ويظل التثبيت الجراحي هو الدعامة الأساسية للعلاج. فيما يتعلق بالعلاج الجراحي لهذه الكسور، هناك العديد من الخيارات المتاحة، بما في ذلك التثبيت داخل النخاع، والتثبيت بالمسمار الصفيحي، والتثبيت الخارجي. بالمقارنة مع الخيارات الجراحية الأخرى، فإن التسمير داخل النخاع هو الطريقة التي تتميز بأقل معدل مضاعفات وأعلى معدل شفاء للكسور، وقد أصبح يستخدم على نطاق أوسع في الممارسة السريرية.
إن الفهم الجيد لتشريح عظم الفخذ القريب وإمدادات الدم إلى رأس الفخذ وتشريح عضلات الورك يمكن أن يزيد بشكل كبير من معدل نجاح التثبيت داخل النخاع لكسور الفخذ. في المقابل، يعتمد اختيار نقطة الدخول على العديد من العوامل، بما في ذلك تصميم الأظافر داخل النخاع، وموقع الكسر، وتفتيت الكسر، وعوامل المريض (مثل الصدمات المتعددة، والحمل، والسمنة). بغض النظر عن موقع الدخول المختار، فإن الحصول على نقطة الدخول الصحيحة أمر ضروري للحفاظ على تقليل مناسب أثناء إدخال الظفر داخل النخاع مع تقليل خطر حدوث مضاعفات.
تشريح الفخذ
1. إمداد الدم إلى رأس الفخذ
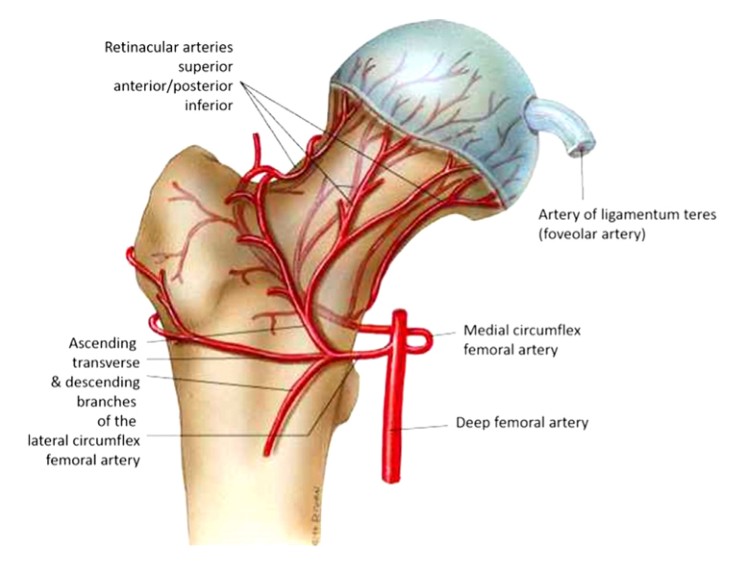
يتلقى رأس الفخذ إمدادات الأوعية الدموية من 3 شرايين رئيسية. الشريان الفخذي المدور الجانبي (مع 3-4 فروع)، والشريان السدادي، الذي يغذي الرباط المستدير، والشريان الفخذي المدور الإنسي (الشكل 1)، والذي يعطي أيضًا وعاءً صاعدًا صاعدًا يتفاغر مع الشريان الفخذي المدور الجانبي ويزود المنطقة المدورية الكبرى.
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point تسمير الفخذ داخل النخاع - كيفية اختيار أفضل نقطة إدخال]()
2.تشريح عضلات الورك
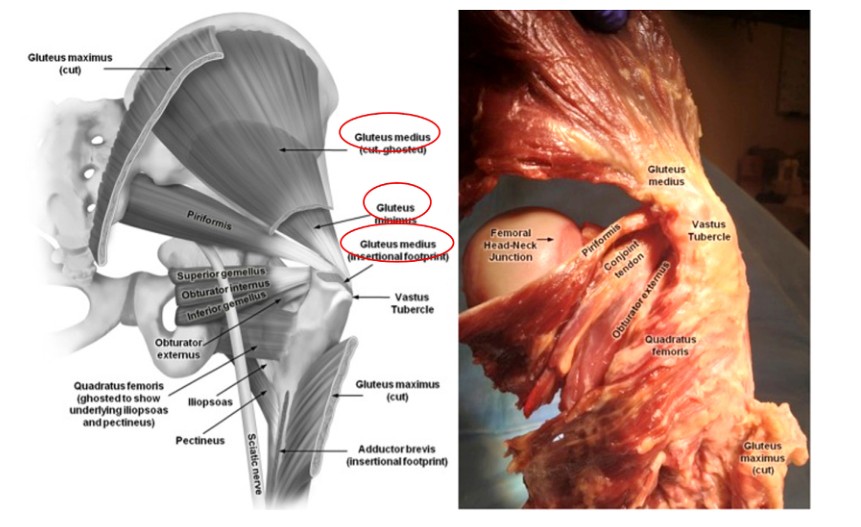
عند إجراء تسمير عظم الفخذ داخل النخاع، يعد الفهم الجيد للعضلات في المنطقة المحيطة بالدوار أمرًا ضروريًا لمنع الإصابة غير الضرورية. تنشأ العضلة الألوية المتوسطة من الحرقفة وتنتهي على الجانب الجانبي للمدور الأكبر، بينما تنشأ العضلة الألوية الصغيرة أيضًا من الحرقفة وتمر فوق الجانب الخلفي لمفصل الورك لتنتهي على الجانب الخلفي للمدور الأكبر (الشكلان 2 و3). تعمل هاتان العضلتان كمقربتين للفخذ ودوارتين داخليتين للورك. لذلك، فإن تلف هذه العضلات أثناء إدخال مسمار داخل الفخذ داخل النخاع سيؤدي إلى ضعف العضلة المقربة ومشية ترندلينبورغ، مما له تأثير سلبي على تعافي المريض ونتائجه.
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point-1 تسمير الفخذ داخل النخاع - كيفية اختيار أفضل نقطة إدخال -1]()
الشكل. 2. تشريح العضلات حول مفصل الورك
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point-2 تسمير الفخذ داخل النخاع - كيفية اختيار أفضل نقطة إدخال -2]()
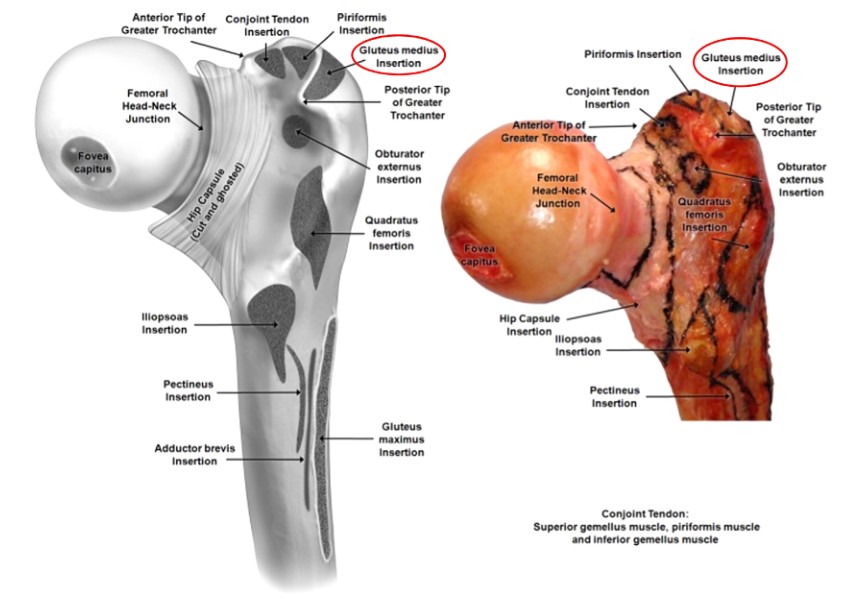
الشكل 3. منطقة تعلق عضلات الفخذ القريبة
مسمار داخل الفخذ الموازي
لقد استكشفت العديد من الدراسات الحديثة نقطة الدخول المثالية لمسمار نظير الصماوي الفخذي. تشمل خيارات نقاط دخول الظفر المدور الأكبر والحفرة الكمثرية، ولكل منهما مؤشراته الخاصة والمضاعفات المرتبطة به (الجدول 1).
| الجدول 1. نقاط البداية والمخاطر المحتملة لتسمير نظير الصماء وتسمير الفخذ الرجعي |
| البديل |
مسمار داخل النقي موازي |
مسمار داخل النقي إلى الوراء |
| الدوار |
الحفرة الكمثرية (تشريح) |
| طائرة التاج |
قمة المدور الأكبر وتشير وسطيًا إلى التجويف النخاعي |
تقاطع
المدور الكبير وعنق الفخذ |
متوسط
الحفرة بين اللقمتين (تشريح) |
| المستوى السهمي (رياضيات) |
الخط الفاصل بين مركز المدور الكبير
ومركز تجويف النخاع في عظم الفخذ |
الحفرة الكمثرية (تشريح) |
PCL 1.2 سم أمام نقطة البداية الفخذية،
مشيراً إلى التجويف النخاعي. |
| التعرض |
إصابة مجموعة الورك الخاطفة بنقطة التوقف |
ضعف إمدادات الدم إلى
رأس الفخذ والعضلة المدورة الخارجية للورك |
قد يؤدي التعامل غير السليم إلى PCL |
| PCL: الرباط الصليبي الخلفي |
1. نقطة دخول إبرة الدوار الكبيرة
تم وصف المدور الأكبر على أنه النتوء العظمي شبه المنحرف الخارجي الموجود على الجانب الجانبي لعنق الفخذ، والذي يوفر سطحه ارتباطًا بالعضلة الألوية المتوسطة والعضلة الألوية الأمامية الصغيرة (الشكلان 2 و3). على الرغم من أن هذا يعد معلمًا عظميًا بسيطًا، إلا أن تحديد نقطة البداية الصحيحة عند إجراء IMN الفخذي قد يكون هو الفرق بين الحصول على نتيجة مرضية أو سيئة عند التعامل مع كسر جذع الفخذ.
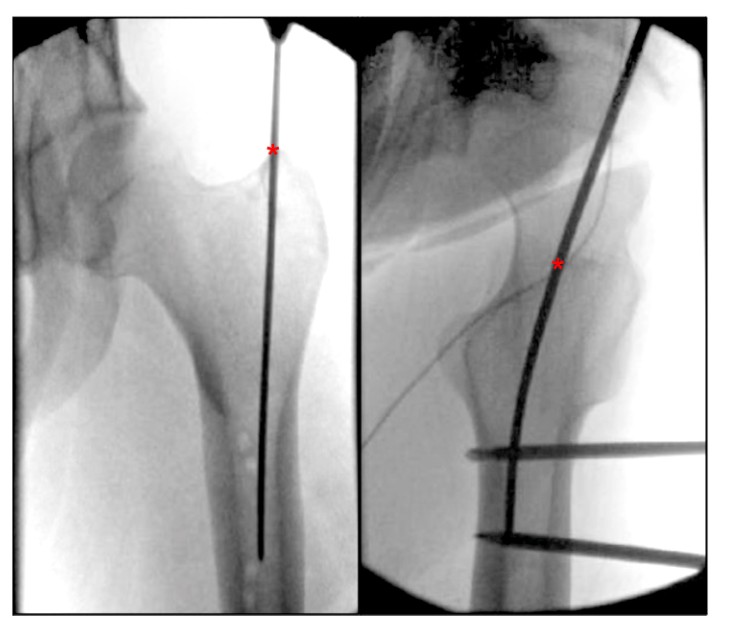
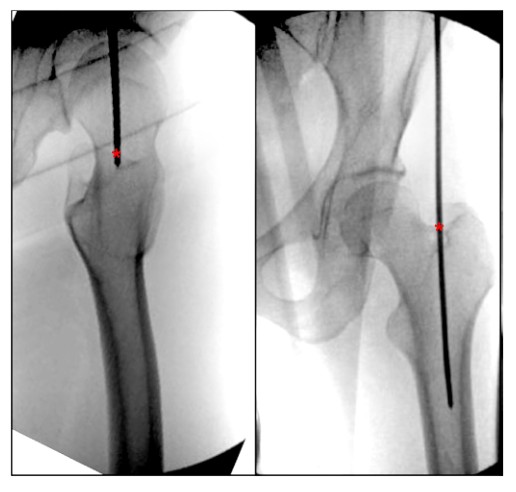
بمراجعة الأدبيات الحالية لأوصاف نقطة دخول الفخذ، وجدنا عدم وجود معلم تشريحي موصوف بوضوح لنقطة دخول IMN للدوار الفخذي. Bharti et al. وصف نقطة الدخول من القمة القمية للمدور الأكبر بأنها وسطية باتجاه التجويف النخاعي في الوضع الانتصابي، وباعتبارها مركز المدور الأكبر بما يتماشى مع مركز تجويف النخاع الفخذي في الوضع الجانبي (الشكل 4)، ووصف بديل لنقطة دخول المدور الأكبر على منظر الورك الجانبي في الدوار بين الجزء الأمامي بين الثلث الأمامي والثلثين الخلفيين الدوار.جورجياديس وآخرون. وصف نقطة دخول الإبرة بأنها الجانب الخلفي من الحافة العلوية القمية للدوار.
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point-3 تسمير الفخذ داخل النخاع - كيفية اختيار أفضل نقطة إدخال -3]()
الشكل 4. تُظهر المناظر الانتصابية والجانبية للورك أثناء العملية نقطة الدخول المثالية للتسمير داخل النخاع للمسعف الفخذي للمدور الأكبر. يشير '*' إلى نقطة دخول الظفر داخل النخاع.
أظهرت الدراسات الحديثة في الأدبيات أن قمة المدور الأكبر هي نقطة البداية المثالية للحصول على خط القوة الأمثل، وأن المحاذاة الضعيفة بسبب تشوه الانعكاس غالبًا ما تحدث عندما يتم إزاحة نقطة الدخول أكثر من 2 مم جانبيًا إلى المدور الأكبر. أكدت هذه الدراسة أيضًا على أن نقطة الدخول الخلفية تؤدي إلى إزاحة أمامية بعيدة، في حين أن نقطة الدخول المتوسطة قد تتسبب في إزاحة كتلة الكسر البعيدة للخلف. في المقابل، أظهرت دراسة أخرى أنه في كسور عظم الفخذ بين المدورين، كان حدوث اصطدام الظفر داخل النخاع أعلى بشكل ملحوظ مع نقطة التثبيت التي كانت جانبية للجانب الأمامي مقارنة بنقطة التثبيت التي كانت أقرب إلى الجانبين الأوسط والخلفي.
يتم استخدام نقطة تثبيت قمة المدور الكبرى بشكل شائع في المرضى الذين يعانون من السمنة المفرطة، وهذا الإجراء أقل تطلبًا من الناحية الفنية، مما يوفر وقتًا أقل للعملية الجراحية وخطرًا أقل لحدوث مضاعفات مقارنة بنقطة تثبيت الحفرة الكمثرية.
المضاعفات: تمت مناقشة المضاعفات أثناء العملية وبعد العملية الجراحية للتسمير داخل النخاع الفخذي مع نقطة اقتراب مدورة أكبر في العديد من المنشورات. واحدة من هذه، والتي ترتبط عادةً بتقنية التسمير، هي الكسور المستحثة طبيًا. في كسور الفخذ بين المدورين، من المرجح أن تؤدي نقطة الدخول الواقعة أمام المدور الأكبر إلى كسر وسطي أكثر من نقطة الدخول الأقرب إلى الجانب الإنسي.
من المضاعفات الأخرى ذات الصلة إصابات الأنسجة الرخوة، خاصة في فروع الشريان الفخذي المدور الإنسي والعضلات المقربة، لكن هذه الإصابات أقل شيوعًا مقارنة بمسمار دخول الحفرة الكمثرية. بالإضافة إلى ذلك، يُعتقد أن حدوث النخر الإقفاري لرأس الفخذ مع قمة المدور الأكبر كنقطة دخول أقل بكثير، حيث تشير الدراسات إلى أنها منخفضة تصل إلى 0.3٪.
بالنظر إلى الوقت أثناء العملية والتعرض التنظيري، كان متوسط وقت العملية 90.7 دقيقة لنقطة دخول الحفرة المدورية الأكبر مقارنة بـ 112.7 دقيقة لمجموعة نقطة دخول الحفرة على شكل كمثرى، في حين كان الوقت التنظيري 5.88 ثانية لمجموعة نقطة دخول الحفرة المدورية الأكبر و10.08 ثانية لمجموعة نقطة دخول الحفرة على شكل كمثرى، مقارنة بنقطة دخول الحفرة على شكل كمثرى.
كان تشخيص المريض أيضًا عاملاً مهمًا عند اتخاذ قرار بشأن نقطة دخول الظفر داخل النخاع، حيث كان التعافي الوظيفي المبكر (كما تم تقييمه من خلال اختبار مقعد الكرسي واختبار الارتفاع الموقوت) أفضل بكثير في المرضى بعد 6 أشهر بعد العمل الجراحي بالنسبة لنقطة دخول المدور الأكبر مقارنة مع مسمار نقطة دخول الحفرة الكمثرية، ولكن هذا الاختلاف لم يكن كبيرًا بعد 12 شهرًا بعد العمل الجراحي. على الرغم من أن نقطة الوصول المدورية الأكبر ترتبط عادة بتجريد الأنسجة الرخوة بشكل أقل بسبب موقعها، إلا أنها لا تزال تؤدي إلى إصابة مجموعة العضلات الخاطفة، كما أثبت Ergiş et al. ووجدوا أن التوازن الديناميكي وقوة خاطف الورك قد انخفضا لدى المرضى الذين يعانون من ربط الدخول المدور الأكبر مقارنة بالأشخاص الأصحاء. بالإضافة إلى ذلك، أشارت دراستهم إلى انخفاض كبير في قوة عضلات الورك الخاطفة، والعضلات القابضة، والدوارات الداخلية/الخارجية مقارنة بالجانب الذي لم يخضع للجراحة.
2. نقطة دخول الحفرة اللؤلؤية
تعد حفرة عضلة الكمثرى معلمًا تشريحيًا مهمًا تم تحديده كأحد نقاط الدخول لبزل الظفر داخل النخاع الفخذي. في دراستهم لتشريح الجثة، لاخواني وآخرون. لاحظ أن حفرة عضلة الكمثرى لم تكن على شكل 'كمثرى' ولا هي عبارة عن ملحق لعضلة الكمثرى. ترتبط العضلة بمنطقة صغيرة عند طرف المدور الأكبر، في حين أن الحفرة الكمثرية هي انخفاض على الجانب الأوسط من المدور الأكبر وهي عبارة عن ارتباط بالعضلة الباسطة للرسغ الكعبري القصير. وخلص الباحثون إلى أن العضلة الكمثرية والحفرة الكمثرية هما كيانان مختلفان وأن ما يسمى الحفرة الكمثرية يجب الإشارة إليها باسم 'الدوار' أو الحفرة 'الإطباقية' من أجل الوضوح والصحة التشريحية. اقترحوا أنه بعد دراسة رابطة الدول المستقلة الفخذية، اقترحوا إعادة تقديم المصطلح الأصلي 'الحفرة الدوارة' في الأدبيات بدلاً من 'الحفرة الكمثرية' بعد دراسة مصطلحات نقطة الدخول المجاورة للشفاه. على الرغم من أن نقاط هاتين الدراستين تحظى بتقدير كبير، لسهولة الوصف ومنع الخلط مع نقطة الدخول المدورية الكبرى، فإننا سنظل نشير إلى نقطة الدخول هذه على أنها نقطة دخول الحفرة الكمثرية.
تصف العديد من الدراسات في الأدبيات الحالية بدقة نقطة الدخول الدقيقة للحفرة اللؤلؤية للأظافر الفخذية داخل النخاع. وصف نقطة دخول الحفرة اللؤلؤية بأنها منطقة تعلق العضلة الباسطة للرسغ الشعاعي القصير في الانخفاض عند قاعدة عنق الفخذ (الشكل 5). وشدد الباحثون أيضًا على أن نقطة الدخول البعيدة جدًا إلى الأمام أو البعيدة جدًا إلى الداخل قد تزيد من خطر كسر عنق الفخذ، وعندما تكون نقطة الدخول بعيدة جدًا إلى الخلف، قد يكون هناك خطر كبير للإصابة بالنخر الإقفاري، وهو أعلى لدى المرضى المراهقين.
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point-4 تسمير الفخذ داخل النخاع - كيفية اختيار أفضل نقطة إدخال -4]()
الشكل 5. منظر أمامي جانبي أثناء العملية الجراحية للورك يوضح نقطة الدخول المثالية للظفر داخل النخاع الفخذي ذو الحفرة الكمثرية. يشير '*' إلى نقطة بداية الظفر داخل النخاع.
هاربر وآخرون. نشر دراسة لـ 14 مجموعة من عظام الفخذ البشرية في عام 1987 حيث قاموا بتقييم موقع دبوس التوجيه داخل النخاع ونقطة خروج المسمار داخل النخاع الذي تم إدخاله بعيدًا وقريبًا بطريقة رجعية من الثلمة بين اللقمتين لعظم الفخذ. وخلصوا إلى أن نقطة دخول الظفر داخل النخاع الكمثري المتوازي كانت تقع عند تقاطع المدور الأكبر مع عنق الفخذ، أمام الكمثري الخفي قليلاً. تم إعادة تأكيد موقع الإدخال بواسطة Gausepohl et al. وفي دراسة أخرى على الجثث، حددوا نقطة الدخول المثالية للظفر داخل النخاع الفخذي على طول الحافة الوسطى للمدور الأكبر الذي يعلو وتر الكمثرى. علاوة على ذلك، في الدراسة الجثثية التي أجراها Labronici et al. تم وصف حفرة عضلة الكمثري على أنها منطقة لامعة على شكل كمثرى تتزامن مع المحور المركزي للتجويف داخل النخاع الفخذي في المستوى الإكليلي.
لنقطة الوصول إلى الحفرة الكمثرية بعض العيوب المحددة لأنها أكثر صعوبة من الناحية الفنية مقارنة بنقطة الوصول إلى المدور الأكبر، خاصة في المرضى الذين يعانون من السمنة المفرطة. بالإضافة إلى ذلك، فإن موقع الدخول الأمثل لنقطة دخول إبرة الحفرة على شكل كمثرى هو منطقة ضيقة، مما يجعل تحديد موقعها أكثر صعوبة. على سبيل المثال، ستؤدي نقطة البداية الأمامية المفرطة على عنق الفخذ إلى إجهاد محيطي مفرط وتزيد من خطر الانفجار القشري الأمامي، خاصة إذا كانت نقطة البداية أكثر من 6 مم أمام الحفرة. بالإضافة إلى ذلك، قد يعيق التباين المورفولوجي موقع الدخول الصحيح، خاصة إذا كان الدوار الخارجي القصير ضخمًا أو كان الدوار بارزًا، مما يؤدي إلى أن يكون موقع الدخول وسطيًا جدًا وخطر كسر عنق الفخذ.
المضاعفات: من خلال مقارنة 38 موقعًا أكبر لدخول الحفرة المدورية مع 53 موقعًا لدخول الحفرة اللؤلؤية للتسمير داخل النخاع الفخذي، وجد ريتشي وزملاؤه أن مجموعة الحفرة اللؤلؤية كان لديها وقت تشغيل أطول بنسبة 30% ووقت تنظير تألقي أطول بنسبة 73%. تم تأكيد هذه النتائج من قبل بهاتي وآخرون. عند مقارنة نقطتي دخول الإبرة.
فيما يتعلق بإصابة الأنسجة الرخوة، كان هناك خطر أعلى لإصابة الأنسجة الرخوة عند مدخل الكمثرى مقارنة بالإصابة العصبية والعضلية بين العظام عند نقطة دخول الإبرة المدورية الكبرى. دورا وآخرون. تم تقييم 16 عظم فخذ جثدي بالغ لإصابات الأنسجة الرخوة في عضلة الكمثرى ودبوس دخول الدوار. ووجدوا أنه على الرغم من أن الحفرة الكمثرية كانت مثالية هندسيًا، إلا أنها تسببت في أضرار أكبر لإمدادات الأوعية الدموية لرأس الفخذ والعضلات والأوتار المحيطة. تم تأكيد هذه النتائج من خلال دراسات الجثث التي أجراها أنصاري معين وآخرون. قامت منظمة الصحة العالمية أيضًا بمقارنة نقطتي دخول. وأشاروا إلى أن التثبيت الداخلي للظفر بدءًا من عضلة الكمثرى كان أكثر عرضة للضرر في خاطفي الورك والدوارات الخارجية. بالإضافة إلى ذلك، تم العثور على تلف في الشريان الفخذي المدور الإنسي في جميع الحالات (الجدول 2).
| الجدول 2. ملخص لإصابات الأنسجة الرخوة عند نقاط دخول الإبرة المختلفة |
| البديل |
نقطة دخول الحفرة الكمثرية (ن = 5) |
نقطة تغذية الدوار الكبيرة (ن=5) |
| الأنسجة الرخوة |
|
|
| العضلة الألوية الوسطى (تشريح) |
5 |
1 |
| الوتر الألوي المتوسط |
0 |
4 |
| إصابة الأوتار |
|
|
| الألوية الصغرى (تشريح) |
3 |
0 |
العضلة الكمثرية
(فوق الجزء العلوي من العمود الفقري) |
3 |
3 |
| السدادة الداخلية (تشريح) |
1 |
0 |
| العضلة الظهرية العريضة (تشريح) |
3 |
0 |
| الأوعية الدموية وكبسولات المفاصل |
|
|
| فروع MFCA العميقة |
4 |
0 |
| فرع MFCA الضحل |
4 |
0 |
كبسولة مفصلية
(مفصل مثل الركبة في التشريح) |
1 |
0 |
| MFCA: الشريان الفخذي المنعطف الإنسي. |
في الآونة الأخيرة، بهارتي وآخرون. درست خطر حدوث مضاعفات للتسمير داخل النخاع الفخذي عند نقطة الدخول المدورية الكبرى ونقطة دخول الحفرة اللؤلؤية ووجدت مخاطر المضاعفات مثل معدل شفاء الكسور ولخصتها على النحو التالي (الجدول 3).
| الجدول 3. نقطة دخول الحفرة الكمثرية ونقطة دخول المدور الأكبر لنخاع عظم الفخذ |
| تعقيد |
نقطة إبرة الجيب الكمثري |
نقطة إدخال المدور أكبر |
| تصيب |
6.7 |
3.3 |
| مالونيون |
20 |
13.3 |
| تأخر الشفاء |
20 |
13.3 |
| حركة الورك محدودة |
20 |
33.3 |
| حركة الركبة محدودة |
6.7 |
6.7 |
| تناقض في طول الأطراف |
13.3 |
20 |
يبرز غطاء الذيل
فوق قشرة العظام |
13.3 |
20 |
| كسر عنق الفخذ أثناء العملية |
10 |
0 |
| كسر المدور الأكبر |
0 |
3.4 |
| نخر رأس الفخذ |
6.7 |
0 |
تسمير الفخذ داخل النخاع إلى الوراء
إن تحديد نقطة الدخول المناسبة للتسمير داخل النخاع الفخذي الرجعي سيساعد على تحقيق استعادة محاذاة الكسر المثالية، والطول، والدوران مع تقليل تلف الغضروف المفصلي، والرباط الصليبي الأمامي (ACL)، والرباط الصليبي الخلفي (ACL)، وإصابة الأنسجة الرخوة (الجدول 1). في الآونة الأخيرة، كان هناك اهتمام متزايد بالتسمير داخل النخاع الفخذي الرجعي بهدف تقليل المضاعفات المرتبطة بالتسمير المجاور للعظم، بما في ذلك ألم الورك، والتعظم المتغاير، وضعف العضلة المقربة، وشلل العصب الفرجي، والذي يعتبر تدخليًا طفيفًا عند مقارنته بالتصغير الجراحي وقفل تصفيح الفخذ للتثبيت الداخلي، خاصة في كسور الثلث البعيد من جذع الفخذ. بالإضافة إلى ذلك، تشير الأدلة الحديثة إلى أنه عندما تكون هذه المسامير داخل النخاع الرجعية ذات حجم مناسب، فقد لا تكون هناك حاجة إلى مسامير قفل قريبة. لم يكن هناك اختلاف في معدلات الشفاء، أو وقت الشفاء، أو النتائج التي أبلغ عنها المريض بين ميكاريلو وآخرين. و بيساكيا وآخرون. في علاج كسور الثلث البعيد من جذع الفخذ باستخدام المسامير داخل النخاع المقفلة وغير المقفلة. وهكذا، أصبح استخدام تسمير الفخذ الرجعي شائعًا ومقبولًا على نطاق واسع.
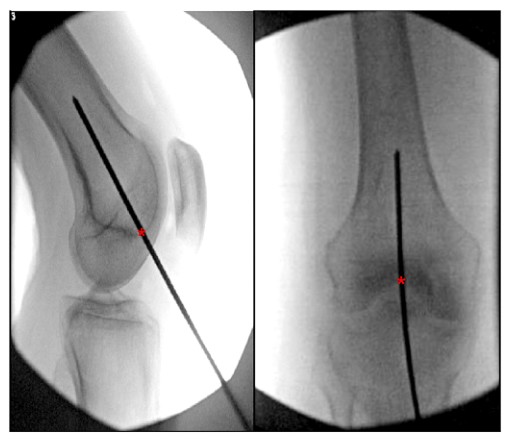
يمكن العثور على العديد من الأوصاف لنقطة الدخول المثالية للتسمير داخل النخاع الفخذي الرجعي في الأدبيات. تحدد معظم الدراسات نقطة الدخول المثالية للظفر الفخذي الرجعي على أنها 1.2 أمام منشأ الفخذ للرباط الصليبي الخلفي
سم (بما يتماشى مع التجويف النخاعي) ومركز الحفرة بين اللقمتين (الشكل 6).
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point-5 تسمير الفخذ داخل النخاع - كيفية اختيار أفضل نقطة إدخال -5]()
الشكل 6. مناظر انتصابية وجانبية للركبة أثناء العملية الجراحية توضح نقطة الدخول المثالية للظفر داخل النخاع الفخذي الرجعي. يشير '*' إلى نقطة بداية الظفر داخل النخاع.
على الرغم من عدم وجود مؤشر مطلق للتسمير داخل النخاع الفخذي الرجعي، فقد تم وصف مؤشرات نسبية متعددة. وتشمل هذه المرضى المصابين بالصدمات المتعددة، والمرضى الذين يعانون من السمنة المفرطة، والمرضى الحوامل، وكسور جذع الفخذ الثنائية، وجذع الفخذ المماثل وكسور الحُق/الحوض أو كسور عنق الفخذ، وكسور جذع الفخذ المماثل وكسور الظنبوب. ترتبط معظم هذه المؤشرات بسهولة تحديد موضع المريض والوقاية من الجروح الجراحية المتعددة على مسافة قريبة.
من ناحية أخرى، فإن موانع الاستعمال المطلقة للتسمير داخل النخاع الفخذي الرجعي تشمل انسداد القناة الراجعة داخل النخاع بواسطة الغرسة المحتجزة والكسور المفتوحة في عظم الفخذ البعيد. موانع الاستعمال النسبية هي كسور تقع على بعد 5 سم من المدور الأصغر، وصعوبة الوصول إلى نقطة الدخول المثالية بسبب ثني الركبة أقل من 45 درجة، وعدوى سابقة في الركبة قد تؤدي إلى خطر الانتشار إلى جذع الفخذ، وإصابات شديدة في الأنسجة الرخوة حول الركبة، وكسر داخل المفصل في القطب السفلي للرضفة والقطب البعيد الأقصى.
المضاعفات: ترتبط معظم مضاعفات تسمير الفخذ الرجعي بالتعامل غير السليم، وخاصة الموضع غير الصحيح لنقطة الدخول. في المستوى السهمي، ستؤدي نقطة الدخول الأمامية إلى ترجمة الكسر الخلفي، وتلف السطح المفصلي، وربما اصطدام الأظافر بالرضفة عند ثني الركبة. من ناحية أخرى، إذا تم وضع نقطة الدخول بشكل غير صحيح في الاتجاه الخلفي، فقد يؤدي ذلك إلى زيادة خطر إصابة منشأ الرباط الصليبي الخلفي والنزوح الأمامي لموقع الكسر.
هاتشينسون وآخرون. المضاعفات الموصوفة المرتبطة بنقاط دخول الطائرة الإكليلية غير الصحيحة. لقد وجدوا أن نقطة الدخول الإنسية المفرطة أدت إلى تشوه خلفي وحشي مع ترجمة الكسر الخلفي الجانبي، في حين أدت نقطة الدخول الجانبية المفرطة إلى تشوه وسطي وترجمة وسطية. ساندرز وآخرون. أفاد أن اختيار نقطة بداية وسطية كانت على بعد 2 سم أو أكثر من المحور الإنسي أدى إلى كسر قشري وسطي كان سيئًا بسبب لحظة الانحناء البرزخية الخلفية للكسر مما أدى إلى ضعف التخفيض الخلفي الجانبي.
تشمل المضاعفات الأخرى المرتبطة بالتسمير الرجعي لعظم الفخذ ألم الركبة، والتيبس، وتعظم الركبة غير المتجانسة، وتكوين الجسم الحر داخل المفصل.
اختتم
على الرغم من أن كل تقنية تسمير داخل النخاع لها دلالة مقابلة، فإن اختيار تقنية تسمير داخل النخاع المستخدمة في علاج كسور جذع الفخذ يعتمد عادةً على تفضيل الجراح. عند إجراء تسمير عظم الفخذ داخل النخاع، يلزم الحصول على نقطة الدخول الصحيحة لنوع الظفر المستخدم للتثبيت للحصول على نتيجة ناجحة. إن المعرفة بالتشريح الموضعي وأداء التصوير ستساعد الجراح على إجراء إجراء مناسب تقنيًا مع تقليل مخاطر المضاعفات المرتبطة به. بالإضافة إلى ذلك، في إجراءات التسمير داخل النخاع، يعد الحفاظ على التصغير عنصرًا حاسمًا في منع سوء الالتحام وسوء الالتحام أو عدم التحام الكسور.
Русский
English
简体中文
繁體中文
العربية
Français
Español
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
සිංහල
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu