परिचय
फेमोरल फ्र्याक्चर उपचारको विकास 1940 को दशकमा पत्ता लगाउन सकिन्छ जब कुन्ट्स्चरले बन्द इन्ट्रामेडुलरी नेलिङ प्रविधिको परिचय दिए। फेमोरल फ्र्याक्चरहरूमा इन्ट्रामेडुलरी नेल (IMNs) को प्रयोग विगत केही दशकहरूमा हेरचाहको मानक भएको छ, र हालको सुधारहरू इन्ट्रामेडुलरी नेलिङ र सर्जिकल प्रविधिहरूमा भएको प्रगतिले फेमरको इन्ट्रामेडुलरी नेलिङको प्रयोगमा उल्लेखनीय वृद्धि गर्न अनुमति दिएको छ।
फेमोरल स्टेम फ्र्याक्चरको रूढिवादी उपचार एनेस्थेसिया र शल्यक्रियामा महत्त्वपूर्ण विरोधाभास भएका बिरामीहरूको धेरै सानो संख्यामा मात्र प्रयोग गरिन्छ, र उपचारको मुख्य आधार सर्जिकल फिक्सेशन रहन्छ। यी फ्र्याक्चरहरूको सर्जिकल उपचारको सन्दर्भमा, त्यहाँ धेरै विकल्पहरू उपलब्ध छन्, जसमा इन्ट्रामेडुलरी नेलिङ, प्लेट स्क्रू फिक्सेसन, र बाह्य फिक्सेसन समावेश छ। अन्य सर्जिकल विकल्पहरूको तुलनामा, इन्ट्रामेड्युलरी नेलिङ सबैभन्दा कम जटिलता दर र उच्चतम फ्र्याक्चर निको हुने दर भएको मोडालिटी हो, र यो क्लिनिकल अभ्यासमा व्यापक रूपमा प्रयोग भइरहेको छ।
प्रक्सिमल फेमरको एनाटोमी, फेमोरल टाउकोमा रगत आपूर्ति र हिप मांसपेशीहरूको शरीर रचनाको राम्रो बुझाइले फेमोरल फ्र्याक्चरहरूको लागि इन्ट्रामेड्युलरी नेलिङको सफलता दर धेरै बढाउन सक्छ। यसको विपरित, प्रवेश बिन्दुको छनोट धेरै कारकहरूमा निर्भर गर्दछ, जसमा इन्ट्रामेडुलरी नेल डिजाइन, फ्र्याक्चर साइट, फ्र्याक्चर कम्युन्युसन, र बिरामी कारकहरू (जस्तै, पोलिट्राउमा, गर्भावस्था, र मोटोपन)। चयन गरिएको प्रविष्टि साइटको बावजुद, सही प्रविष्टि बिन्दु प्राप्त गर्न जटिलताहरूको जोखिम कम गर्दै इन्ट्रामेडुलरी नेल इन्सर्सनको समयमा पर्याप्त कमी कायम राख्न आवश्यक छ।
फेमोरल एनाटॉमी
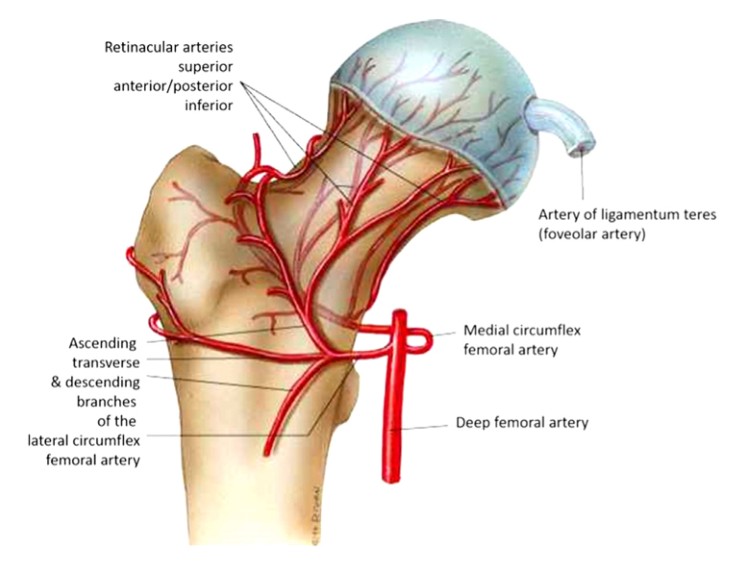
1. फेमोरल टाउकोमा रगत आपूर्ति
फेमोरल टाउकोले 3 प्रमुख धमनीहरूबाट भास्कुलर आपूर्ति प्राप्त गर्दछ। पार्श्व रोटेटर फेमोरल धमनी (३-४ शाखाहरू भएको), गोलो लिगामेन्ट आपूर्ति गर्ने ओब्चुरेटर धमनी, र मध्यवर्ती रोटेटर फेमोरल धमनी (चित्र 1), जसले पार्श्व रोटेटर फेमोरल धमनीसँग एनास्टोमोस गर्ने माथिल्लो आरोही पोत पनि दिन्छ र ग्रेटरल ट्रोटेटर फेमोरल धमनीलाई आपूर्ति गर्दछ।
2. हिप मांसपेशिहरु को शरीर रचना
फेमरको इन्ट्रामेडुलरी नेलिङ प्रदर्शन गर्दा, रोटर वरपरको क्षेत्रमा मांसपेशिहरु को एक राम्रो समझ अनावश्यक चोट रोक्न को लागी आवश्यक छ। ग्लुटस मेडियस मांसपेशी इलियमबाट उत्पत्ति हुन्छ र ठूलो ट्रोचान्टरको पार्श्व पक्षमा समाप्त हुन्छ, जबकि ग्लुटस मिनिमस मांसपेशी पनि इलियमबाट उत्पन्न हुन्छ र हिप जोइन्टको पछाडिको पक्षबाट ग्रेटर ट्रोचान्टरको पछाडिको पक्षमा समाप्त हुन्छ (चित्र २ र ३)। यी दुवै मांसपेशिहरु तिघ्रा र हिप को आन्तरिक घुमाउने को रूप मा कार्य गर्दछ। तसर्थ, प्यारासेन्ट्रिक फेमोरल इन्ट्रामेड्युलरी नेल सम्मिलित गर्दा यी मांसपेशीहरूलाई क्षतिले एड्क्टर कमजोरी र ट्रेन्डेलेनबर्ग गेटको परिणाम दिन्छ, जसले बिरामीको रिकभरी र परिणाममा नकारात्मक प्रभाव पार्छ।
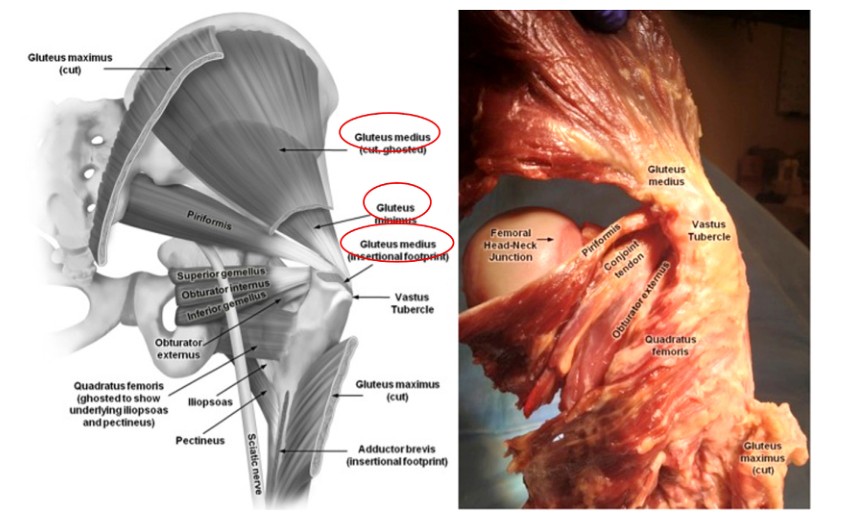
चित्र 2. हिप जोइन्ट वरपरका मांसपेशीहरूको शरीर रचना
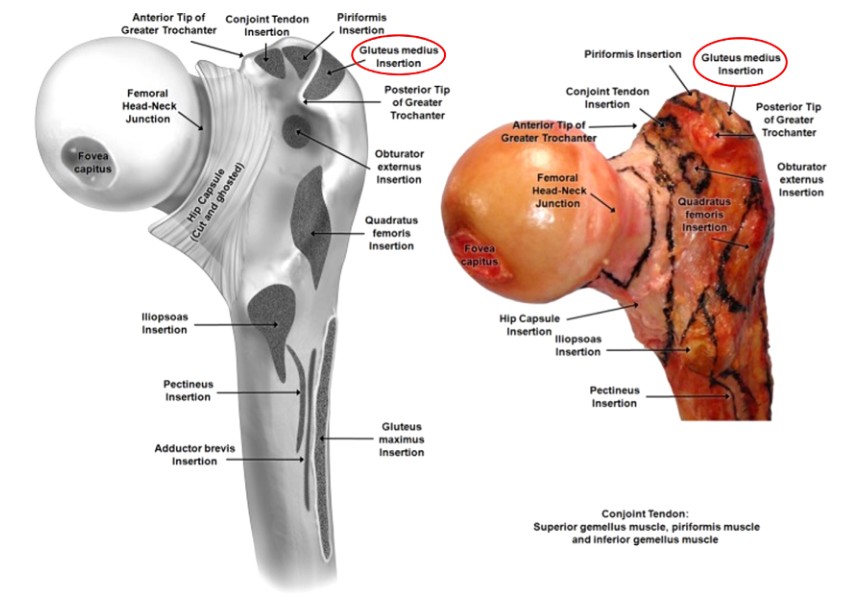
चित्र 3. समीपस्थ फेमोरल मांसपेशी संलग्न क्षेत्र
समानान्तर फेमोरल इन्ट्रामेडुलरी नेल
धेरै भर्खरका अध्ययनहरूले प्याराक्रिन फेमोरल नेलको लागि इष्टतम प्रवेश बिन्दु पत्ता लगाएका छन्। नेल प्रविष्टि बिन्दु विकल्पहरूमा ठूलो ट्रोकेन्टर र पाइरिफर्म फोसा समावेश छन्, प्रत्येकका आफ्नै सङ्केतहरू र सम्बन्धित जटिलताहरू छन् (तालिका १)।
| तालिका १.प्रारम्भिक बिन्दुहरू र प्याराक्रिन र रेट्रोग्रेड फेमोरल नेलिङको सम्भावित जोखिमहरू |
| संस्करण |
समानान्तर intramedullary कील |
प्रतिगामी intramedullary कील |
| रोटर |
पाइरिफॉर्म फोसा (शरीर रचना) |
| मुकुट विमान |
ग्रेटर ट्रोचेन्टरको भेर्टेक्स र मेड्युलरी गुहालाई मध्यस्थ रूपमा देखाउँदै |
ग्रेटर
ट्रोचेन्टर र फेमोरल गर्दनको जंक्शन |
का मध्य
इन्टरकन्डाइलर फोसा (शरीर रचना) |
| sagittal विमान (गणित।) |
ग्रेटर ट्रोचेन्टरको केन्द्र
र फेमरको मज्जा गुहाको केन्द्र बीचको रेखा |
पाइरिफॉर्म फोसा (शरीर रचना) |
PCL 1.2 सेन्टीमिटर फेमोरल प्रारम्भिक बिन्दुको अगाडि,
मेडुलरी गुहालाई संकेत गर्दै। |
| एक्सपोजरहरू |
हिप अपहरणकारी समूह रोक्न बिन्दु चोट |
रगत आपूर्तिमा हानि
फेमोरल टाउको र हिप बाह्य घुमाउने मांसपेशीमा |
अनुचित ह्यान्डलिङले PCL निम्त्याउन सक्छ |
| PCL: पोस्टरियर क्रुसिएट लिगामेन्ट |
1. ठूलो रोटर सुई प्रविष्टि बिन्दु
ग्रेटर ट्रोचेन्टरलाई फेमोरल घाँटीको पार्श्व पक्षमा अवस्थित सबैभन्दा बाहिरी ट्रापेजोइडल बोनी प्रोट्युबरन्सको रूपमा वर्णन गरिएको छ, जसको सतहले पार्श्व ग्लुटस मेडियस र एन्टेरियर ग्लुटस मिनिमस मांसपेशिहरु (चित्र 2 र 3) मा संलग्नता प्रदान गर्दछ। यद्यपि यो माइनर बोनी ल्यान्डमार्क हो, फेमोरल IMN प्रदर्शन गर्दा सही सुरूवात बिन्दु स्थानीयकरण गर्दा फेमोरल स्टेम फ्र्याक्चरसँग काम गर्दा सन्तोषजनक वा खराब नतिजा प्राप्त गर्ने बीचको भिन्नता हुन सक्छ।
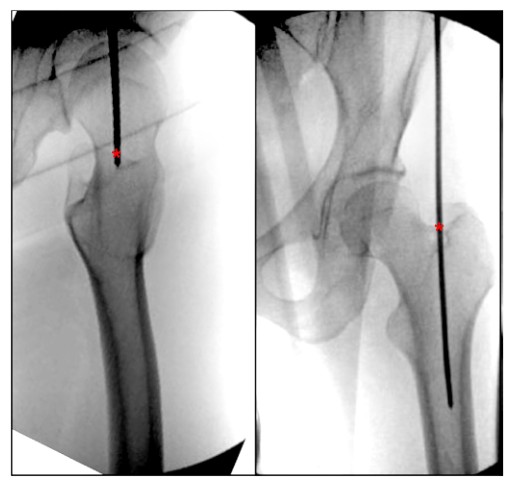
फेमोरल एन्ट्री बिन्दु विवरणहरूको लागि हालको साहित्यको समीक्षा गर्दै, हामीले फेमोरल रोटर IMN प्रविष्टि बिन्दुको लागि स्पष्ट रूपमा वर्णन गरिएको शारीरिक ल्यान्डमार्कको अभाव भेट्टायौं। भारती एट अल। ओर्थोस्टेटिक स्थितिमा मेड्युलरी गुहा तिर मध्यवर्ती भएको रूपमा ग्रेटर ट्रोचेन्टरको शीर्ष शीर्षबाट प्रवेश बिन्दु वर्णन गर्यो, र पार्श्व स्थितिमा फेमोरल मेड्युलरी गुहाको केन्द्रसँग लाइनमा ग्रेटर ट्रोचेन्टरको केन्द्र भएको रूपमा वर्णन गर्यो (चित्र 4), र ग्रेटर बिन्दुको बीचको रोकान्टरको वैकल्पिक विवरण हो। रोटरको अग्रभाग एक तिहाई र पछाडिको दुई तिहाई बीचको अग्रभाग। Georgiadis et al। रोटरको एपिकल सुपीरियर मार्जिनको सबैभन्दा पश्च भागको रूपमा सुई प्रविष्टिको बिन्दुलाई वर्णन गर्यो।
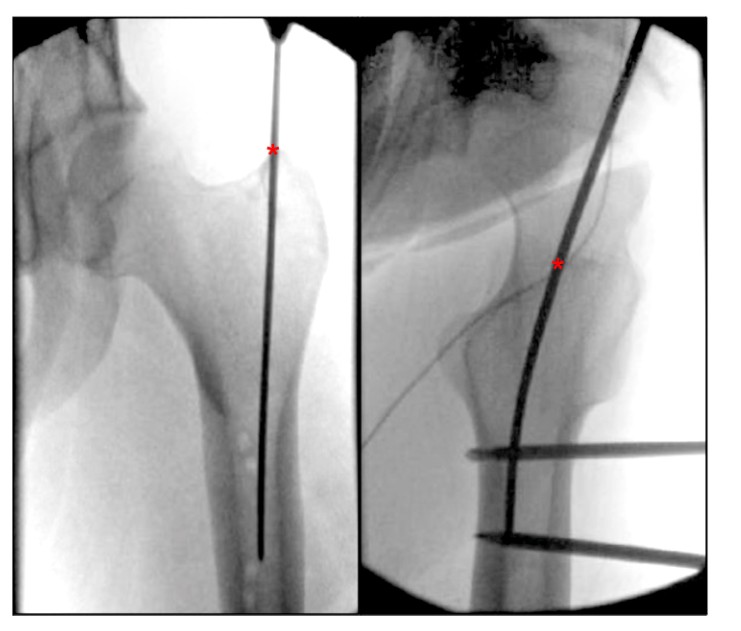
चित्र 4. हिपको इन्ट्राऑपरेटिभ ओर्थोस्टेटिक र पार्श्व दृश्यहरूले ग्रेटर ट्रोचेन्टरको फेमोरल प्यारामेडियन इन्ट्रामेडुलरी नेलिङको लागि आदर्श प्रविष्टि बिन्दु देखाउँदछ। '*' ले इन्ट्रामेडुलरी नेल प्रविष्टि बिन्दुलाई संकेत गर्छ।
साहित्यमा भर्खरैका अध्ययनहरूले देखाएको छ कि बलको इष्टतम रेखा प्राप्त गर्नको लागि ठूलो ट्रोचेन्टरको शीर्ष आदर्श सुरूवात बिन्दु हो, र उल्टो विकृतिको कारणले गर्दा खराब पङ्क्तिबद्धता प्रायः तब हुन्छ जब प्रवेशको बिन्दु 2 मिमी भन्दा बढी पार्श्व ठूला ट्रोचेन्टरमा सारियो। यस अध्ययनले यो पनि जोड दियो कि थप पछाडिको प्रवेश बिन्दुले डिस्टल फर्वार्ड विस्थापनमा नेतृत्व गर्दछ, जबकि मध्यवर्ती प्रविष्टि बिन्दुले डिस्टल फ्र्याक्चर ब्लकलाई पछाडि विस्थापित हुन सक्छ। यसको विपरित, अर्को अध्ययनले देखाएको छ कि इन्टरट्रोकान्टेरिक फेमर फ्र्याक्चरहरूमा, इन्ट्रामेड्युलरी नेल इम्पिङ्गमेन्टको घटना मध्यवर्ती र पछाडिको छेउको नजिक रहेको पिनिंग बिन्दुको तुलनामा अगाडिको छेउमा पार्श्व भएको पिनिंग पोइन्टको साथ उल्लेखनीय रूपमा बढी थियो।
ठूलो ट्रोकान्टेरिक एपेक्स पिनिङ पोइन्ट सामान्यतया मोटो बिरामीहरूमा प्रयोग गरिन्छ, र यो प्रक्रिया कम प्राविधिक रूपमा माग छ, कम अपरेटिभ समय र पाइरिफर्म फोसा पिनिङ बिन्दु भन्दा कम जटिलताहरूको कम जोखिम प्रदान गर्दछ।
जटिलताहरू: एक ठूलो ट्रोकान्टेरिक दृष्टिकोण बिन्दुको साथ फेमोरल इन्ट्रामेडुलरी नेलिङको इन्ट्राअपरेटिभ र पोस्टअपरेटिभ जटिलताहरू धेरै प्रकाशनहरूमा छलफल गरिएको छ। यी मध्ये एक, सामान्यतया नेलिङ प्रविधिसँग सम्बन्धित, चिकित्सा रूपमा प्रेरित फ्र्याक्चर हो। इन्टरट्रोकान्टेरिक फेमोरल फ्र्याक्चरहरूमा, ग्रेटर ट्रोकान्टरको पार्श्व र अगाडिको प्रवेश बिन्दुमा मध्यवर्ती पक्षको नजिकको प्रवेश बिन्दु भन्दा मध्यस्थ फ्र्याक्चर हुने सम्भावना बढी हुन्छ।
अर्को सान्दर्भिक जटिलता सफ्ट-टिश्यू चोटहरूको कारण हो, विशेष गरी मध्यवर्ती रोटेटर फेमोरल धमनी र एड्क्टर मांसपेशीहरूको शाखाहरूमा, तर यी चोटहरू पाइरिफर्म फोसा प्रविष्टि नेलको तुलनामा कम सामान्य हुन्छन्। थप रूपमा, फेमोरल टाउकोको इस्केमिक नेक्रोसिसको घटना प्रवेश बिन्दुको रूपमा ठूलो ट्रोचान्टरको शीर्षको साथमा उल्लेखनीय रूपमा कम मानिन्छ, अध्ययनहरूले यसलाई ०.३% भन्दा कम रिपोर्ट गरेको छ।
इन्ट्राऑपरेटिभ समय र फ्लोरोस्कोपिक एक्सपोजरलाई ध्यानमा राख्दै, नाशपाती आकारको फोसा प्रविष्टि बिन्दु समूहको लागि 112.7 मिनेटको तुलनामा ठूलो ट्रोकान्टेरिक प्रवेश बिन्दुको लागि औसत अपरेटिभ समय 90.7 मिनेट थियो, जबकि फ्लोरोस्कोपिक समय ठूलो ट्रोकान्टेरिक बिन्दुको लागि 5.88 सेकेन्ड थियो र सेकेन्ड ट्रोकान्टेरिक बिन्दु 80-10 सेकेन्डको लागि। फोसा प्रविष्टि बिन्दु समूह, नाशपाती आकारको फोसा प्रविष्टि बिन्दुको तुलनामा।
इन्ट्रामेड्युलरी नेल एन्ट्री बिन्दुमा निर्णय गर्दा बिरामीको पूर्वानुमान पनि महत्त्वपूर्ण कारक थियो, किनकि प्रारम्भिक कार्यात्मक रिकभरी (कुर्सी-सिट परीक्षण र समयबद्ध उचाइ परीक्षण द्वारा मूल्याङ्कन गरिएको) बिरामीहरूमा 6 महिना पोस्टपरेटिभ रूपमा बढी ट्रोकान्टेरिक प्रवेश बिन्दुको तुलनामा पाइरीफर्म फोसाको तुलनामा उल्लेखनीय रूपमा राम्रो थियो तर यो महत्त्वपूर्ण थिएन। शल्यक्रिया पछि। यद्यपि ठूलो ट्रोकान्टेरिक पहुँच बिन्दु सामान्यतया यसको स्थानको कारणले कम नरम ऊतक स्ट्रिपिङसँग सम्बन्धित छ, यसले अझै पनि अपहरणकर्ता मांसपेशी समूहलाई चोट पुर्याउन सक्छ, जस्तै Ergiş et al द्वारा प्रदर्शन गरिएको छ। तिनीहरूले फेला पारे कि गतिशील सन्तुलन र हिप अपहरणकर्ता शक्ति स्वस्थ नियन्त्रणहरूको तुलनामा ठूलो ट्रोकान्टेरिक प्रविष्टि पेग भएका बिरामीहरूमा घटेको थियो। थप रूपमा, तिनीहरूको अध्ययनले गैर-सञ्चालित पक्षको तुलनामा हिप अपहरणकर्ताहरू, फ्लेक्सरहरू र आन्तरिक / बाह्य घुमाउनेहरूको शक्तिमा उल्लेखनीय कमीको रिपोर्ट गरेको छ।
2. मोती फोसा प्रवेश बिन्दु
पाइरिफोर्मिस मांसपेशीको फोसा एक महत्त्वपूर्ण शारीरिक ल्यान्डमार्क हो जुन पारासेन्टेसिस फेमोरल इन्ट्रामेड्युलरी नेलको लागि प्रवेश बिन्दु मध्ये एकको रूपमा चिनिन्छ। तिनीहरूको पोस्टमार्टम क्याडेभरिक अध्ययनमा, लखवानी एट अल। पाइरिफोर्मिस मांसपेशीको फोसा न 'नाशपाती' आकारको थियो न त पाइरिफोर्मिस मांसपेशीको संलग्नक थियो। मांसपेशी ठूलो ट्रोचेन्टरको टुप्पोमा सानो क्षेत्रमा संलग्न हुन्छ, जबकि पाइरिफर्म फोसा ठूलो ट्रोकेन्टरको मध्य भागमा एक अवसाद हो र एक्सटेन्सर कार्पी रेडियलिस ब्रेभिस मांसपेशीको संलग्नक हो। लेखकहरूले निष्कर्ष निकाले कि pyriform मांसपेशी र pyriform fossa दुई फरक संस्थाहरू हुन् र तथाकथित pyriform fossa लाई स्पष्टता र शारीरिक शुद्धताको लागि 'rotor' वा 'occlusal' fossa भनिन्छ। तिनीहरूले सुझाव दिए कि cis-femoral अध्ययन गरेपछि उनीहरूले parafemoral प्रविष्टि बिन्दुको शब्दावली अध्ययन गरेपछि 'pyriform fossa' को सट्टा साहित्यमा मूल शब्द 'rotor fossa' लाई पुन: पेश गर्न सुझाव दिए। यद्यपि यी दुई अध्ययनका बिन्दुहरूलाई उच्च रूपमा सम्मान गरिएको छ, वर्णनको सहजताको लागि र ठूलो ट्रोकान्टेरिक प्रविष्टि बिन्दुसँग भ्रम रोक्नको लागि, हामी अझै पनि यस प्रविष्टि बिन्दुलाई पाइरिफर्म फोसा प्रविष्टि बिन्दुको रूपमा उल्लेख गर्नेछौं।
हालको साहित्यमा धेरै अध्ययनहरूले इन्ट्रामेडुलरी फेमोरल नेलहरूको लागि मोती फोसाको सही प्रविष्टि बिन्दुलाई सही रूपमा वर्णन गर्दछ। Georgiadis et al। फेमोरल घाँटीको आधारमा रहेको डिप्रेसनमा एक्स्टेन्सर कार्पी रेडियलिस ब्रेभिस मांसपेशीको संलग्न क्षेत्रको रूपमा मोती फोसा प्रविष्टि बिन्दुको वर्णन गर्नुहोस् (चित्र 5)। लेखकहरूले यो पनि जोड दिए कि एक प्रवेश बिन्दु जुन धेरै टाढा अगाडि वा धेरै टाढा भित्री छ, फेमोरल घाँटी फ्र्याक्चरको जोखिम बढाउन सक्छ, र जब प्रवेश बिन्दु धेरै टाढा पछाडि हुन्छ, त्यहाँ इस्केमिक नेक्रोसिसको उच्च जोखिम हुन सक्छ, जुन किशोर बिरामीहरूमा उच्च हुन्छ।
चित्र 5. पाइरिफर्म फोसा रिट्रोग्रेड फेमोरल इन्ट्रामेडुलरी नेलको लागि आदर्श प्रवेश बिन्दु देखाउँदै हिपको इन्ट्राऑपरेटिभ फ्रन्टोलेटरल दृश्य। '*' ले इन्ट्रामेडुलरी नेलको सुरुवात बिन्दुलाई संकेत गर्छ।
हार्पर एट अल। 1987 मा मानव क्याडेभरिक फेमरहरूको 14 समूहहरूको अध्ययन प्रकाशित गरियो जसमा तिनीहरूले इन्ट्रामेड्युलरी गाइड पिनको स्थान र फेमरको इन्टरकन्डिलर नचबाट प्रतिगामी फेसनमा डिस्टल र प्रोक्सिमल रूपमा प्रस्तुत गरिएको इन्ट्रामेडुलरी नेलको निकास बिन्दुको मूल्याङ्कन गरे। तिनीहरूले निष्कर्ष निकाले कि pyriformis paramedian intramedullary नेलको प्रवेश बिन्दु फेमोरल घाँटीको साथ ग्रेटर trochanter को जंक्शनमा स्थित थियो, pyriformis occulta को अलि अगाडि। सम्मिलन साइट Gausepohl et al द्वारा पुन: पुष्टि गरिएको थियो। अर्को क्याडेभरिक अध्ययनमा, तिनीहरूले पाइरिफोर्मिस टेन्डनलाई ओभरलाइन गर्ने ठूलो ट्रोचान्टरको मध्यवर्ती किनारमा फेमोरल इन्ट्रामेडुलरी नेलको लागि आदर्श प्रवेश बिन्दुलाई स्थानीयकरण गरे। यसबाहेक, Labronici et al द्वारा cadaveric अध्ययनमा। पाइरिफोर्मिस मांसपेशीको फोसालाई नाशपाती आकारको लुमिनल क्षेत्रको रूपमा वर्णन गरिएको थियो जुन कोरोनल प्लेनमा फेमोरल इन्ट्रामेड्युलरी गुहाको केन्द्रीय अक्षसँग मेल खान्छ।
पाइरिफर्म फोसा पहुँच बिन्दुमा केहि विशिष्ट हानिहरू छन् किनभने यो प्राविधिक रूपमा अधिक चुनौतीपूर्ण छ ठूला ट्रोचेन्टर पहुँच बिन्दुको तुलनामा, विशेष गरी मोटो बिरामीहरूमा। थप रूपमा, नाशपाती आकारको फोसा सुई प्रविष्टि बिन्दुको लागि इष्टतम प्रविष्टि साइट एक साँघुरो क्षेत्र हो, यसलाई स्थानीयकरण गर्न थप चुनौतीपूर्ण बनाउँदै। उदाहरणका लागि, फेमोरल घाँटीमा अत्यधिक अग्रगामी सुरुवाती बिन्दुले अत्यधिक परिधिको तनावको परिणाम दिन्छ र अग्रगामी कोर्टिकल फटको जोखिम बढाउँछ, विशेष गरी यदि सुरुवात बिन्दु फोसाको 6 मिमी अगाडि भन्दा बढी छ। थप रूपमा, मोर्फोलोजिक कन्ट्रास्टले सही प्रविष्टि साइटमा बाधा पुर्याउन सक्छ, विशेष गरी यदि छोटो बाहिरी रोटेटर भारी छ वा रोटर फैलिएको छ, जसले प्रवेश साइटमा निम्त्याउँछ जुन धेरै मध्यस्थ छ र फेमोरल घाँटी भाँच्ने जोखिम हुन्छ।
जटिलताहरू: फेमोरल इन्ट्रामेडुलरी नेलिङका लागि 53 मोती फोसा प्रविष्टि साइटहरूसँग 38 ठूला ट्रोकान्टेरिक प्रविष्टि साइटहरू तुलना गरेर, रिक्की एट अलले मोती फोसा समूहको 30% लामो अपरेटिभ समय र 73% लामो फ्लोरोस्कोपी समय रहेको पत्ता लगाए। यी निष्कर्ष भट्टी et al द्वारा पुष्टि गरिएको थियो। 2 सुई प्रविष्टि बिन्दुहरू तुलना गर्दा।
नरम ऊतक चोटको सन्दर्भमा, पाइरिफोर्मिस इनलेटमा नरम टिश्यु चोटको उच्च जोखिम थियो इन्टरोसियस न्यूरोमस्कुलरको तुलनामा ठूलो ट्रोकान्टेरिक सुई प्रविष्टि बिन्दुमा। डोरा र अन्य। पाइरिफोर्मिस मांसपेशी र रोटर प्रविष्टि पिनमा नरम ऊतक चोटहरूको लागि 16 वयस्क क्याडेभरिक फेमरहरूको मूल्याङ्कन गरियो। तिनीहरूले पायरिफोर्मिस फोसा ज्यामितीय रूपमा इष्टतम भए तापनि यसले फेमोरल टाउको र वरपरका मांसपेशीहरू र टेन्डनहरूमा भास्कुलर आपूर्तिमा बढी महत्त्वपूर्ण क्षति पुर्याएको फेला पारे। यी निष्कर्षहरू अन्सारी मोइन एट अल द्वारा cadaveric अध्ययन द्वारा पुन: पुष्टि गरिएको थियो। डब्ल्यूएचओले पनि दुई प्रविष्टि बिन्दुहरू तुलना गर्यो। तिनीहरूले नोट गरे कि पाइरिफोर्मिस मांसपेशीमा सुरु हुने नङको आन्तरिक फिक्सेसनले हिप अपहरणकर्ताहरू र बाह्य घुमाउनेहरूलाई क्षति पुर्याउने सम्भावना बढी थियो। थप रूपमा, मध्यवर्ती घुमाउने फेमोरल धमनीमा क्षति सबै केसहरूमा फेला पर्यो (तालिका 2)।
| तालिका 2. विभिन्न सुई प्रविष्टि बिन्दुहरूमा नरम ऊतक चोटहरूको सारांश |
| संस्करण |
Pyriform fossa प्रविष्टि बिन्दु (n=5) |
ठूलो रोटर फिड पोइन्ट (n=5) |
| नरम ऊतक |
|
|
| ग्लुटेस मेडियस मांसपेशी (शरीर रचना) |
5 |
1 |
| gluteus medius tendon |
0 |
4 |
| टेन्डन चोट |
|
|
| ग्लुटेस मिनिमस (शरीर रचना) |
3 |
0 |
पाइरिफोर्मिस मांसपेशी
(मेरुदण्डको माथि) |
3 |
3 |
| ओब्चरेटर इन्टर्नस (शरीर रचना) |
1 |
0 |
| लेटिसिमस डोर्सी मांसपेशी (शरीर रचना) |
3 |
0 |
| रक्त वाहिकाहरू र संयुक्त क्याप्सुलहरू |
|
|
| MFCA गहिरो शाखाहरू |
4 |
0 |
| MFCA उथला शाखा |
4 |
0 |
आर्टिक्युलर क्याप्सूल
(जोर्निको जस्तै शरीर रचनामा घुँडाको) |
1 |
0 |
| MFCA: मध्यवर्ती सर्कमफ्लेक्स फेमोरल धमनी। |
भर्खरै, भारती आदि। ले ग्रेटर ट्रोकान्टेरिक एन्ट्री पोइन्ट र पर्ली फोसा एन्ट्री पोइन्टमा फेमोरल इन्ट्रामेडुलरी नेलिङको जटिलता जोखिमको अध्ययन गर्यो र फ्र्याक्चर निको हुने दर जस्ता जटिलता जोखिमहरू फेला पार्यो र तिनीहरूलाई निम्नानुसार संक्षेप गरियो (तालिका 3)।
| तालिका 3. पाइरिफर्म फोसा प्रविष्टि बिन्दु र ग्रेटर ट्रोचेन्टर प्रविष्टि बिन्दु फेमोरल बोन म्यारो |
| जटिलता |
Piriformis साइनस सुई बिन्दु |
ग्रेटर ट्रोचेन्टर सम्मिलन बिन्दु |
| संक्रमित |
6.7 |
3.3 |
| मालुनियन |
20 |
13.3 |
| ढिलो निको हुन्छ |
20 |
13.3 |
| सीमित हिप गति |
20 |
33.3 |
| सीमित घुटने आन्दोलन |
6.7 |
6.7 |
| अंग लम्बाइ विसंगति |
13.3 |
20 |
पुच्छर टोपी
हड्डी कोर्टेक्स माथि फैलिएको छ |
13.3 |
20 |
| इन्ट्राअपरेटिभ फेमोरल नेक फ्र्याक्चर |
10 |
0 |
| ग्रेटर ट्रोचेन्टर फ्र्याक्चर |
0 |
3.4 |
| फेमोरल हेड नेक्रोसिस |
6.7 |
0 |
रेट्रोग्रेड फेमोरल इन्ट्रामेडुलरी नेलिङ
रेट्रोग्रेड फेमोरल इन्ट्रामेड्युलरी नेलिङको लागि उपयुक्त प्रविष्टि बिन्दु निर्धारण गर्नाले आर्टिक्युलर कार्टिलेज क्षति, एन्टेरियर क्रुसिएट लिगामेन्ट (ACL), पोस्टरियर क्रुसिएट लिगामेन्ट (ACL), र सफ्ट टिसिएबल (सफ्ट टिस्यु) लाई कम गर्दा इष्टतम फ्र्याक्चर पङ्क्तिबद्धता, लम्बाई र रोटेशनको पुनर्स्थापना हासिल गर्न मद्दत गर्नेछ। भर्खरै, प्याराक्रोमियल नेलिङसँग सम्बन्धित जटिलताहरू कम गर्ने उद्देश्यले रेट्रोग्रेड फेमोरल इन्ट्रामेड्युलरी नेलिङमा बढ्दो चासो देखा परेको छ, जसमा हिप दुखाइ, हेटेरोटोपिक ओसिफिकेशन, एडक्टर कमजोरी, र पुडेन्डल नर्भ पाल्सी समावेश छ, जसलाई इन्टर्नल इन्भ्यासिभल मानिन्छ जब फिमोरलक, इन्टर्नल फिमोरलक, इन्टर्नल नेलिङ र फिमोरोलकको तुलनामा। विशेष गरी फेमोरल स्टेमको एक तिहाइ टाढाको भाँचिएको अवस्थामा। थप रूपमा, भर्खरैका प्रमाणहरूले सुझाव दिन्छ कि जब यी प्रतिगामी इन्ट्रामेडुलरी नङहरू उचित आकारको हुन्छन्, प्रक्सिमल लकिङ नेलहरू आवश्यक पर्दैन। निको हुने दरहरू, निको हुने समय, वा रोगी-रिपोर्ट गरिएको परिणामहरू मेकारिलो एट अल बीचमा कुनै भिन्नता थिएन। र Bisaccia et al। लकिङ र ननलकिङ रेट्रोग्रेड इन्ट्रामेडुलरी नेलहरू प्रयोग गरेर डिस्टल एक-तिहाई फेमोरल स्टेम फ्र्याक्चरको उपचारमा। यसरी, रेट्रोग्रेड फेमोरल नेलिङको प्रयोग लोकप्रिय र व्यापक रूपमा स्वीकृत भएको छ।
रेट्रोग्रेड फेमोरल इन्ट्रामेडुलरी नेलिङको लागि इष्टतम प्रविष्टि बिन्दुको धेरै विवरणहरू साहित्यमा फेला पार्न सकिन्छ। धेरैजसो अध्ययनहरूले पोस्टरियर क्रुसिएट लिगामेन्टको फेमोरल उत्पत्तिको 1.2 अगाडिको रूपमा प्रतिगामी फेमोरल नेलको लागि आदर्श प्रवेश बिन्दु पहिचान गर्दछ।
सेमी (मेडुलरी गुहासँग लाइनमा) र इन्टरकन्डिलर फोसाको केन्द्र (चित्र 6)।
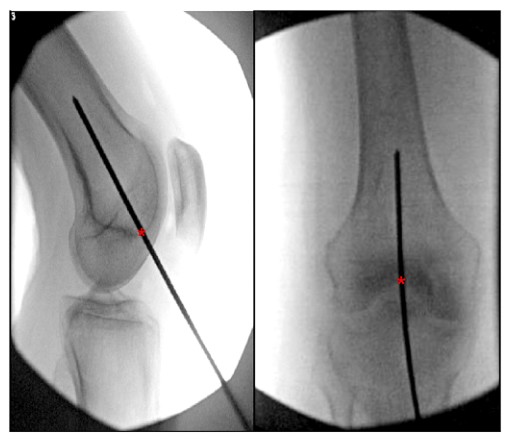
चित्र 6. इन्ट्राऑपरेटिभ ओर्थोस्टेटिक र घुँडाको पार्श्व दृश्यहरू प्रतिगामी फेमोरल इन्ट्रामेडुलरी नेलको लागि आदर्श प्रवेश बिन्दु देखाउँदै। '*' ले इन्ट्रामेडुलरी नेलको सुरुवात बिन्दुलाई संकेत गर्छ।
यद्यपि रेट्रोग्रेड फेमोरल इन्ट्रामेडुलरी नेलिङको लागि कुनै पूर्ण संकेत छैन, धेरै सापेक्ष संकेतहरू वर्णन गरिएको छ। यसमा पोलिट्राउमा रोगीहरू, मर्बिडली मोटा बिरामीहरू, गर्भवती बिरामीहरू, द्विपक्षीय फेमोरल स्टेम फ्र्याक्चरहरू, ipsilateral femoral stem र acetabular/pelvic fractures or femoral neck fractures, र ipsilateral femoral stem and tibial भंगहरू समावेश छन्। यी धेरैजसो सङ्केतहरू बिरामी स्थितिको सहजता र निकटतामा धेरै सर्जिकल घाउहरूको रोकथामसँग सम्बन्धित छन्।
अर्कोतर्फ, रिट्रोग्रेड फेमोरल इन्ट्रामेडुलरी नेलिङका लागि पूर्ण विरोधाभासहरूमा राखिएको इम्प्लान्ट र डिस्टल फेमरको खुला फ्र्याक्चरहरूद्वारा रेट्रोग्रेड इन्ट्रामेडुलरी च्यानलको अवरोध समावेश छ। सापेक्ष विरोधाभासहरू कम ट्रोकेन्टरको 5 सेन्टिमिटर भित्र अवस्थित फ्र्याक्चरहरू हुन्, 45 डिग्री भन्दा कम घुँडाको झुकावको कारणले इष्टतम प्रवेश बिन्दुमा पहुँच गर्न कठिनाइ, घुँडाको संक्रमणको अघिल्लो संक्रमण जसले फेमोरल स्टेममा फैलिने जोखिम निम्त्याउन सक्छ, गम्भीर नरम-तन्तुमा चोटपटक, घुँडाको वरिपरिको प्वाइन्टमा चोटपटक। पटेल र चरम डिस्टल पोल।
जटिलताहरू: रेट्रोग्रेड फेमोरल नेलिङका धेरैजसो जटिलताहरू अनुचित ह्यान्डलिङसँग सम्बन्धित छन्, विशेष गरी प्रविष्टि बिन्दुको गलत स्थान। सागिटल प्लेनमा, थप अगाडिको प्रवेश बिन्दुले पछिको फ्र्याक्चर अनुवाद, आर्टिक्युलर सतहमा क्षति, र घुँडा लचिलो हुँदा पटेलमा सम्भवतः नेल इम्पिन्मेन्टको परिणाम हुनेछ। अर्कोतर्फ, यदि प्रविष्टि बिन्दु अनुचित रूपमा पछाडि दिशामा राखिएको छ भने, यसले पोस्टरियर क्रुसिएट लिगामेन्ट उत्पत्ति र फ्र्याक्चर साइटको पूर्ववर्ती विस्थापनमा चोटपटकको उच्च जोखिमको परिणाम हुन सक्छ।
Hutchinson et al। अनुचित कोरोनल प्लेन प्रवेश बिन्दुहरूसँग सम्बन्धित जटिलताहरू वर्णन गरियो। तिनीहरूले फेला पारे कि एक अत्यधिक मध्यवर्ती प्रविष्टि बिन्दुले पोस्टरोलेटरल फ्र्याक्चर अनुवादको साथ पोस्टरोलेटरल विकृतिको परिणाम दिन्छ, जबकि अत्यधिक पार्श्व एक मध्यस्थ विकृति र मध्यवर्ती अनुवादको परिणाम हो। Sanders et al। रिपोर्ट गरिएको छ कि मध्यवर्ती अक्षबाट 2 सेन्टीमिटर वा बढी भएको मध्यस्थ सुरूवात बिन्दु चयन गर्दा एक मध्यवर्ती कोर्टिकल फ्र्याक्चर भयो जुन फ्र्याक्चरको पछाडिको इस्थमिक झुकाउने क्षणको कारणले खराब पोस्टरोलेटरल कमीको परिणाम हो।
रेट्रोग्रेड फेमोरल अनुयायी नेलिङसँग सम्बन्धित अन्य जटिलताहरूमा घुँडाको दुखाइ, कठोरता, हेटेरोटोपिक घुँडा ओसिफिकेशन, र इन्ट्रा-आर्टिक्युलर घुँडा मुक्त शरीर गठन समावेश छ।
निष्कर्ष निकाल्नुहोस्
यद्यपि प्रत्येक इन्ट्रामेडुलरी नेलिङ प्रविधिसँग सम्बन्धित सङ्केत हुन्छ, फेमोरल स्टेम फ्र्याक्चरको उपचारमा कुन इन्ट्रामेडुलरी नेलिङ प्रविधि प्रयोग गर्ने भन्ने छनौट सामान्यतया सर्जनको प्राथमिकतामा निर्भर गर्दछ। फेमरको इन्ट्रामेडुलरी नेलिङ प्रदर्शन गर्दा, फिक्सेसनको लागि प्रयोग गरिएको नेलको प्रकारको लागि सही प्रविष्टि बिन्दु प्राप्त गर्न सफल परिणामको लागि आवश्यक छ। स्थानीय शरीर रचना र इमेजिङ कार्यसम्पादनको ज्ञानले सर्जनलाई सम्बन्धित जटिलताहरूको जोखिम कम गर्दै प्राविधिक रूपमा पर्याप्त प्रक्रिया गर्न मद्दत गर्नेछ। थप रूपमा, इन्ट्रामेड्युलरी नेलिङ प्रक्रियाहरूमा, कमीको मर्मत सम्भार मालुनियन र मालुनियन वा फ्र्याक्चरहरूको गैर-युनियन रोक्नको लागि एक महत्वपूर्ण घटक हो।
Русский
English
简体中文
繁體中文
العربية
Français
Español
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
සිංහල
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu









