Úvod
Vývoj liečby zlomenín stehennej kosti možno vysledovať do 40. rokov 20. storočia, keď Kuntscher zaviedol techniku uzavretého intramedulárneho priklincovania. Používanie intramedulárnych klincov (IMN) pri zlomeninách stehennej kosti sa za posledných niekoľko desaťročí stalo štandardom starostlivosti a súčasné zlepšenia v intramedulárne nabíjanie klincov a pokroky v chirurgických technikách umožnili významné zvýšenie používania intramedulárneho pribíjania stehennej kosti.
Konzervatívna liečba zlomenín drieku stehennej kosti sa využíva len u veľmi malého počtu pacientov s výraznými kontraindikáciami na anestéziu a operáciu a základom liečby zostáva chirurgická fixácia. Pokiaľ ide o chirurgickú liečbu týchto zlomenín, je k dispozícii niekoľko možností, vrátane intramedulárneho priklincovania, fixácie dlahou skrutkou a vonkajšej fixácie. V porovnaní s inými chirurgickými možnosťami je intramedulárne klinovanie modalitou s najnižšou mierou komplikácií a najvyššou mierou hojenia zlomenín a v klinickej praxi sa čoraz viac používa.
Dobré pochopenie anatómie proximálneho femuru, prekrvenia hlavice stehennej kosti a anatómie bedrových svalov môže výrazne zvýšiť úspešnosť intramedulárneho priklincovania pri zlomeninách stehennej kosti. Na rozdiel od toho výber vstupného bodu závisí od mnohých faktorov, vrátane dizajnu intramedulárneho klinca, miesta zlomeniny, rozdrobenia zlomeniny a faktorov pacienta (napr. polytrauma, tehotenstvo a obezita). Bez ohľadu na zvolené miesto vstupu je získanie správneho vstupného bodu nevyhnutné na udržanie primeranej redukcie počas intramedulárneho zavádzania nechtu a zároveň na zníženie rizika komplikácií.
Femorálna anatómia
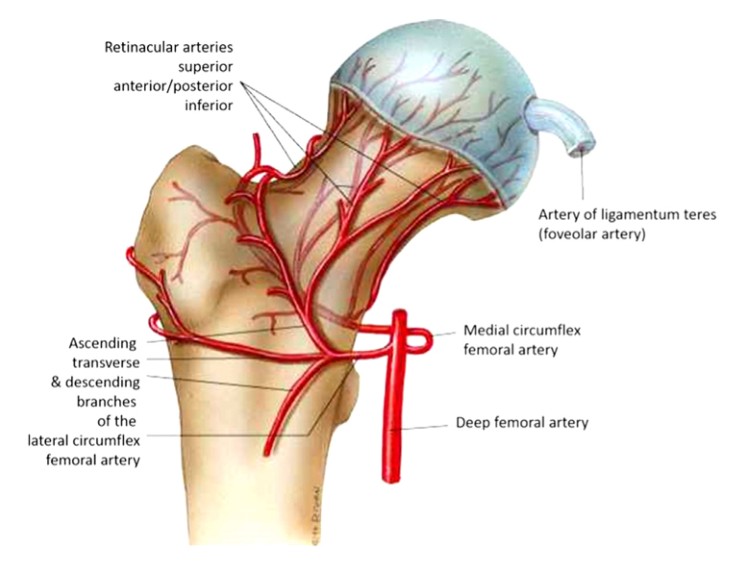
1.Prekrvenie hlavice stehennej kosti
Hlava stehennej kosti dostáva cievne zásobenie z 3 hlavných tepien. laterálna rotátorová femorálna artéria (s 3-4 vetvami), obturátorová artéria, ktorá zásobuje okrúhle väzivo, a stredná rotátorová femorálna artéria (obr. 1), ktorá tiež vydáva nahor stúpajúcu cievu, ktorá anastomuje s laterálnou rotátorovou femorálnou artériou a zásobuje veľkú trochanterickú oblasť.
2.Anatómia bedrových svalov
Pri vykonávaní intramedulárneho pribíjania stehennej kosti je nevyhnutné dobre porozumieť svalom v oblasti obklopujúcej rotor, aby sa predišlo zbytočnému zraneniu. Sval gluteus medius vychádza z bedrového kĺbu a končí na bočnej strane veľkého trochanteru, zatiaľ čo sval gluteus minimus tiež pochádza z bedrového kĺbu a prechádza cez zadnú stranu bedrového kĺbu a končí na zadnej strane veľkého trochanteru (obrázky 2 a 3). Oba tieto svaly fungujú ako adduktory stehna a vnútorné rotátory bedra. Preto poškodenie týchto svalov počas zavádzania paracentrického femorálneho intramedulárneho klinca bude mať za následok slabosť adduktorov a Trendelenburgovu chôdzu, čo má negatívny vplyv na zotavenie a výsledok pacienta.
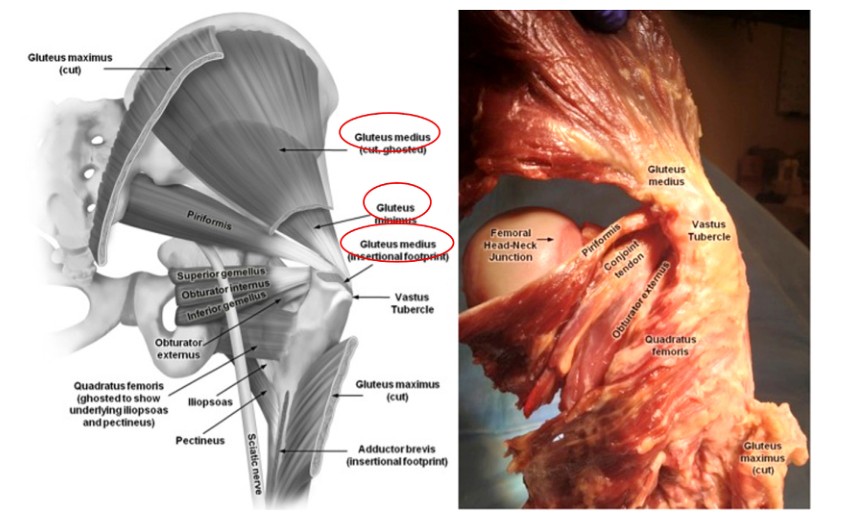
Obr. 2. Anatómia svalov okolo bedrového kĺbu
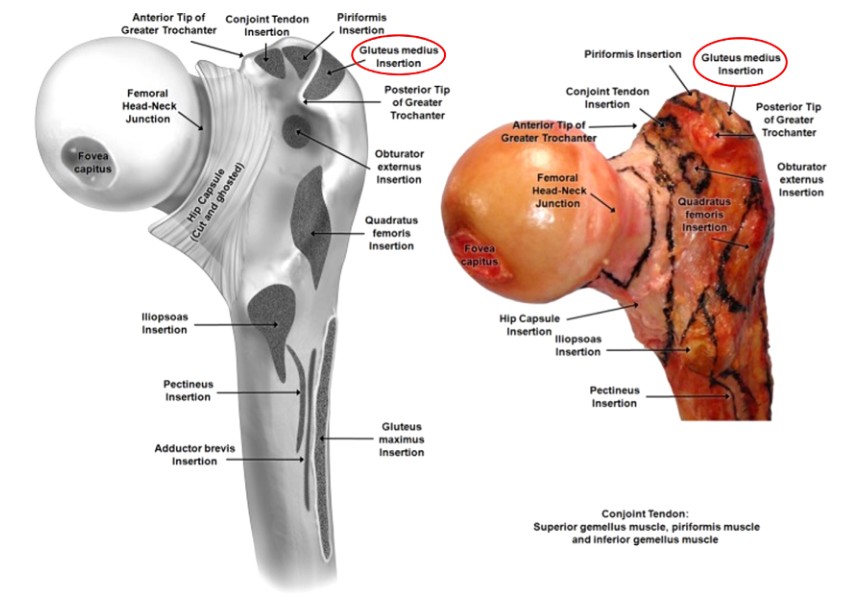
Obrázok 3. Oblasť pripojenia proximálneho stehenného svalu
Paralelný femorálny intramedulárny klinec
Niekoľko nedávnych štúdií skúmalo optimálny vstupný bod pre parakrinný femorálny necht. Možnosti vstupného bodu nechtu zahŕňajú väčší trochanter a pyriformnú jamku, pričom každý má svoje vlastné indikácie a súvisiace komplikácie (tabuľka 1).
| Tabuľka 1. Východiskové body a potenciálne riziká parakrinného a retrográdneho pribíjania femuru |
| variant |
paralelný intramedulárny klinec |
retrográdny intramedulárny klinec |
| rotor |
pyriformná jamka (anatómia) |
| korunová rovina |
Vrchol veľkého trochanteru a smeruje mediálne do dreňovej dutiny |
spojenie veľkého
trochanteru a krčka stehnovej kosti |
medián
interkondylárnej jamky (anatómia) |
| sagitálna rovina (matematika) |
Čiara medzi stredom veľkého trochanteru
a stredom dreňovej dutiny stehennej kosti |
pyriformná jamka (anatómia) |
PCL 1,2 cm pred femorálnym východiskovým bodom,
smerujúci do dreňovej dutiny. |
| expozície |
Zranenie zastavovacieho bodu skupiny únoscov bedra |
Porušenie krvného zásobenia
hlavy stehennej kosti a vonkajšieho rotátorového svalu bedra |
Nesprávna manipulácia môže viesť k PCL |
| PCL: zadný skrížený väz |
1. Veľký vstupný bod ihly rotora
Väčší trochanter bol opísaný ako najvzdialenejší lichobežníkový kostný výbežok umiestnený na laterálnej strane krčka stehnovej kosti, ktorého povrch zabezpečuje pripojenie k bočnému svalu gluteus medius a prednému svalu gluteus minimus (obrázky 2 a 3). Aj keď ide o malý kostný medzník, lokalizácia správneho východiskového bodu pri vykonávaní IMN stehennej kosti môže byť rozdielom medzi dosiahnutím uspokojivého alebo zlého výsledku pri liečbe zlomeniny drieku stehennej kosti.
Preskúmaním súčasnej literatúry pre popisy femorálnych vstupných bodov sme zistili, že chýba jasne opísaný anatomický orientačný bod pre femorálny rotorový vstupný bod IMN. Bharti et al. opísali vstupný bod z apikálneho vrcholu veľkého trochanteru ako mediálny smerom k dreňovej dutine v ortostatickej polohe a ako stred veľkého trochanteru v línii so stredom dreňovej dutiny stehennej v laterálnej polohe (obr. 4), a alternatívny popis vstupného bodu veľkého trochanteru na laterálnom pohľade na predný hip-hop a post-orterorter je medzi predným rotorom medzi predným a zadným rotorom. dve tretiny rotora.Georgiadis et al. opísal bod vstupu ihly ako najzadnejšiu stranu apikálneho horného okraja rotora.
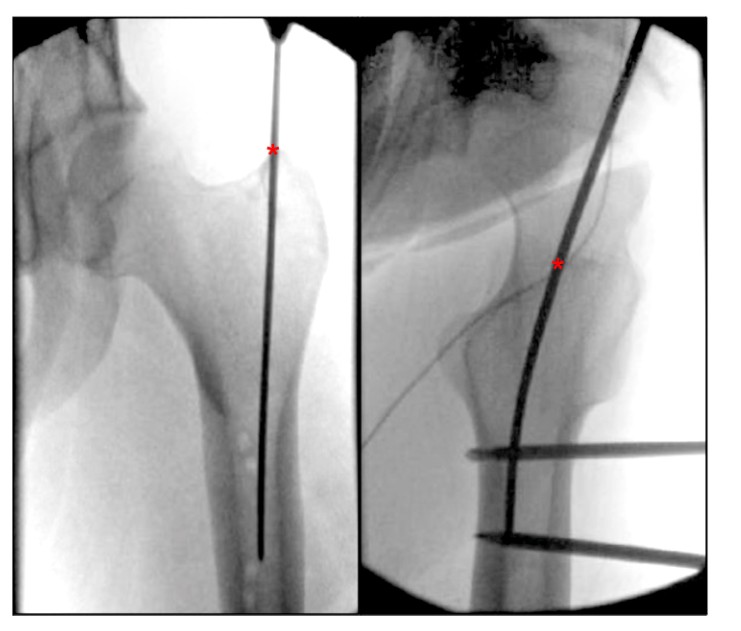
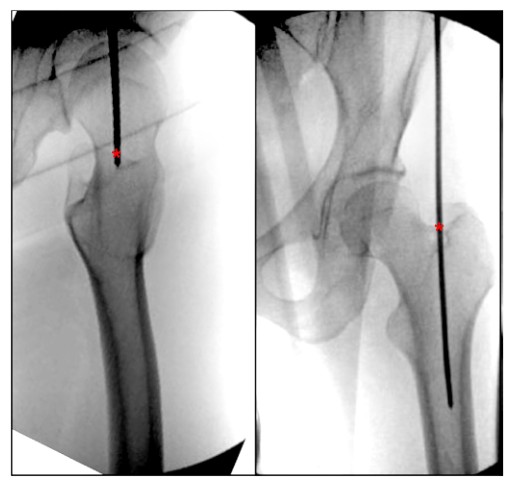
OBRÁZOK 4. Peroperačný ortostatický a laterálny pohľad na bedrový kĺb ukazuje ideálny vstupný bod pre femorálne paramediálne intramedulárne klinovanie veľkého trochanteru. '*' označuje vstupný bod intramedulárneho nechtu.
Nedávne štúdie v literatúre ukázali, že vrchol veľkého trochanteru je ideálnym východiskovým bodom na získanie optimálnej línie sily a že zlé zarovnanie v dôsledku inverznej deformácie sa často vyskytuje, keď je vstupný bod posunutý o viac ako 2 mm laterálne od väčšieho trochanteru. Táto štúdia tiež zdôraznila, že zadnejší vstupný bod vedie k distálnemu posunu dopredu, zatiaľ čo stredný vstupný bod môže spôsobiť posunutie distálneho zlomeninového bloku dozadu. Na rozdiel od toho iná štúdia ukázala, že pri intertrochanterických zlomeninách stehennej kosti bol výskyt intramedulárneho impingementu klinca výrazne vyšší s bodom prichytenia, ktorý bol laterálne od prednej strany, ako s bodom prichytenia, ktorý bol bližšie k mediálnej a zadnej strane.
Väčší trochanterický apex pinning point sa bežne používa u obéznych pacientov a tento postup je menej technicky náročný, poskytuje kratší operačný čas a nižšie riziko komplikácií ako pinning point pyriformnej jamky.
KOMPLIKÁCIE: O intraoperačných a pooperačných komplikáciách femorálneho intramedulárneho klinovania s väčším trochanterickým prístupovým bodom sa diskutovalo vo viacerých publikáciách. Jednou z nich, zvyčajne súvisiacou s technikou pribíjania klincov, sú medicínsky vyvolané zlomeniny. Pri intertrochanterických zlomeninách stehennej kosti je pravdepodobnejšie, že vstupný bod umiestnený laterálne a pred väčším trochanterom povedie k mediálnej zlomenine ako vstupný bod bližšie k mediálnej strane.
Ďalšou relevantnou komplikáciou sú poranenia mäkkých tkanív, najmä vetvy mediálnej rotátorovej femorálnej artérie a adduktorov, ale tieto poranenia sú menej časté v porovnaní so vstupným klincom pyriformnej jamky. Okrem toho sa predpokladá, že výskyt ischemickej nekrózy hlavice stehennej kosti s vrcholom veľkého trochanteru ako vstupným bodom je výrazne nižší, pričom štúdie uvádzajú len 0,3 %.
Ak vezmeme do úvahy intraoperačný čas a skiaskopickú expozíciu, priemerný operačný čas bol 90,7 minút pre väčší trochanterický vstupný bod v porovnaní so 112,7 minútami pre skupinu vstupných bodov hruškovitého tvaru, zatiaľ čo skiaskopický čas bol 5,88 sekúnd pre skupinu s väčším trochanterickým vstupným bodom a 10,08 sekúnd pre skupinu vstupných bodov hruškovitého tvaru v tvare hrušky, v porovnaní so skupinou vstupného bodu hruškovitého tvaru.
Prognóza pacienta bola tiež dôležitým faktorom pri rozhodovaní o mieste vstupu do intramedulárneho klinca, pretože skoré funkčné zotavenie (hodnotené testom stoličky-sedadlo a testom časovanej elevácie) bolo signifikantne lepšie u pacientov 6 mesiacov po operácii pre väčší trochanterický vstupný bod v porovnaní s klincom z pyriformnej jamky, ale tento rozdiel nebol významný 12 mesiacov po operácii. Hoci väčší trochanterický prístupový bod je zvyčajne spojený s menším odlupovaním mäkkých tkanív v dôsledku jeho polohy, stále môže viesť k poraneniu skupiny abduktorov, ako preukázali Ergiş et al. Zistili, že dynamická rovnováha a sila abduktorov bedra boli znížené u pacientov s väčším trochanterickým vstupným kolíkom v porovnaní so zdravými kontrolami. Okrem toho ich štúdia zaznamenala významný pokles sily bedrových abduktorov, flexorov a vnútorných/vonkajších rotátorov v porovnaní s neoperovanou stranou.
2. Perleťový vstupný bod
Fossa pyriformis svalu je dôležitým anatomickým medzníkom identifikovaným ako jeden zo vstupných bodov pre paracentézny femorálny intramedulárny klinec. Vo svojej pitevnej kadaveróznej štúdii Lakhwani et al. poznamenal, že jamka pyriformisového svalu nemala ani tvar „hrušky“, ani úpon pyriformisového svalu. Sval sa pripája k malej oblasti na hrote veľkého trochanteru, zatiaľ čo pyriformná jamka je priehlbina na strednej strane veľkého trochanteru a je úponom m. extensor carpi radialis brevis. Autori dospeli k záveru, že pyriformný sval a pyriformná jamka sú dve rôzne entity a že takzvaná pyriformná jamka by sa mala kvôli prehľadnosti a anatomickej správnosti označovať ako 'rotor' alebo 'okluzálna' jamka. Navrhli, aby po preštudovaní cis-femorálnej kosti bol po preštudovaní terminológie parafemorálneho vstupného bodu do literatúry znovu zavedený pôvodný termín 'rotor fossa' namiesto 'pyriform fossa'. Aj keď sú body týchto dvoch štúdií vysoko uznávané, pre jednoduchosť opisu a zabránenie zámene s väčším trochanterickým vstupným bodom budeme stále označovať tento vstupný bod ako vstupný bod pyriformnej jamky.
Niekoľko štúdií v súčasnej literatúre presne popisuje presný vstupný bod perlovej jamky pre intramedulárne femorálne nechty.Georgiadis et al. popisujú perleťový vstupný bod ako oblasť úponu m. extensor carpi radialis brevis v priehlbine na báze krčka stehennej kosti (obr. 5). Autori tiež zdôraznili, že vstupný bod, ktorý je príliš vpredu alebo príliš dovnútra, môže zvýšiť riziko zlomeniny krčka stehnovej kosti, a keď je vstupný bod príliš vzadu, môže existovať vysoké riziko ischemickej nekrózy, ktoré je vyššie u dospievajúcich pacientov.
Obrázok 5. Intraoperačný frontolaterálny pohľad na bedro zobrazujúci ideálny vstupný bod pre retrográdny femorálny intramedulárny klinec pyriformnej jamky. '*' označuje počiatočný bod intramedulárneho nechtu.
Harper a kol. publikovali v roku 1987 štúdiu 14 skupín ľudských kadaveróznych femurov, v ktorej hodnotili umiestnenie intramedulárneho vodiaceho čapu a výstupný bod intramedulárneho klinca zavedeného distálne a proximálne retrográdnym spôsobom z interkondylárneho zárezu stehennej kosti. Dospeli k záveru, že bod vstupu pyriformis paramedianného intramedulárneho klinca sa nachádzal na križovatke veľkého trochanteru s krčkom femuru, mierne pred pyriformis occulta. Miesto zavedenia znovu potvrdili Gausepohl et al. V ďalšej kadaveróznej štúdii lokalizovali ideálny vstupný bod pre femorálny intramedulárny klinec pozdĺž mediálneho okraja väčšieho trochanteru prekrývajúceho šľachu pyriformis. Okrem toho v kadaveróznej štúdii Labronici et al. jamka pyriformis svalu bola opísaná ako hruškovitá luminálna oblasť, ktorá sa zhodovala s centrálnou osou stehennej intramedulárnej dutiny v koronárnej rovine.
Prístupový bod pyriformnej jamky má niektoré špecifické nevýhody, pretože je technicky náročnejší v porovnaní s prístupovým bodom väčšieho trochanteru, najmä u obéznych pacientov. Okrem toho optimálnym miestom vstupu pre vstupný bod ihly v tvare hrušky je úzka oblasť, čo sťažuje lokalizáciu. Napríklad príliš predný počiatočný bod na krčku stehennej kosti bude mať za následok nadmerné obvodové napätie a zvýši riziko prasknutia prednej kôry, najmä ak je počiatočný bod viac ako 6 mm pred jamkou. Morfologický kontrast môže navyše brániť správnemu miestu vstupu, najmä ak je krátky externý rotátor objemný alebo rotor vyčnieva, čo vedie k príliš mediálnemu miestu vstupu a riziku zlomeniny krčka stehnovej kosti.
KOMPLIKÁCIE: Porovnaním 38 väčších trochanterických vstupných miest s 53 perlovými vstupnými miestami pre intramedulárne prichytenie stehennej kosti Ricci a kol. zistili, že skupina s perleťovou jamkou mala o 30 % dlhší operačný čas a o 73 % dlhší čas skiaskopie. Tieto zistenia potvrdili Bhatti et al. pri porovnaní 2 vstupných bodov ihly.
Čo sa týka poranenia mäkkého tkaniva, bolo vyššie riziko poranenia mäkkého tkaniva na vstupe pyriformis v porovnaní s interoseálnym neuromuskulárnym na väčšom trochanterickom vstupnom bode ihly. Dora a kol. hodnotili 16 dospelých kadaveróznych femurov na poranenia mäkkých tkanív pyriformis svalu a vstupného čapu rotora. Zistili, že hoci je pyriformis fossa geometricky optimálna, spôsobuje výraznejšie poškodenie cievneho zásobenia hlavice stehennej kosti a okolitých svalov a šliach. Tieto zistenia boli opätovne potvrdené kadaveróznymi štúdiami Ansari Moin a kol. WHO tiež porovnala dva vstupné body. Poznamenali, že vnútorná fixácia klinca začínajúca v pyriformis svale s väčšou pravdepodobnosťou poškodí abduktory bedra a vonkajšie rotátory. Okrem toho sa vo všetkých prípadoch zistilo poškodenie mediálnej rotátorovej femorálnej artérie (tabuľka 2).
| Tabuľka 2. Súhrn poranení mäkkých tkanív v rôznych bodoch vstupu ihly |
| variant |
Vstupný bod Pyriform Fossa (n=5) |
Veľký podávací bod rotora (n=5) |
| mäkké tkanivo |
|
|
| gluteus medius sval (anatómia) |
5 |
1 |
| šľacha gluteus medius |
0 |
4 |
| poranenie šľachy |
|
|
| gluteus minimus (anatómia) |
3 |
0 |
pyriformis sval
(nad hornou časťou chrbtice) |
3 |
3 |
| obturator internus (anatómia) |
1 |
0 |
| latissimus dorsi sval (anatómia) |
3 |
0 |
| Krvné cievy a kĺbové puzdrá |
|
|
| Hlboké pobočky MFCA |
4 |
0 |
| Plytká vetva MFCA |
4 |
0 |
kĺbové puzdro
(kĺbu, ako je koleno v anatómii) |
1 |
0 |
| MFCA: mediálna cirkumflexná femorálna artéria. |
Nedávno Bharti a spol. študovali riziko komplikácií femorálneho intramedulárneho klincovania vo väčšom trochanterickom vstupnom bode a vstupnom bode perlovej jamky a našli riziká komplikácií, ako je rýchlosť hojenia zlomeniny, a zhrnuli ich nasledovne (tabuľka 3).
| Tabuľka 3. Vstupný bod pyriformnej jamky a vstupný bod väčšieho trochanteru femorálna kostná dreň |
| komplikácia |
Bod ihly Piriformis sinus |
Bod vloženia väčšieho trochanteru |
| Infikovať |
6.7 |
3.3 |
| Malunion |
20 |
13.3 |
| Oneskorené hojenie |
20 |
13.3 |
| Obmedzený pohyb bokov |
20 |
33.3 |
| Obmedzený pohyb kolena |
6.7 |
6.7 |
| Rozdiel v dĺžke končatín |
13.3 |
20 |
Chvostový uzáver vyčnieva
nad kostnú kôru |
13.3 |
20 |
| Intraoperačná zlomenina krčka stehennej kosti |
10 |
0 |
| Zlomenina väčšieho trochanteru |
0 |
3.4 |
| Nekróza hlavy stehennej kosti |
6.7 |
0 |
Retrográdne femorálne intramedulárne klince
Určenie vhodného vstupného bodu pre retrográdne intramedulárne klinovanie femuru pomôže dosiahnuť obnovenie optimálneho zarovnania, dĺžky a rotácie zlomeniny a zároveň minimalizuje poškodenie kĺbovej chrupavky, predného skríženého väzu (ACL), zadného skríženého väzu (ACL) a poranenia mäkkých tkanív (tabuľka 1). V poslednej dobe sa zvyšuje záujem o retrográdne intramedulárne prichytenie stehennej kosti s cieľom znížiť komplikácie spojené s parakromiálnym priklincovaním, vrátane bolesti bedrového kĺbu, heterotopickej osifikácie, slabosti adduktorov a obrny pudendálneho nervu, ktorá sa považuje za minimálne invazívnu v porovnaní s incíznou repozíciou a uzamykacou platňou femuru na vnútornú fixáciu stehennej kosti, najmä pri zlomenine stehennej kosti, najmä pri zlomenine stehennej kosti. Okrem toho nedávne dôkazy naznačujú, že keď sú tieto retrográdne intramedulárne klince primeranej veľkosti, proximálne zaisťovacie klince nemusia byť potrebné. Medzi Meccariello et al nebol žiadny rozdiel v rýchlosti hojenia, čase do hojenia alebo vo výsledkoch uvádzaných pacientmi. a Bisaccia a kol. pri liečbe zlomenín distálneho tretinového stehenného drieku pomocou uzamykateľných a neblokujúcich retrográdnych intramedulárnych klincov. Použitie retrográdneho pribíjania femuru sa teda stalo populárnym a široko akceptovaným.
V literatúre možno nájsť veľa opisov optimálneho vstupného bodu pre retrográdne intramedulárne prichytenie stehennej kosti. Väčšina štúdií identifikuje ideálny vstupný bod pre retrográdny femorálny klinec ako 1,2 pred femorálnym pôvodom zadného skríženého väzu
cm (v rovine s medulárnou dutinou) a stredom interkondylárnej jamky (obrázok 6).
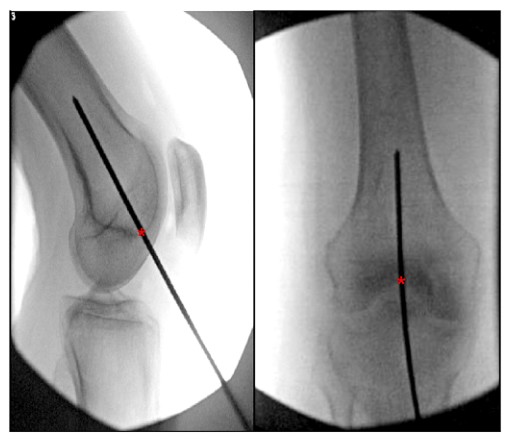
OBRÁZOK 6. Peroperačný ortostatický a laterálny pohľad na koleno zobrazujúci ideálny vstupný bod pre retrográdny femorálny intramedulárny klinec. '*' označuje počiatočný bod intramedulárneho nechtu.
Hoci neexistuje absolútna indikácia pre retrográdne intramedulárne prichytenie stehennej kosti, bolo popísaných viacero relatívnych indikácií. Patria sem polytraumatickí pacienti, morbídne obézni pacienti, tehotné pacientky, bilaterálne zlomeniny drieku stehennej kosti, ipsilaterálne zlomeniny drieku stehennej kosti a acetabulárne/panvové zlomeniny alebo zlomeniny krčka stehnovej kosti a ipsilaterálne zlomeniny drieku stehennej kosti a tibie. Väčšina z týchto indikácií súvisí s jednoduchým polohovaním pacienta a prevenciou viacerých chirurgických rán v tesnej blízkosti.
Na druhej strane medzi absolútne kontraindikácie retrográdneho femorálneho intramedulárneho klincovania patrí obštrukcia retrográdneho intramedulárneho kanála zadržaným implantátom a otvorené zlomeniny distálneho femuru. Relatívne kontraindikácie sú zlomeniny lokalizované do 5 cm od malého trochanteru, ťažkosti s prístupom k optimálnemu vstupnému bodu v dôsledku flexie kolena menšej ako 45 stupňov, predchádzajúca infekcia kolena, ktorá môže viesť k riziku rozšírenia na stehenný kmeň, ťažké poranenia mäkkých tkanív okolo kolena a intraartikulárna zlomenina dolného distálneho pólu pately.
Komplikácie: Väčšina komplikácií retrográdneho pribíjania femuru súvisí s nesprávnou manipuláciou, najmä nesprávnym umiestnením vstupného bodu. V sagitálnej rovine povedie viac predný vstupný bod k zadnej translácii zlomeniny, poškodeniu kĺbového povrchu a možno k nárazu nechtu do pately, keď je koleno ohnuté. Na druhej strane, ak je vstupný bod nesprávne umiestnený v zadnom smere, môže to viesť k vyššiemu riziku poranenia pôvodu zadného skríženého väzu a predného posunu miesta zlomeniny.
Hutchinson a kol. opísali komplikácie spojené s nesprávnymi vstupnými bodmi koronálnej roviny. Zistili, že príliš mediálny vstupný bod viedol k posterolaterálnej deformácii s posterolaterálnou transláciou zlomeniny, zatiaľ čo príliš laterálny viedol k mediálnej deformácii a mediálnej translácii. Sanders et al. uviedli, že výber mediálneho počiatočného bodu, ktorý bol 2 cm alebo viac mimo mediálnej osi, viedol k mediálnej kortikálnej zlomenine, ktorá bola zle zjednotená v dôsledku zadného isthmického ohybového momentu zlomeniny, čo malo za následok slabú posterolaterálnu repozíciu.
Ďalšie komplikácie spojené s retrográdnym pribíjaním femorálneho klinca zahŕňajú bolesť kolena, stuhnutosť, heterotopickú osifikáciu kolena a intraartikulárnu tvorbu voľného tela kolena.
Záver
Hoci každá technika intramedulárneho naklincovania má zodpovedajúcu indikáciu, výber techniky intramedulárneho naklincovania, ktorá sa má použiť pri liečbe zlomenín stehennej kosti, zvyčajne závisí od preferencie chirurga. Pri vykonávaní intramedulárneho pribíjania stehennej kosti je pre úspešný výsledok potrebné získať správny vstupný bod pre typ nechtu použitého na fixáciu. Znalosť lokálnej anatómie a zobrazovacieho výkonu pomôže chirurgovi vykonať technicky adekvátny výkon a zároveň znížiť riziko pridružených komplikácií. Okrem toho pri intramedulárnych postupoch pribíjania klincov je udržiavanie redukcie kritickou zložkou pri prevencii malunionu a malunionu alebo nonunioningu zlomenín.
Русский
English
简体中文
繁體中文
العربية
Français
Español
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
සිංහල
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu









