Giới thiệu
Sự phát triển của phương pháp điều trị gãy xương đùi có thể bắt nguồn từ những năm 1940 khi Kuntscher giới thiệu kỹ thuật đóng đinh nội tủy kín. Việc sử dụng đinh có khung (IMN) trong gãy xương đùi đã trở thành tiêu chuẩn chăm sóc trong vài thập kỷ qua và những cải tiến hiện nay trong điều trị gãy xương đùi. đóng đinh có khung và những tiến bộ trong kỹ thuật phẫu thuật đã cho phép tăng đáng kể việc sử dụng đóng đinh có khung ở xương đùi.
Điều trị bảo tồn gãy thân xương đùi chỉ được sử dụng ở một số rất ít bệnh nhân có chống chỉ định đáng kể với gây mê và phẫu thuật, và phương pháp điều trị chính vẫn là cố định bằng phẫu thuật. Liên quan đến việc điều trị bằng phẫu thuật những vết gãy này, có một số lựa chọn sẵn có, bao gồm đóng đinh trong khung, cố định bằng vít tấm và cố định bên ngoài. So với các phương pháp phẫu thuật khác, đóng đinh nội tủy là phương pháp có tỷ lệ biến chứng thấp nhất và tỷ lệ lành vết gãy cao nhất và đang được sử dụng rộng rãi hơn trong thực hành lâm sàng.
Hiểu biết tốt về giải phẫu của đầu trên xương đùi, việc cung cấp máu cho chỏm xương đùi và giải phẫu của cơ hông có thể làm tăng đáng kể tỷ lệ thành công của việc đóng đinh nội tủy đối với gãy xương đùi. Ngược lại, việc lựa chọn điểm vào phụ thuộc vào nhiều yếu tố, bao gồm thiết kế móng tay có khung, vị trí gãy xương, sự nghiền nát của xương gãy và các yếu tố bệnh nhân (ví dụ, đa chấn thương, mang thai và béo phì). Bất kể vị trí đâm móng được chọn là gì, việc xác định điểm đâm chính xác là điều cần thiết để duy trì mức độ giảm thích hợp trong quá trình cắm móng trong khung đồng thời giảm nguy cơ biến chứng.
Giải phẫu xương đùi
1.Cung cấp máu cho chỏm xương đùi
Chỏm xương đùi nhận nguồn nuôi dưỡng từ 3 động mạch chính. Động mạch đùi xoay ngoài (có 3-4 nhánh), động mạch bịt, cấp máu cho dây chằng tròn, và động mạch đùi xoay trong (Hình 1), cũng tạo ra một mạch đi lên nối với động mạch đùi xoay ngoài và cấp máu cho vùng mấu chuyển lớn hơn.
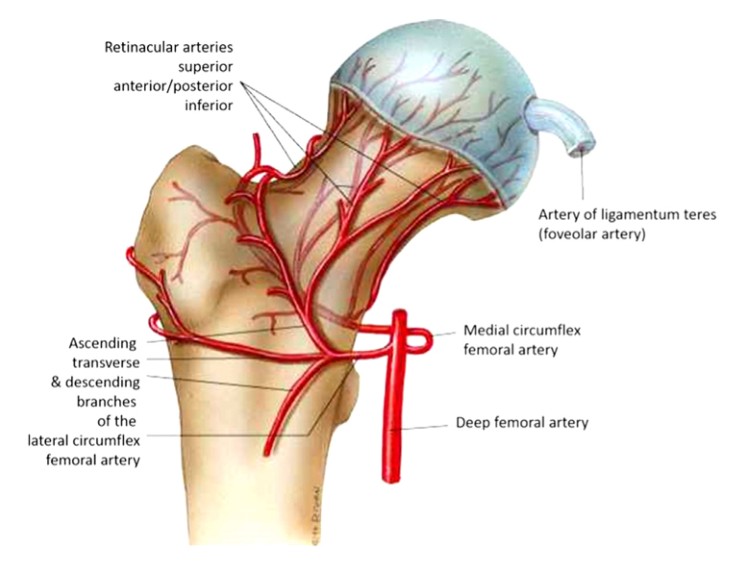
2. Giải phẫu cơ hông
Khi thực hiện đóng đinh nội tủy xương đùi, việc hiểu rõ về các cơ ở khu vực xung quanh rôto là điều cần thiết để ngăn ngừa những chấn thương không đáng có. Cơ mông nhỡ bắt nguồn từ xương chậu và kết thúc ở mặt bên của mấu chuyển lớn, trong khi cơ mông nhỏ cũng bắt nguồn từ xương chậu và đi qua mặt sau của khớp hông để kết thúc ở mặt sau của mấu chuyển lớn (Hình 2 & 3). Cả hai cơ này đều có chức năng như cơ khép của đùi và cơ xoay bên trong của hông. Do đó, tổn thương các cơ này trong quá trình đóng đinh nội tủy xương đùi cạnh tâm sẽ dẫn đến yếu cơ khép và dáng đi Trendelenburg, có tác động tiêu cực đến kết quả và quá trình hồi phục của bệnh nhân.
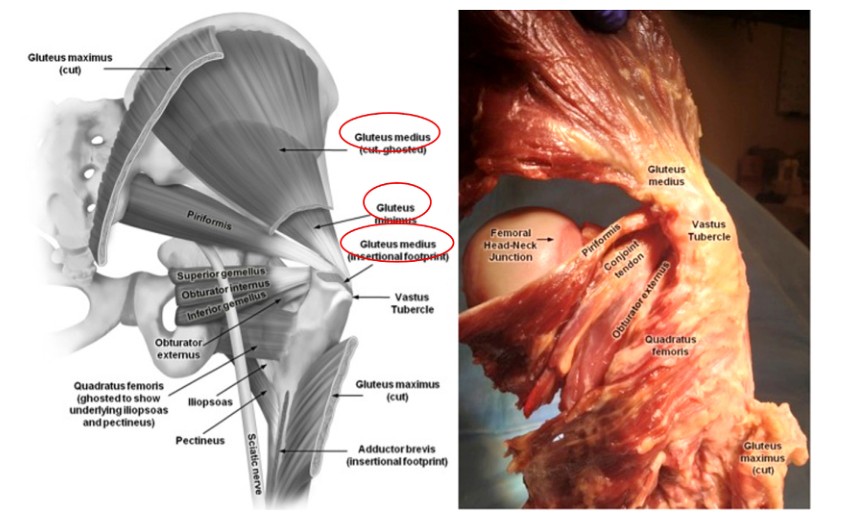
Hình 2. Giải phẫu các cơ xung quanh khớp hông
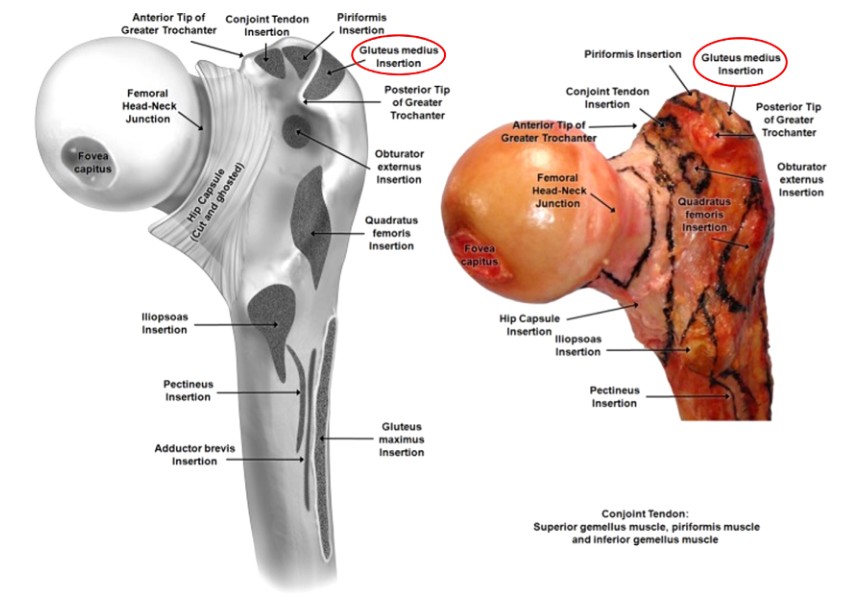
Hình 3. Vùng bám cơ đùi gần
Móng tay có khung xương đùi song song
Một số nghiên cứu gần đây đã khám phá điểm tiếp cận tối ưu cho móng cận tiết ở xương đùi. Các lựa chọn điểm vào móng bao gồm mấu chuyển lớn hơn và hố hình quả lê, mỗi loại có chỉ định riêng và các biến chứng liên quan (Bảng 1).
| Bảng 1. Điểm khởi đầu và nguy cơ tiềm ẩn của việc đóng đinh cận tiết và ngược dòng trên xương đùi |
| khác nhau |
móng tay có khung song song |
móng tay nội tủy ngược |
| cánh quạt |
hố pyriform (giải phẫu) |
| mặt phẳng vương miện |
Đỉnh của mấu chuyển lớn và hướng vào trong khoang hành tủy |
chỗ nối của
mấu chuyển lớn và cổ xương đùi |
đường giữa của
hố liên lồi cầu (giải phẫu) |
| mặt phẳng dọc (toán học.) |
Đường nối giữa trung tâm ổ chuyển lớn
và trung tâm khoang tủy xương đùi |
hố pyriform (giải phẫu) |
PCL 1,2 cm phía trước điểm bắt đầu xương đùi,
hướng vào khoang tủy. |
| phơi nhiễm |
Chấn thương điểm dừng của nhóm kẻ bắt cóc hông |
Suy giảm lượng máu cung cấp cho chỏm
xương đùi và cơ xoay ngoài hông |
Xử lý không đúng cách có thể dẫn đến PCL |
| PCL: dây chằng chéo sau |
1. Điểm vào kim rôto lớn
Trochanter lớn hơn được mô tả là phần nhô ra của xương hình thang ngoài cùng nằm ở mặt bên của cổ xương đùi, bề mặt của nó giúp gắn vào cơ mông trong và cơ mông nhỏ trước (Hình 2 và 3). Mặc dù đây chỉ là một mốc xương nhỏ, nhưng việc xác định điểm bắt đầu chính xác khi thực hiện IMN xương đùi có thể là sự khác biệt giữa việc đạt được kết quả đạt yêu cầu hay kết quả kém khi xử lý gãy thân xương đùi.
Xem xét các tài liệu hiện tại về mô tả điểm vào xương đùi, chúng tôi nhận thấy thiếu một mốc giải phẫu được mô tả rõ ràng cho điểm vào IMN của rôto xương đùi.Bharti et al. đã mô tả điểm vào từ đỉnh đỉnh của mấu chuyển lớn hơn là ở phía trong đối với khoang hành tủy ở vị trí tư thế đứng, và là trung tâm của mấu chuyển lớn thẳng hàng với tâm của khoang hành tủy xương đùi ở vị trí bên (Hình 4), và một mô tả thay thế về điểm vào của mấu chuyển lớn hơn ở góc nhìn bên hông là ở rôto giữa phía trước giữa 1/3 phía trước và 2/3 phía sau của rôto.Georgiadis và cộng sự. mô tả điểm vào kim là phía sau nhất của rìa trên đỉnh của rôto.
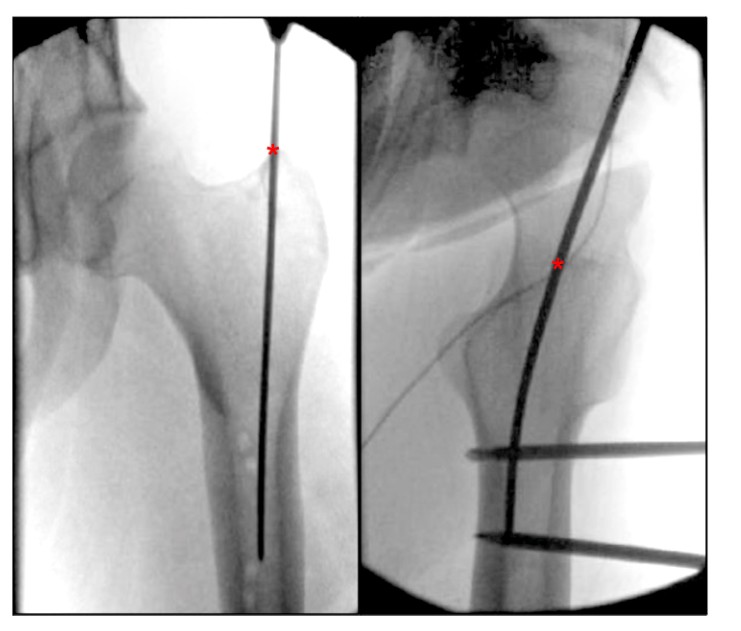
HÌNH 4. Các góc nhìn nghiêng và tư thế trong khi phẫu thuật của khớp háng cho thấy điểm vào lý tưởng để đóng đinh nội tủy của người trợ giúp xương đùi của mấu chuyển lớn hơn. '*' biểu thị điểm vào của móng tay có khung.
Các nghiên cứu gần đây trong tài liệu đã chỉ ra rằng đỉnh của mấu chuyển lớn hơn là điểm khởi đầu lý tưởng để có được một đường lực tối ưu, và sự liên kết kém do biến dạng đảo ngược thường xảy ra khi điểm vào bị dịch chuyển sang bên hơn 2 mm so với mấu chuyển lớn hơn. Nghiên cứu này cũng nhấn mạnh rằng điểm vào ở phía sau hơn dẫn đến dịch chuyển xa về phía trước, trong khi điểm vào trung gian có thể khiến khối gãy xa bị dịch chuyển về phía sau. Ngược lại, một nghiên cứu khác cho thấy rằng trong gãy xương đùi liên mấu, tỷ lệ bị va chạm trong tủy cao hơn đáng kể với điểm ghim nằm ở phía bên phía trước so với điểm ghim gần phía trong và phía sau hơn.
Điểm ghim đỉnh mấu chuyển lớn hơn thường được sử dụng ở những bệnh nhân béo phì và quy trình này ít đòi hỏi kỹ thuật hơn, rút ngắn thời gian phẫu thuật và nguy cơ biến chứng thấp hơn so với điểm ghim hố pyriform.
CÁC BIẾN CHỨNG: Các biến chứng trong và sau phẫu thuật của việc đóng đinh nội tủy xương đùi với điểm tiếp cận mấu chốt lớn hơn đã được thảo luận trong một số ấn phẩm. Một trong số đó, thường liên quan đến kỹ thuật đóng đinh, là gãy xương do y tế gây ra. Trong gãy xương đùi liên mấu chuyển, điểm vào nằm ở phía bên và phía trước của mấu chuyển lớn có nhiều khả năng dẫn đến gãy xương trong hơn là điểm vào gần phía trong hơn.
Một biến chứng liên quan khác là do tổn thương mô mềm, đặc biệt là ở các nhánh của động mạch đùi xoay trong và cơ khép, nhưng những tổn thương này ít gặp hơn so với tổn thương do đinh vào hố pyriform. Ngoài ra, tỷ lệ hoại tử do thiếu máu cục bộ chỏm xương đùi với đỉnh của mấu chuyển lớn là điểm vào được cho là thấp hơn đáng kể, với các nghiên cứu báo cáo tỷ lệ này thấp tới 0,3%.
Xem xét thời gian trong phẫu thuật và phơi nhiễm huỳnh quang, thời gian phẫu thuật trung bình là 90,7 phút đối với điểm vào hố chuyển màu lớn hơn so với 112,7 phút đối với nhóm điểm vào hố hình quả lê, trong khi thời gian chiếu huỳnh quang là 5,88 giây đối với nhóm điểm vào hố chuyển màu lớn hơn và 10,08 giây đối với nhóm điểm vào hố hình quả lê, so với điểm vào hố hình quả lê.
Tiên lượng của bệnh nhân cũng là một yếu tố quan trọng khi quyết định điểm vào của móng trong khung, vì sự hồi phục chức năng sớm (được đánh giá bằng thử nghiệm ghế-ghế và thử nghiệm độ cao theo thời gian) tốt hơn đáng kể ở những bệnh nhân ở thời điểm 6 tháng sau phẫu thuật về điểm vào mấu chuyển lớn hơn so với điểm vào đinh hình quả lê, nhưng sự khác biệt này không đáng kể ở thời điểm 12 tháng sau phẫu thuật. Mặc dù điểm tiếp cận mấu chuyển lớn hơn thường liên quan đến việc tước bỏ mô mềm ít hơn do vị trí của nó, nhưng nó vẫn có thể dẫn đến chấn thương cho nhóm cơ dạng, như đã được chứng minh bởi Ergiş et al. Họ phát hiện ra rằng sự cân bằng động và sức mạnh của cơ dạng hông đã giảm ở những bệnh nhân có chốt vào mấu chuyển lớn hơn so với những người khỏe mạnh. Ngoài ra, nghiên cứu của họ cho thấy sức mạnh của các cơ dang hông, cơ gấp và cơ xoay trong/ngoài giảm đáng kể so với bên không phẫu thuật.
2. Điểm vào hố ngọc trai
Hố của cơ pyriformis là một mốc giải phẫu quan trọng được xác định là một trong những điểm bắt đầu của việc chọc dịch tủy xương đùi. Trong nghiên cứu khám nghiệm tử thi của họ, Lakhwani et al. lưu ý rằng hố của cơ pyriformis không có hình dạng 'quả lê' hay phần đính kèm của cơ pyriformis. Cơ bám vào một khu vực nhỏ ở đầu mấu chuyển lớn hơn, trong khi hố pyriform là một chỗ lõm ở phía trong của mấu chuyển lớn hơn và là phần bám của cơ duỗi carpi radialis brevis. Các tác giả kết luận rằng cơ pyriform và fossa pyriform là hai thực thể khác nhau và cái gọi là fossa pyriform nên được gọi là fossa 'rotor' hoặc fossa 'occlusal' để rõ ràng và chính xác về mặt giải phẫu. Họ đề nghị rằng sau khi nghiên cứu về cis-femoral. Họ đề nghị đưa thuật ngữ ban đầu 'rotor fossa' vào tài liệu thay vì 'pyriform fossa' sau khi nghiên cứu thuật ngữ về điểm vào cận đùi. Mặc dù quan điểm của hai nghiên cứu này được đánh giá cao, nhưng để dễ mô tả và tránh nhầm lẫn với điểm vào trochanteric lớn hơn, chúng tôi vẫn sẽ gọi điểm vào này là điểm vào fossa pyriform.
Một số nghiên cứu trong tài liệu hiện tại mô tả chính xác điểm vào chính xác của hố ngọc trai đối với móng xương đùi có khung.Georgiadis et al. mô tả điểm vào hố ngọc trai là vùng bám của cơ duỗi carpi radialis brevis ở chỗ lõm ở đáy cổ xương đùi (Hình 5). Các tác giả cũng nhấn mạnh rằng điểm vào quá xa về phía trước hoặc quá xa vào trong có thể làm tăng nguy cơ gãy cổ xương đùi và khi điểm vào quá xa về phía sau có thể có nguy cơ cao bị hoại tử do thiếu máu cục bộ, tỷ lệ này cao hơn ở bệnh nhân vị thành niên.
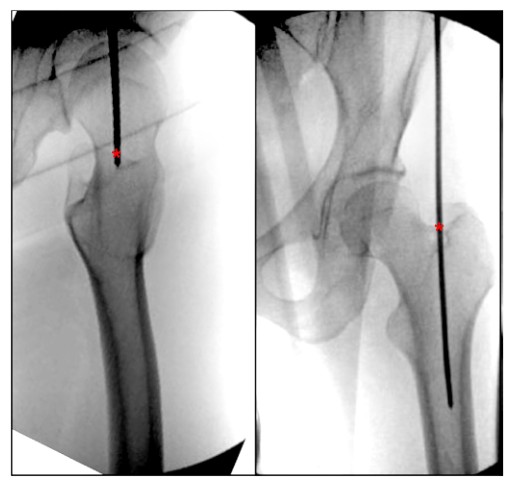
Hình 5. Hình ảnh mặt trước bên trong khi phẫu thuật của khớp háng cho thấy điểm vào lý tưởng của đinh nội tủy ngược chiều hố pyriform. '*' biểu thị điểm bắt đầu của móng trong khung.
Harper và cộng sự. đã công bố một nghiên cứu trên 14 nhóm xương đùi của con người vào năm 1987, trong đó họ đánh giá vị trí của chốt dẫn hướng nội tủy và điểm thoát ra của đinh nội tủy được đưa vào từ xa và gần theo kiểu lùi lại từ rãnh liên lồi cầu của xương đùi. Họ kết luận rằng điểm xâm nhập của đinh nội tủy pyriformis paramedian nằm ở điểm nối của mấu chuyển lớn với cổ xương đùi, hơi phía trước so với pyriformis occulta. Vị trí chèn đã được xác nhận lại bởi Gausepohl et al. Trong một nghiên cứu về tử thi khác, họ đã xác định được điểm vào lý tưởng cho móng có khung xương đùi dọc theo mép trong của mấu chuyển lớn nằm trên gân pyriformis. Hơn nữa, trong nghiên cứu về xác chết của Labronici et al. hố của cơ pyriformis được mô tả là một vùng lòng hình quả lê trùng với trục trung tâm của khoang nội tủy xương đùi trong mặt phẳng vành.
Điểm truy cập pyriform fossa có một số nhược điểm cụ thể vì nó khó khăn hơn về mặt kỹ thuật so với điểm truy cập trochanter lớn hơn, đặc biệt ở những bệnh nhân béo phì. Ngoài ra, vị trí xâm nhập tối ưu cho điểm đâm kim hố hình quả lê là một khu vực hẹp, khiến việc xác định vị trí trở nên khó khăn hơn. Ví dụ, điểm bắt đầu ở phía trước quá mức trên cổ xương đùi sẽ dẫn đến căng thẳng chu vi quá mức và làm tăng nguy cơ vỡ vỏ não phía trước, đặc biệt nếu điểm bắt đầu ở phía trước hố trên 6 mm. Ngoài ra, sự tương phản về hình thái có thể cản trở vị trí đưa vào chính xác, đặc biệt nếu cơ quay ngoài ngắn cồng kềnh hoặc rôto nhô ra, dẫn đến vị trí đưa vào quá giữa và có nguy cơ gãy cổ xương đùi.
Biến chứng: Bằng cách so sánh 38 vị trí xâm nhập vào hố ngọc lớn hơn với 53 vị trí vào hố ngọc trai để đóng đinh nội tủy xương đùi, Ricci và cộng sự nhận thấy rằng nhóm hố ngọc trai có thời gian phẫu thuật dài hơn 30% và thời gian soi huỳnh quang dài hơn 73%. Những phát hiện này đã được xác nhận bởi Bhatti et al. khi so sánh 2 điểm vào kim.
Về tổn thương mô mềm, nguy cơ tổn thương mô mềm ở đầu vào pyriformis cao hơn so với tổn thương thần kinh cơ gian cốt ở điểm đâm kim mấu chuyển lớn hơn. Dora và cộng sự. đã đánh giá 16 xương đùi trưởng thành được xác định có tổn thương mô mềm ở cơ pyriformis và chốt vào rôto. Họ phát hiện ra rằng mặc dù hố pyriformis tối ưu về mặt hình học, nhưng nó gây ra tổn thương đáng kể hơn đối với việc cung cấp mạch máu cho chỏm xương đùi cũng như các cơ và gân xung quanh. Những phát hiện này đã được xác nhận lại bởi các nghiên cứu về tử thi của Ansari Moin et al. WHO cũng so sánh hai điểm vào. Họ lưu ý rằng việc cố định bên trong móng bắt đầu từ cơ pyriformis có nhiều khả năng gây tổn thương cho cơ dạng hông và cơ xoay bên ngoài. Ngoài ra, tổn thương ở động mạch đùi xoay trong được tìm thấy trong mọi trường hợp (Bảng 2).
| Bảng 2. Tóm tắt tổn thương mô mềm ở các điểm đâm kim khác nhau |
| khác nhau |
Điểm vào hố Pyriform (n=5) |
Điểm cấp rôto lớn (n=5) |
| mô mềm |
|
|
| cơ mông nhỡ (giải phẫu) |
5 |
1 |
| gân cơ mông nhỡ |
0 |
4 |
| chấn thương gân |
|
|
| cơ mông nhỏ (giải phẫu) |
3 |
0 |
cơ pyriformis
(trên đỉnh cột sống) |
3 |
3 |
| cơ bịt trong (giải phẫu) |
1 |
0 |
| cơ lưng rộng (giải phẫu) |
3 |
0 |
| Mạch máu và bao khớp |
|
|
| Chi nhánh sâu MFCA |
4 |
0 |
| Chi nhánh nông MFCA |
4 |
0 |
bao khớp
(của khớp như đầu gối trong giải phẫu) |
1 |
0 |
| MFCA: động mạch mũ mũ trong. |
Gần đây, Bharti và cộng sự. đã nghiên cứu nguy cơ biến chứng của việc đóng đinh nội tủy xương đùi tại điểm vào mấu chuyển lớn hơn và điểm vào hố ngọc trai và phát hiện ra các rủi ro biến chứng như tỷ lệ lành vết gãy và tóm tắt chúng như sau (Bảng 3).
| Bảng 3. Điểm vào hố pyriform và điểm vào ổ mấu lớn hơn tủy xương đùi |
| sự phức tạp |
Mũi kim xoang Piriformis |
Điểm chèn trochanter lớn hơn |
| Lây nhiễm |
6.7 |
3.3 |
| Malunion |
20 |
13.3 |
| Chậm lành vết thương |
20 |
13.3 |
| Chuyển động hông hạn chế |
20 |
33.3 |
| Chuyển động đầu gối hạn chế |
6.7 |
6.7 |
| Chênh lệch chiều dài chi |
13.3 |
20 |
Mũ đuôi nhô ra
phía trên vỏ xương |
13.3 |
20 |
| Gãy cổ xương đùi trong phẫu thuật |
10 |
0 |
| Gãy xương trochanter lớn hơn |
0 |
3.4 |
| Hoại tử chỏm xương đùi |
6.7 |
0 |
Đóng đinh nội tủy xương đùi ngược chiều
Xác định điểm vào thích hợp để đóng đinh nội tủy xương đùi ngược chiều sẽ giúp đạt được sự phục hồi tối ưu về độ thẳng hàng, chiều dài và độ xoay của xương gãy đồng thời giảm thiểu tổn thương sụn khớp, dây chằng chéo trước (ACL), dây chằng chéo sau (ACL) và chấn thương mô mềm (Bảng 1). Gần đây, người ta ngày càng quan tâm đến việc đóng đinh nội tủy xương đùi ngược dòng với mục đích giảm các biến chứng liên quan đến đóng đinh cạnh mỏm cùng vai, bao gồm đau hông, cốt hóa dị hợp, yếu cơ khép và liệt dây thần kinh thẹn, được coi là xâm lấn tối thiểu khi so sánh với việc giảm vết mổ và khóa nẹp xương đùi để cố định bên trong, đặc biệt là trong gãy 1/3 xa của thân xương đùi. Ngoài ra, bằng chứng gần đây cho thấy rằng khi những chiếc đinh có khung ngược này có kích thước phù hợp thì có thể không cần phải đóng đinh khóa đầu gần. Không có sự khác biệt về tỷ lệ lành vết thương, thời gian lành vết thương hoặc kết quả do bệnh nhân báo cáo giữa Meccariello và cộng sự. và Bisaccia và cộng sự. trong điều trị gãy một phần ba thân xương đùi ở xa bằng cách sử dụng đinh nội tủy ngược có khóa và không khóa. Vì vậy, việc sử dụng phương pháp đóng đinh ngược chiều xương đùi đã trở nên phổ biến và được chấp nhận rộng rãi.
Nhiều mô tả về điểm vào tối ưu cho việc đóng đinh nội tủy xương đùi ngược chiều có thể được tìm thấy trong tài liệu. Hầu hết các nghiên cứu đều xác định điểm vào lý tưởng của móng đùi ngược là 1,2 phía trước gốc đùi của dây chằng chéo sau.
cm (cùng đường với khoang tủy) và tâm của hố gian lồi cầu (Hình 6).
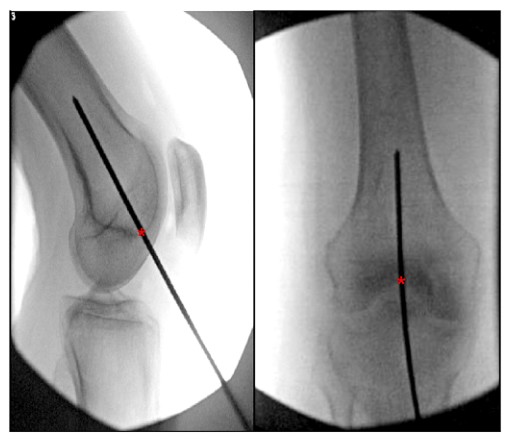
HÌNH 6. Hình ảnh nhìn từ bên và tư thế trong khi phẫu thuật của đầu gối cho thấy điểm vào lý tưởng của đinh nội tủy xương đùi ngược dòng. '*' biểu thị điểm bắt đầu của móng trong khung.
Mặc dù không có chỉ định tuyệt đối cho việc đóng đinh nội tủy xương đùi ngược chiều nhưng nhiều chỉ định tương đối đã được mô tả. Những bệnh nhân này bao gồm bệnh nhân đa chấn thương, bệnh nhân béo phì, bệnh nhân mang thai, gãy thân xương đùi hai bên, gãy thân xương đùi cùng bên và gãy ổ cối/xương chậu hoặc gãy cổ xương đùi, gãy thân xương đùi và xương chày cùng bên. Hầu hết các chỉ định này đều liên quan đến việc dễ dàng định vị bệnh nhân và ngăn ngừa nhiều vết thương phẫu thuật ở gần nhau.
Mặt khác, chống chỉ định tuyệt đối đối với việc đóng đinh nội tủy xương đùi ngược bao gồm tắc nghẽn kênh nội tủy ngược do vật liệu cấy ghép giữ lại và gãy hở phần xa xương đùi. Chống chỉ định tương đối là các vết gãy nằm trong phạm vi 5 cm tính từ mấu chuyển nhỏ hơn, khó tiếp cận điểm vào tối ưu do đầu gối gập dưới 45 độ, nhiễm trùng đầu gối trước đó có thể dẫn đến nguy cơ lan sang thân xương đùi, chấn thương mô mềm nghiêm trọng quanh đầu gối và gãy xương trong khớp của cực dưới xương bánh chè và cực xa.
Biến chứng: Hầu hết các biến chứng của việc đóng đinh ngược dòng đều liên quan đến việc xử lý không đúng cách, đặc biệt là đặt điểm vào không đúng. Trong mặt phẳng dọc, điểm vào phía trước hơn sẽ dẫn đến gãy dịch chuyển về phía sau, tổn thương bề mặt khớp và có thể khiến móng chạm vào xương bánh chè khi gập đầu gối. Mặt khác, nếu điểm vào được định vị không đúng ở hướng sau, điều này có thể dẫn đến nguy cơ chấn thương cao hơn ở nguồn gốc dây chằng chéo sau và sự dịch chuyển ra phía trước của vị trí gãy xương.
Hutchinson và cộng sự. mô tả các biến chứng liên quan đến điểm vào mặt phẳng vành không đúng. Họ phát hiện ra rằng điểm vào quá trung gian dẫn đến biến dạng phía sau bên với sự dịch chuyển của gãy xương sau bên, trong khi điểm vào quá bên dẫn đến biến dạng phía trong và dịch chuyển phía trong.Sanders et al. báo cáo rằng việc chọn điểm bắt đầu ở giữa cách trục giữa từ 2 cm trở lên sẽ dẫn đến gãy xương vỏ trong bị lệch do mômen uốn cong của eo sau của gãy dẫn đến khả năng giảm xương sau bên kém.
Các biến chứng khác liên quan đến việc đóng đinh xương đùi ngược dòng bao gồm đau đầu gối, cứng khớp, cốt hóa đầu gối dị hợp và hình thành cơ thể tự do trong khớp.
Kết luận
Mặc dù mỗi kỹ thuật đóng đinh có khung có chỉ định tương ứng, việc lựa chọn sử dụng kỹ thuật đóng đinh có khung nào trong điều trị gãy thân xương đùi thường phụ thuộc vào sở thích của bác sĩ phẫu thuật. Khi thực hiện đóng đinh nội tủy xương đùi, cần phải có điểm vào chính xác cho loại đinh dùng để cố định để có kết quả thành công. Kiến thức về giải phẫu tại chỗ và hiệu suất hình ảnh sẽ giúp bác sĩ phẫu thuật thực hiện một quy trình phù hợp về mặt kỹ thuật đồng thời giảm nguy cơ biến chứng liên quan. Ngoài ra, trong các quy trình đóng đinh nội tủy, việc duy trì sự nắn chỉnh là một thành phần quan trọng trong việc ngăn ngừa gãy xương lệch và lệch hoặc không liền xương.
Русский
English
简体中文
繁體中文
العربية
Français
Español
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
සිංහල
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu









