សេចក្តីផ្តើម
ការអភិវឌ្ឍន៍នៃការព្យាបាលការបាក់ឆ្អឹង femoral អាចត្រូវបានតាមដានត្រលប់ទៅទសវត្សរ៍ឆ្នាំ 1940 នៅពេលដែល Kuntscher ណែនាំបច្ចេកទេសក្រចកដែលបិទជិត។ ការប្រើប្រាស់ក្រចក intramedullary (IMNs) នៅក្នុងការបាក់ឆ្អឹង femoral បានក្លាយជាស្តង់ដារនៃការថែទាំក្នុងរយៈពេលប៉ុន្មានទស្សវត្សកន្លងមកនេះ និងការធ្វើឱ្យប្រសើរឡើងនាពេលបច្ចុប្បន្ននៅក្នុង ការដាក់ក្រចកដោយ intramedullary និងភាពជឿនលឿននៃបច្ចេកទេសវះកាត់បានអនុញ្ញាតឱ្យមានការកើនឡើងគួរឱ្យកត់សម្គាល់នៃការប្រើប្រាស់ក្រចក intramedullary នៃ femur ។
ការព្យាបាលបែបអភិរក្សនៃការបាក់ឆ្អឹង femoral stem ត្រូវបានប្រើតែក្នុងចំនួនតិចតួចនៃអ្នកជំងឺដែលមាន contraindications សំខាន់ចំពោះការប្រើថ្នាំសន្លប់ និងការវះកាត់ ហើយវិធីសំខាន់នៃការព្យាបាលនៅតែជាការជួសជុលវះកាត់។ ទាក់ទងនឹងការព្យាបាលវះកាត់នៃការបាក់ឆ្អឹងទាំងនេះ មានជម្រើសជាច្រើនដែលអាចរកបាន រួមទាំងការកាត់ក្រចកដៃ ការដាក់វីសបន្ទះ និងការជួសជុលខាងក្រៅ។ បើប្រៀបធៀបជាមួយនឹងជម្រើសនៃការវះកាត់ផ្សេងទៀត ការដាក់ក្រចកនៅក្នុងសាច់ដុំគឺជាទម្រង់ដែលមានអត្រាផលវិបាកទាបបំផុត និងអត្រាព្យាបាលការបាក់ឆ្អឹងខ្ពស់បំផុត ហើយវាត្រូវបានប្រើប្រាស់យ៉ាងទូលំទូលាយនៅក្នុងការអនុវត្តគ្លីនិក។
ការយល់ដឹងដ៏ល្អអំពីកាយវិភាគសាស្ត្រនៃ femur proximal, ការផ្គត់ផ្គង់ឈាមទៅក្បាល femoral និងកាយវិភាគសាស្ត្រនៃសាច់ដុំត្រគាកអាចបង្កើនយ៉ាងខ្លាំងនូវអត្រាជោគជ័យនៃការក្រចក intramedullary សម្រាប់ការបាក់ឆ្អឹង femoral ។ ផ្ទុយទៅវិញ ជម្រើសនៃចំណុចចូលគឺអាស្រ័យលើកត្តាជាច្រើន រួមទាំងការរចនាក្រចក intramedullary កន្លែងបាក់ឆ្អឹង ការរួមបញ្ចូលគ្នានៃការបាក់ឆ្អឹង និងកត្តាអ្នកជំងឺ (ឧទាហរណ៍ polytrauma ការមានផ្ទៃពោះ និងការធាត់)។ ដោយមិនគិតពីកន្លែងចូលដែលត្រូវបានជ្រើសរើស ការទទួលបានចំណុចចូលត្រឹមត្រូវគឺចាំបាច់ដើម្បីរក្សាការកាត់បន្ថយឱ្យបានគ្រប់គ្រាន់កំឡុងពេលបញ្ចូលក្រចកចូលខាងក្នុង ខណៈពេលដែលកាត់បន្ថយហានិភ័យនៃផលវិបាក។
កាយវិភាគសាស្ត្រ Femoral
1. ការផ្គត់ផ្គង់ឈាមទៅក្បាល femoral
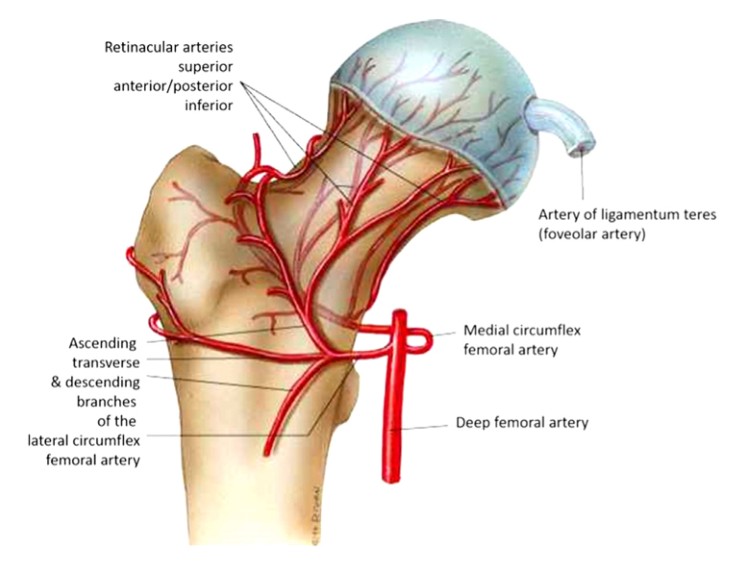
ក្បាល femoral ទទួលបានការផ្គត់ផ្គង់សរសៃឈាមពីសរសៃឈាមធំ ៗ ចំនួន 3 ។ សរសៃឈាម femoral rotator ពេលក្រោយ (មានសាខា 3-4) សរសៃឈាម obturator ដែលផ្គត់ផ្គង់សរសៃចងមូល និងសរសៃឈាម femoral rotator medial (Fig ។ 1) ដែលផ្តល់ឱ្យនូវសរសៃឈាមឡើងលើដែល anastomoses ជាមួយនឹងសរសៃឈាម femoral rotator ពេលក្រោយ និងផ្គត់ផ្គង់តំបន់ធំជាង។
2.កាយវិភាគសាស្ត្រនៃសាច់ដុំត្រគាក
នៅពេលអនុវត្តការដាក់ក្រចក intramedullary នៃ femur ការយល់ដឹងដ៏ល្អនៃសាច់ដុំនៅក្នុងតំបន់ជុំវិញ rotor គឺចាំបាច់ដើម្បីការពារការរងរបួសដែលមិនចាំបាច់។ សាច់ដុំ gluteus medius មានប្រភពចេញពី ilium ហើយបញ្ចប់នៅផ្នែកខាងក្រោយនៃ trochanter ធំជាង ខណៈដែលសាច់ដុំ gluteus minimus ក៏មានប្រភពមកពី ilium ហើយឆ្លងកាត់ផ្នែកក្រោយនៃសន្លាក់ត្រគាកទៅបញ្ចប់នៅផ្នែកក្រោយនៃ trochanter ធំជាង (រូបភាព 2 & 3) ។ សាច់ដុំទាំងពីរនេះមានមុខងារជា adductors នៃភ្លៅ និងផ្នែកខាងក្នុងនៃត្រគាក។ ដូច្នេះការខូចខាតសាច់ដុំទាំងនេះក្នុងអំឡុងពេលបញ្ចូលក្រចក femoral intramedullary paracentric នឹងបណ្តាលឱ្យមានភាពទន់ខ្សោយ adductor និង Trendelenburg gait ដែលជះឥទ្ធិពលអវិជ្ជមានដល់ការជាសះស្បើយ និងលទ្ធផលរបស់អ្នកជំងឺ។
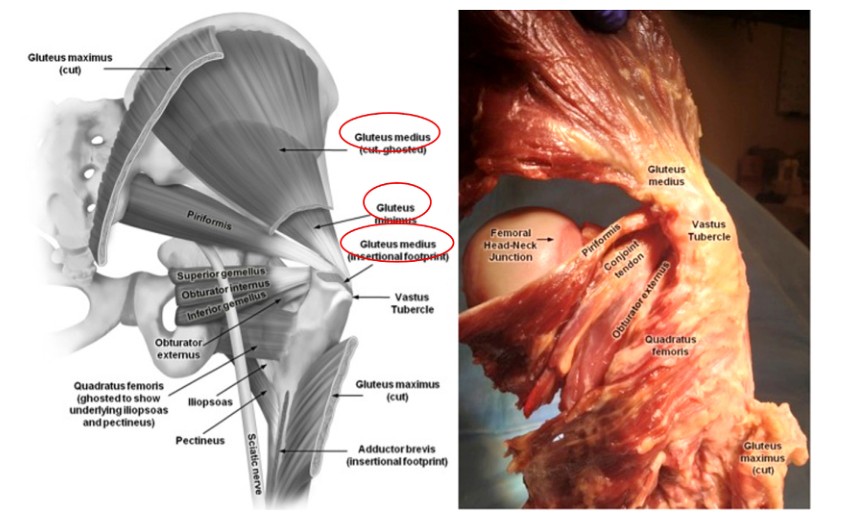
រូប 2. កាយវិភាគសាស្ត្រនៃសាច់ដុំជុំវិញសន្លាក់ត្រគាក
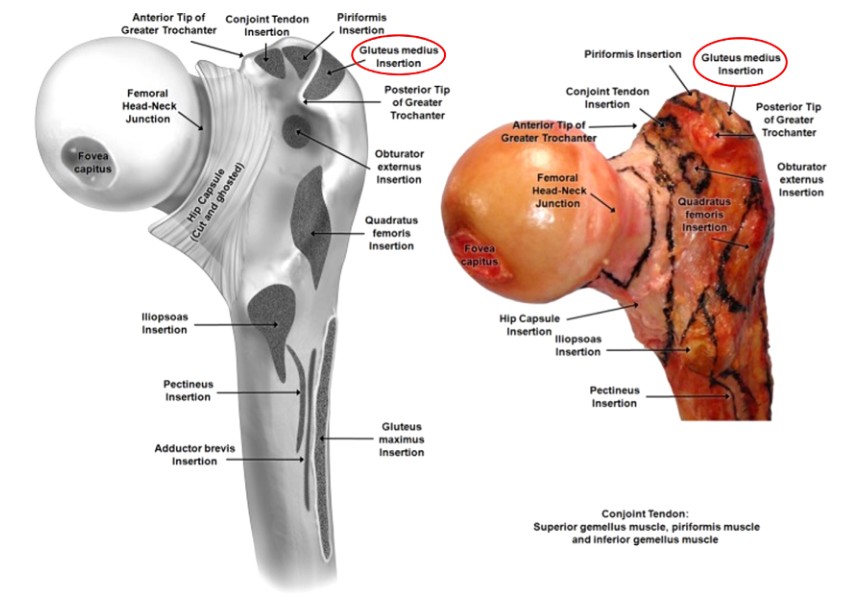
រូបភាពទី 3. តំបន់ភ្ជាប់សាច់ដុំ femoral ជិត
ក្រចកដៃជើងប៉ារ៉ាឡែល Femoral Intramedullary
ការសិក្សាថ្មីៗជាច្រើនបានស្វែងយល់ពីចំណុចចូលល្អបំផុតសម្រាប់ក្រចកដៃប៉ារ៉ាគ្រីន។ ជម្រើសចំណុចចូលក្រចករួមមាន trochanter ធំជាង និង pyriform fossa ដែលនីមួយៗមានសូចនាករផ្ទាល់ខ្លួន និងផលវិបាកដែលពាក់ព័ន្ធ (តារាងទី 1)។
| តារាងទី 1. ចំណុចចាប់ផ្តើម និងហានិភ័យដែលអាចកើតមាននៃប៉ារ៉ាគ្រីន និង ការកាត់ក្រចកដៃនៅខាងក្រោយ |
| វ៉ារ្យ៉ង់ |
ក្រចក intramedullary ស្របគ្នា។ |
retrograde ក្រចក intramedullary |
| រ៉ូទ័រ |
pyriform fossa (កាយវិភាគសាស្ត្រ) |
| យន្តហោះមកុដ |
Vertex នៃ trochanter ធំជាង ហើយចង្អុល mediaally ទៅ medullary cavity |
ប្រសព្វនៃ trochanter ធំជាង
និងក femoral |
មធ្យមនៃ
fossa intercondylar (កាយវិភាគសាស្ត្រ) |
| យន្តហោះ sagittal (គណិតវិទ្យា។ ) |
បន្ទាត់រវាងកណ្តាលនៃ trochanter ធំជាង
និងកណ្តាលនៃបែហោងធ្មែញខួរឆ្អឹងខ្នងនៃ femur នេះ។ |
pyriform fossa (កាយវិភាគសាស្ត្រ) |
PCL 1.2 សង់ទីម៉ែត្រ anterior ទៅ femoral ចំណុចចាប់ផ្តើម,
ចង្អុលទៅបែហោងធ្មែ medullary ។ |
| ការលាតត្រដាង |
ក្រុមអ្នកចាប់ពង្រត់ត្រគាក របួសចំណុចឈប់ |
ការចុះខ្សោយនៃការផ្គត់ផ្គង់ឈាមទៅ
ក្បាល femoral និងសាច់ដុំ rotator ខាងក្រៅត្រគាក |
ការគ្រប់គ្រងមិនត្រឹមត្រូវអាចនាំទៅដល់ PCL |
| PCL: សរសៃចងឆ្អឹងកងក្រោយ |
1. ចំណុចចូលម្ជុល rotor ធំ
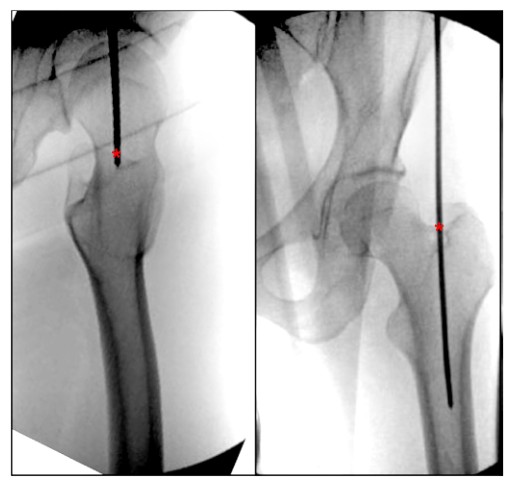
trochanter ធំជាងត្រូវបានពិពណ៌នាថាជាប្រហោងឆ្អឹង trapezoidal ខាងក្រៅបំផុតដែលមានទីតាំងនៅផ្នែកក្រោយនៃក femoral ផ្ទៃដែលផ្តល់នូវការភ្ជាប់ទៅនឹងសាច់ដុំ gluteus medius និង anterior gluteus minimus (រូបភាព 2 និង 3) ។ ទោះបីជានេះជាសញ្ញាសម្គាល់ឆ្អឹងតូចក៏ដោយ ការធ្វើមូលដ្ឋានីយកម្មចំណុចចាប់ផ្តើមត្រឹមត្រូវនៅពេលអនុវត្ត IMN femoral អាចជាភាពខុសគ្នារវាងការទទួលបានលទ្ធផលដែលពេញចិត្ត ឬមិនល្អនៅពេលដោះស្រាយជាមួយនឹងការបាក់ឆ្អឹងដើម femoral ។
ការពិនិត្យមើលអក្សរសិល្ប៍បច្ចុប្បន្នសម្រាប់ការពិពណ៌នាចំណុចចូល femoral យើងបានរកឃើញការខ្វះខាតនៃចំណុចសម្គាល់កាយវិភាគសាស្ត្រដែលបានពិពណ៌នាយ៉ាងច្បាស់សម្រាប់ rotor femoral IMN entry point.Bharti et al ។ បានពិពណ៌នាចំណុចចូលពីចុង apical នៃ trochanter ធំជាងថាជា medial ឆ្ពោះទៅរកបែហោងធ្មែញ medullary នៅក្នុងទីតាំង orthostatic និងជាចំណុចកណ្តាលនៃ trochanter ធំជាង ស្របជាមួយនឹងចំណុចកណ្តាលនៃបែហោងធ្មែញ medullary ក្នុងទីតាំងក្រោយ (រូបភាពទី 4) និងការពិពណ៌នាជំនួសនៃចំណុចចូល trochanter ធំជាងរវាង trochantery ទិដ្ឋភាពខាងក្នុង។ anterior រវាង anterior មួយភាគបីនិង posterior ពីរភាគបីនៃ rotor.Georgiadis et al ។ បានពិពណ៌នាចំណុចនៃការចូលម្ជុលថាជាផ្នែកខាងក្រោយបំផុតនៃរឹមខាងលើ apical នៃ rotor ។
រូបភាពទី 4. ទិដ្ឋភាពខាងក្នុងនៃឆ្អឹងត្រគាក និងផ្នែកខាងក្នុងនៃឆ្អឹងត្រគាកបង្ហាញពីចំណុចចូលដ៏ល្អសម្រាប់ការដាក់ក្រចក femoral paramedian intramedullary នៃ trochanter ធំជាង។ '*' បង្ហាញពីចំណុចចូលក្រចកខាងក្នុង។
ការសិក្សាថ្មីៗនៅក្នុងអក្សរសិល្ប៍បានបង្ហាញថា កំពូលនៃ trochanter ធំជាងគឺជាចំណុចចាប់ផ្តើមដ៏ល្អសម្រាប់ការទទួលបានបន្ទាត់នៃកម្លាំងដ៏ល្អប្រសើរ ហើយការតម្រឹមមិនល្អដោយសារតែការខូចទ្រង់ទ្រាយបញ្ច្រាសជារឿយៗកើតឡើងនៅពេលដែលចំនុចចូលត្រូវបានផ្លាស់ប្តូរលើសពី 2 មីលីម៉ែត្រនៅពេលក្រោយទៅ trochanter ធំជាង។ ការសិក្សានេះក៏បានគូសបញ្ជាក់ផងដែរថា ចំណុចចូលក្រោយបន្ថែមទៀតនាំទៅរកការផ្លាស់ទីលំនៅទៅមុខឆ្ងាយ ចំណែកចំណុចចូលកម្រិតមធ្យមអាចបណ្តាលឱ្យប្លុកបាក់ឆ្អឹងផ្នែកខាងចុងត្រូវបានផ្លាស់ទីលំនៅក្រោយ។ ផ្ទុយទៅវិញ ការសិក្សាមួយផ្សេងទៀតបានបង្ហាញថា នៅក្នុងការបាក់ឆ្អឹងភ្លៅ intertrochanteric ឧប្បត្តិហេតុនៃការប៉ះទង្គិចនៃក្រចក intramedullary គឺខ្ពស់ជាងយ៉ាងខ្លាំងជាមួយនឹងចំណុចខ្ទាស់ដែលនៅជាប់នឹងផ្នែកខាងមុនជាងចំណុចខ្ទាស់ដែលនៅជិតផ្នែកកណ្តាល និងក្រោយ។
ចំណុចខ្ទាស់ trochanteric apex ធំជាងនេះ ត្រូវបានគេប្រើជាទូទៅចំពោះអ្នកជំងឺធាត់ ហើយនីតិវិធីនេះមិនសូវទាមទារតាមលក្ខណៈបច្ចេកទេស ដោយផ្តល់ពេលវេលាប្រតិបត្តិការតិច និងហានិភ័យនៃផលវិបាកតិចជាងចំណុច pinning pyriform fossa ។
ផលវិបាក៖ ភាពស្មុគស្មាញក្នុងការវះកាត់ និងក្រោយការវះកាត់នៃការក្រចកដៃស្បូនជាមួយនឹងចំណុចវិធីសាស្រ្ត trochanteric កាន់តែខ្លាំងត្រូវបានពិភាក្សានៅក្នុងការបោះពុម្ពផ្សាយជាច្រើន។ មួយក្នុងចំណោមទាំងនេះ ជាធម្មតាទាក់ទងទៅនឹងបច្ចេកទេសក្រចក គឺការបាក់ឆ្អឹងដែលបណ្ដាលមកពីវេជ្ជសាស្ត្រ។ នៅក្នុងការបាក់ឆ្អឹង femoral intertrochanteric ចំណុចចូលដែលមានទីតាំងនៅចំហៀង និងផ្នែកខាងមុខទៅនឹង trochanter ធំជាង ទំនងជាបណ្តាលឱ្យមានការបាក់ឆ្អឹងផ្នែកកណ្តាលជាងចំណុចចូលដែលនៅជិតផ្នែក medial ។
ផលវិបាកដែលពាក់ព័ន្ធមួយទៀតគឺដោយសារតែការរងរបួសជាលិកាទន់ ជាពិសេសទៅសាខានៃសរសៃឈាម femoral rotator medial និងសាច់ដុំ adductor ប៉ុន្តែការរងរបួសទាំងនេះគឺមិនសូវកើតមានទេបើធៀបនឹងក្រចកជើងចូល pyriform fossa ។ លើសពីនេះទៀតឧប្បត្តិហេតុនៃ necrosis ischemic នៃក្បាល femoral ជាមួយ apex នៃ trochanter ធំជាងដែលជាចំណុចចូលត្រូវបានគេគិតថាទាបជាងយ៉ាងខ្លាំងជាមួយនឹងការសិក្សាបានរាយការណ៍ថាវាទាប 0.3% ។
ដោយគិតពីពេលវេលា intraoperative និងការប៉ះពាល់ fluoroscopic ពេលវេលាប្រតិបត្តិការជាមធ្យមគឺ 90.7 នាទីសម្រាប់ចំណុចចូល trochanteric ធំជាងធៀបនឹង 112.7 នាទីសម្រាប់ក្រុមចំណុចចូល fossa ដែលមានរាងដូចផ្លែ pear ចំណែកឯពេលវេលា fluoroscopic គឺ 5.88 វិនាទីសម្រាប់ចំណុចចូល trochanteric ធំជាងធៀបនឹងក្រុមចំណុចចូលរាង trochanteric 08 វិនាទីសម្រាប់ក្រុម 10 វិនាទី។ ជាមួយនឹងចំណុចចូល fossa រាង pear ។
ការព្យាករណ៍របស់អ្នកជំងឺក៏ជាកត្តាសំខាន់មួយផងដែរនៅពេលសម្រេចចិត្តលើចំណុចចូលក្រចក intramedullary ព្រោះការស្តារមុខងារឡើងវិញនៅដំណាក់កាលដំបូង (តាមការវាយតម្លៃដោយការធ្វើតេស្តកៅអីអង្គុយ និងការធ្វើតេស្តលើកពេលកំណត់) គឺមានភាពល្អប្រសើរយ៉ាងខ្លាំងចំពោះអ្នកជំងឺនៅអាយុ 6 ខែក្រោយការវះកាត់សម្រាប់ចំណុចចូល trochanteric ធំជាងបើប្រៀបធៀបជាមួយចំណុចចូល pyriform fossa 1 ខែគឺមិនសំខាន់ទេ។ ទោះបីជាចំណុចចូលប្រើ trochanteric ធំជាងនេះជាធម្មតាត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការច្រូតជាលិកាទន់តិចជាងដោយសារតែទីតាំងរបស់វាក៏ដោយ ក៏វានៅតែអាចនាំអោយមានរបួសដល់ក្រុមសាច់ដុំ abductor ដូចដែលបានបង្ហាញដោយ Ergiş et al ។ ពួកគេបានរកឃើញថាតុល្យភាពថាមវន្ត និងភាពរឹងមាំនៃត្រគាកត្រូវបានថយចុះចំពោះអ្នកជំងឺដែលមានច្រកចូល trochanteric ធំជាងបើប្រៀបធៀបទៅនឹងការគ្រប់គ្រងដែលមានសុខភាពល្អ។ លើសពីនេះ ការសិក្សារបស់ពួកគេបានរាយការណ៍ពីការថយចុះយ៉ាងខ្លាំងនៃកម្លាំងរបស់ឧបករណ៍ចាប់ពង្រត់ត្រគាក flexors និង rotators ខាងក្នុង/ខាងក្រៅ បើប្រៀបធៀបទៅនឹងផ្នែកដែលមិនដំណើរការ។
2. ចំណុចចូល Pearly fossa
fossa នៃសាច់ដុំ pyriformis គឺជាសញ្ញាសម្គាល់កាយវិភាគសាស្ត្រដ៏សំខាន់មួយដែលត្រូវបានគេកំណត់ថាជាចំណុចចូលមួយនៃ paracentesis femoral intramedullary nail. នៅក្នុងការសិក្សាស្វ័យភាពរបស់ពួកគេ Lakhwani et al ។ បានកត់សម្គាល់ថា fossa នៃសាច់ដុំ pyriformis មិនមែនជារាង 'pear' និងការភ្ជាប់សាច់ដុំ pyriformis ទេ។ សាច់ដុំភ្ជាប់ទៅនឹងតំបន់តូចមួយនៅចុងនៃ trochanter ធំជាង ចំណែក pyriform fossa គឺជាការធ្លាក់ទឹកចិត្តនៅផ្នែកកណ្តាលនៃ trochanter ធំជាង និងជាការភ្ជាប់នៃសាច់ដុំ extensor carpi radialis brevis ។ អ្នកនិពន្ធបានសន្និដ្ឋានថាសាច់ដុំ pyriform និង pyriform fossa គឺជាអង្គភាពពីរផ្សេងគ្នា ហើយដែលហៅថា pyriform fossa គួរតែត្រូវបានគេហៅថា 'rotor' ឬ 'occlusal' fossa សម្រាប់ភាពច្បាស់លាស់និងភាពត្រឹមត្រូវនៃកាយវិភាគសាស្ត្រ។ ពួកគេបានស្នើថាបន្ទាប់ពីសិក្សា cis-femoral ពួកគេបានស្នើថាពាក្យដើម 'rotor fossa' ត្រូវបានណែនាំឡើងវិញនៅក្នុងអក្សរសិល្ប៍ជំនួសឱ្យ 'pyriform fossa' បន្ទាប់ពីសិក្សាពាក្យបច្ចេកទេសនៃចំណុចចូល parafemoral ។ ទោះបីជាចំណុចនៃការសិក្សាទាំងពីរនេះត្រូវបានគេយកចិត្តទុកដាក់ខ្ពស់ក៏ដោយ ដើម្បីភាពងាយស្រួលនៃការពិពណ៌នា និងដើម្បីការពារការភាន់ច្រឡំជាមួយនឹងចំណុចចូល trochanteric កាន់តែច្រើន យើងនឹងនៅតែសំដៅទៅលើចំណុចចូលនេះជាចំណុចចូល pyriform fossa ។
ការសិក្សាជាច្រើននៅក្នុងអក្សរសិល្ប៍បច្ចុប្បន្នពណ៌នាយ៉ាងត្រឹមត្រូវអំពីចំណុចចូលពិតប្រាកដនៃ fossa pearly សម្រាប់ intramedullary femoral nails.Georgiadis et al ។ ពិពណ៌នាអំពីចំណុចចូលនៃ fossa pearly ជាតំបន់ភ្ជាប់នៃសាច់ដុំ extensor carpi radialis brevis នៅក្នុងការធ្លាក់ទឹកចិត្តនៅមូលដ្ឋាននៃក femoral (រូបភាព 5) ។ អ្នកនិពន្ធក៏បានសង្កត់ធ្ងន់ថា ចំណុចចូលដែលនៅឆ្ងាយពេក ឬចូលខាងក្នុងពេក អាចបង្កើនហានិភ័យនៃការបាក់ឆ្អឹងក femoral ហើយនៅពេលដែលចំណុចចូលគឺថយក្រោយពេក វាអាចមានហានិភ័យខ្ពស់នៃជម្ងឺ ischemic necrosis ដែលខ្ពស់ជាងចំពោះអ្នកជំងឺវ័យជំទង់។
រូបភាពទី 5. ទិដ្ឋភាពផ្នែកខាងមុខនៃផ្នែកខាងក្នុងនៃត្រគាកដែលបង្ហាញពីចំណុចចូលដ៏ល្អសម្រាប់ក្រចកដៃ pyriform fossa retrograde femoral intramedullary ។ សញ្ញា '*' បង្ហាញពីចំណុចចាប់ផ្តើមក្រចកខាងក្នុង។
Harper et al ។ បានបោះពុម្ភការសិក្សាលើ 14 ក្រុមនៃ femurs cadaveric របស់មនុស្សក្នុងឆ្នាំ 1987 ដែលក្នុងនោះពួកគេបានវាយតម្លៃទីតាំងនៃម្ជុលមគ្គុទ្ទេសក៍ intramedullary និងចំណុចចេញនៃក្រចក intramedullary ណែនាំពីចម្ងាយនិងជិតនៅក្នុងម៉ូដ retrograde ពីស្នាមរន្ធ intercondylar នៃ femur ។ ពួកគេបានសន្និដ្ឋានថាចំណុចចូលនៃក្រចក pyriformis paramedian intramedullary មានទីតាំងនៅប្រសព្វនៃ trochanter ធំជាងជាមួយនឹងក femoral, ផ្នែកខាងមុខបន្តិចទៅនឹង pyriformis occulta. កន្លែងបញ្ចូលត្រូវបានបញ្ជាក់ឡើងវិញដោយ Gausepohl et al ។ នៅក្នុងការសិក្សា cadaveric មួយផ្សេងទៀត ពួកគេបានធ្វើមូលដ្ឋានីយកម្មនូវចំណុចចូលដ៏ល្អសម្រាប់ក្រចក femoral intramedullary នៅតាមបណ្តោយគែម medial នៃ trochanter ធំជាងដែលលាតសន្ធឹងលើសរសៃពួរ pyriformis ។ លើសពីនេះទៀតនៅក្នុងការសិក្សា cadaveric ដោយ Labronici et al ។ fossa នៃសាច់ដុំ pyriformis ត្រូវបានពិពណ៌នាថាជាតំបន់ luminal រាង pear ដែលស្របគ្នាជាមួយនឹងអ័ក្សកណ្តាលនៃបែហោងធ្មែញ femoral intramedullary នៅក្នុងយន្តហោះ coronal ។
ចំណុចចូលប្រើ pyriform fossa មានគុណវិបត្តិជាក់លាក់មួយចំនួន ព្រោះវាមានលក្ខណៈបច្ចេកទេសពិបាកជាងបើប្រៀបធៀបទៅនឹងចំណុចចូលប្រើ trochanter ធំជាង ជាពិសេសចំពោះអ្នកជំងឺធាត់។ លើសពីនេះ កន្លែងចូលល្អបំផុតសម្រាប់ចំណុចចូលម្ជុល fossa រាង pear គឺជាតំបន់តូចចង្អៀត ដែលធ្វើឱ្យវាកាន់តែពិបាកក្នុងការធ្វើមូលដ្ឋានីយកម្ម។ ជាឧទាហរណ៍ ចំណុចចាប់ផ្តើមហួសប្រមាណនៅលើកញ្ចឹងក femoral នឹងបណ្តាលឱ្យមានភាពតានតឹងហួសប្រមាណ និងបង្កើនហានិភ័យនៃការផ្ទុះ cortical ផ្នែកខាងមុខ ជាពិសេសប្រសិនបើចំណុចចាប់ផ្តើមមានច្រើនជាង 6 មីលីម៉ែត្រនៅខាងមុខ fossa ។ លើសពីនេះ ភាពផ្ទុយគ្នានៃរូបវិទ្យាអាចបង្អាក់កន្លែងបញ្ចូលត្រឹមត្រូវ ជាពិសេសប្រសិនបើ rotator ខាងក្រៅខ្លីមានសំពីងសំពោង ឬ rotor លេចចេញ ដែលនាំទៅដល់កន្លែងចូលដែលមានលក្ខណៈមធ្យមពេក និងហានិភ័យនៃការបាក់ឆ្អឹងក។
ភាពស្មុគស្មាញ៖ ដោយការប្រៀបធៀបកន្លែងចូល trochanteric ធំជាង 38 ជាមួយនឹងកន្លែងចូល 53 pearly fossa សម្រាប់ក្រចកដៃ femoral, Ricci et al បានរកឃើញថាក្រុម pearly fossa មានពេលវេលាប្រតិបត្តិការយូរជាង 30% និងពេលវេលា fluoroscopy យូរជាង 73% ។ ការរកឃើញទាំងនេះត្រូវបានបញ្ជាក់ដោយ Bhatti et al ។ នៅពេលប្រៀបធៀបចំណុចចូល 2 ម្ជុល។
ទាក់ទងនឹងរបួសជាលិការទន់ មានហានិភ័យខ្ពស់នៃការរងរបួសជាលិកាទន់នៅច្រកចូល pyriformis បើធៀបនឹងសរសៃប្រសាទ interosseous នៅចំណុចចូលម្ជុល trochanteric ធំជាង។ Dora et al ។ បានវាយតម្លៃ 16 cadaveric femurs មនុស្សពេញវ័យសម្រាប់ការរងរបួសជាលិកាទន់ទៅសាច់ដុំ pyriformis និងម្ជុលធាតុចូល rotor ។ ពួកគេបានរកឃើញថា ទោះបីជា pyriformis fossa មានលក្ខណៈធរណីមាត្រល្អប្រសើរក៏ដោយ វាបានបណ្តាលឱ្យខូចខាតយ៉ាងសំខាន់បន្ថែមទៀតចំពោះការផ្គត់ផ្គង់សរសៃឈាមទៅកាន់ក្បាល femoral និងសាច់ដុំ និងសរសៃពួរជុំវិញ។ ការរកឃើញទាំងនេះត្រូវបានបញ្ជាក់ឡើងវិញដោយការសិក្សា cadaveric ដោយ Ansari Moin et al ។ WHO ក៏បានប្រៀបធៀបចំណុចចូលពីរផងដែរ។ ពួកគេបានកត់សម្គាល់ថាការជួសជុលក្រចកខាងក្នុងដែលចាប់ផ្តើមពីសាច់ដុំ pyriformis ទំនងជាធ្វើឱ្យខូចខាតដល់ឆ្អឹងត្រគាក និងឧបករណ៍បង្វិលខាងក្រៅ។ លើសពីនេះទៀតការខូចខាតដល់សរសៃឈាម femoral rotator medial ត្រូវបានរកឃើញនៅគ្រប់ករណីទាំងអស់ (តារាងទី 2) ។
| តារាងទី 2. សេចក្តីសង្ខេបនៃការរងរបួសជាលិការទន់ៗនៅចំណុចបញ្ចូលម្ជុលផ្សេងៗគ្នា |
| វ៉ារ្យ៉ង់ |
ចំណុចចូល Pyriform fossa (n=5) |
ចំណុចចំណី rotor ធំ (n=5) |
| ជាលិកាទន់ |
|
|
| សាច់ដុំ gluteus medius (កាយវិភាគសាស្ត្រ) |
5 |
1 |
| សរសៃពួរសាច់ដុំ gluteus medius |
0 |
4 |
| របួសសរសៃពួរ |
|
|
| gluteus minimus (កាយវិភាគសាស្ត្រ) |
3 |
0 |
សាច់ដុំ pyriformis
(នៅលើកំពូលនៃឆ្អឹងខ្នង) |
3 |
3 |
| កាយវិភាគសាស្ត្រ (Obturator Internus) |
1 |
0 |
| សាច់ដុំ latissimus dorsi (កាយវិភាគសាស្ត្រ) |
3 |
0 |
| សរសៃឈាមនិងកន្សោមរួមគ្នា |
|
|
| សាខាជ្រៅរបស់ MFCA |
4 |
0 |
| MFCA សាខារាក់ |
4 |
0 |
articular capsule
(នៃសន្លាក់ដូចជាជង្គង់ក្នុងកាយវិភាគសាស្ត្រ) |
1 |
0 |
| MFCA: medial circumflex សរសៃឈាម femoral ។ |
ថ្មីៗនេះ Bharti et al ។ បានសិក្សាពីហានិភ័យនៃផលវិបាកនៃការកាត់ក្រចក femoral intramedullary នៅចំណុចចូល trochanteric ធំជាង និងចំណុចចូល pearly fossa ហើយបានរកឃើញហានិភ័យនៃផលវិបាកដូចជា អត្រាព្យាបាលការបាក់ឆ្អឹង ហើយបានសង្ខេបវាដូចខាងក្រោម (តារាងទី 3)។
| តារាងទី 3. ចំណុចចូល Pyriform fossa និងចំណុចចូល trochanter ធំជាង ខួរឆ្អឹង femoral |
| ភាពស្មុគស្មាញ |
ម្ជុល Piriformis sinus |
ចំណុចបញ្ចូល trochanter ធំជាង |
| ឆ្លង |
6.7 |
3.3 |
| ជំងឺវង្វេង |
20 |
13.3 |
| ការព្យាបាលយឺត |
20 |
13.3 |
| ចលនាត្រគាកមានកំណត់ |
20 |
33.3 |
| ចលនាជង្គង់មានកំណត់ |
6.7 |
6.7 |
| ភាពខុសគ្នានៃប្រវែងអវយវៈ |
13.3 |
20 |
មួកកន្ទុយលាតសន្ធឹង
ពីលើ Cortex ឆ្អឹង |
13.3 |
20 |
| ការបាក់ឆ្អឹងក femoral intraoperative |
10 |
0 |
| ការបាក់ឆ្អឹង trochanter ធំជាង |
0 |
3.4 |
| necrosis ក្បាល Femoral |
6.7 |
0 |
Retrograde femoral intramedullary nailing
ការកំណត់ចំណុចចូលដែលសមរម្យសម្រាប់ការដាក់ក្រចកឆ្អឹងជំនីរឆ្អឹងខ្នង femoral intramedullary នឹងជួយឱ្យសម្រេចបាននូវការស្ដារឡើងវិញនូវការតម្រឹមនៃការបាក់ឆ្អឹង ប្រវែង និងការបង្វិលដ៏ល្អប្រសើរ ខណៈពេលដែលកាត់បន្ថយការខូចខាតឆ្អឹងខ្ចីសន្លាក់ សរសៃចងឆ្អឹងកងមុខ (ACL) សរសៃចងឆ្អឹងកងក្រោយខ្នង (ACL) និងរបួសជាលិការទន់ៗ (Table 1)។ ថ្មីៗនេះមានការចាប់អារម្មណ៍កាន់តែខ្លាំងឡើងក្នុងការធ្វើក្រចក femoral intramedullary ឡើងវិញក្នុងគោលបំណងកាត់បន្ថយផលវិបាកដែលទាក់ទងនឹងការក្រចកប៉ារ៉ាក្រូមៀល រួមទាំងការឈឺចាប់ត្រគាក ការ ossification heterotopic ភាពទន់ខ្សោយរបស់ adductor និង pudendal nerve palsy ដែលត្រូវបានចាត់ទុកថាមានការរាតត្បាតតិចតួចបំផុតបើប្រៀបធៀបជាមួយនឹងការកាត់បន្ថយផ្នែកខាងក្នុងនៃការវះកាត់ និងការចាក់សោរផ្នែកខាងក្នុងនៃផ្នែកខាងក្នុង។ មួយភាគបីនៃដើម femoral ។ លើសពីនេះ ភស្តុតាងថ្មីៗបង្ហាញថា នៅពេលដែលក្រចកដៃខាងក្នុងដែលដាក់បញ្ចូលឡើងវិញទាំងនេះមានទំហំសមស្រប ក្រចកដៃចាក់សោជិតប្រហែលជាមិនត្រូវបានទាមទារទេ។ វាមិនមានភាពខុសគ្នាក្នុងអត្រានៃការព្យាបាល ពេលវេលានៃការព្យាបាល ឬលទ្ធផលដែលរាយការណ៍ដោយអ្នកជំងឺរវាង Meccariello et al ។ និង Bisaccia et al ។ ក្នុងការព្យាបាលការបាក់ឆ្អឹងដើម femoral មួយភាគបី ដោយប្រើ locking and nonlocking retrograde intramedullary nails។ ដូច្នេះហើយ ការប្រើក្រចកដៃ femoral retrograde បានក្លាយជាការពេញនិយម និងទទួលយកយ៉ាងទូលំទូលាយ។
ការពិពណ៌នាជាច្រើននៃចំណុចចូលដ៏ល្អប្រសើរសម្រាប់ការធ្វើក្រចកដៃជើង femoral intramedullary retrograde អាចត្រូវបានរកឃើញនៅក្នុងអក្សរសិល្ប៍។ ការសិក្សាភាគច្រើនកំណត់ចំណុចចូលដ៏ល្អសម្រាប់ក្រចក femoral retrograde ជា 1.2 ផ្នែកខាងមុខនៃដើម femoral នៃ ligament cruciate ក្រោយ
សង់ទីម៉ែត្រ (ស្របជាមួយនឹងបែហោងធ្មែញ medullary) និងកណ្តាលនៃ intercondylar fossa (រូបភាពទី 6) ។
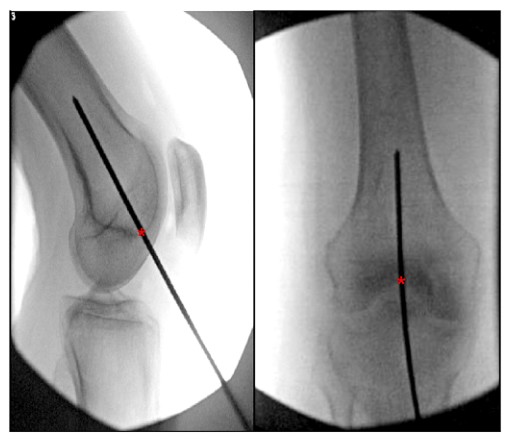
រូបភាពទី 6. ទិដ្ឋភាពខាងក្នុងនៃឆ្អឹងកង និងផ្នែកខាងក្រោយនៃជង្គង់ដែលបង្ហាញពីចំណុចចូលដ៏ល្អសម្រាប់ក្រចកដៃ femoral intramedullary retrograde ។ '*' បង្ហាញពីចំណុចចាប់ផ្តើមក្រចក intramedullary ។
ទោះបីជាមិនមានការចង្អុលបង្ហាញដាច់ខាតសម្រាប់ការធ្វើក្រចក femoral intramedullary retrograde ក៏ដោយ ក៏ការចង្អុលបង្ហាញដែលទាក់ទងគ្នាជាច្រើនត្រូវបានពិពណ៌នា។ ទាំងនេះរួមមានអ្នកជំងឺ polytrauma អ្នកជំងឺធាត់លើសទម្ងន់ អ្នកជំងឺមានផ្ទៃពោះ ការបាក់ឆ្អឹងដើម femoral ទ្វេភាគី ការបាក់ឆ្អឹង ipsilateral femoral stem និង acetabular/pelvic fractures ឬ femoral neck fractures និង ipsilateral femoral stem និងការបាក់ឆ្អឹង tibial ។ សូចនាករទាំងនេះភាគច្រើនទាក់ទងនឹងភាពងាយស្រួលនៃទីតាំងអ្នកជំងឺ និងការការពាររបួសវះកាត់ច្រើនកន្លែងនៅជិតៗគ្នា។
ម៉្យាងវិញទៀត ការទប់ស្កាត់ដាច់ខាតចំពោះការដាក់ក្រចកនៅក្នុងសរសៃពួរ femoral intramedullary រួមមានការស្ទះនៃឆានែល intramedullary retrograde ដោយការផ្សាំដែលបានរក្សាទុក និងការបាក់ឆ្អឹងចំហនៃ femur ផ្នែកខាង។ contraindications ទាក់ទងគឺជាការបាក់ឆ្អឹងដែលមានទីតាំងស្ថិតនៅក្នុងរង្វង់ 5 សង់ទីម៉ែត្រនៃ trochanter តិចជាង, ការលំបាកក្នុងការចូលទៅកាន់ចំណុចចូលល្អបំផុតដោយសារតែការបត់បែនជង្គង់តិចជាង 45 ដឺក្រេ, ការឆ្លងជង្គង់មុនដែលអាចនាំឱ្យមានហានិភ័យនៃការរីករាលដាលទៅដើម femoral, របួសជាលិកាទន់ខ្លាំងធ្ងន់ធ្ងរនៅជុំវិញជង្គង់, និងការបាក់ឆ្អឹងនៃ poleella intra-articular ។
ផលវិបាក៖ ភាពស្មុគស្មាញភាគច្រើននៃការកាត់ក្រចកដៃនៅផ្នែកខាងចុងគឺទាក់ទងទៅនឹងការគ្រប់គ្រងមិនត្រឹមត្រូវ ជាពិសេសការដាក់មិនត្រឹមត្រូវនៃចំណុចចូល។ នៅក្នុងយន្តហោះ sagittal ចំណុចចូលខាងមុខកាន់តែច្រើននឹងបណ្តាលឱ្យមានការបកប្រែការបាក់ឆ្អឹងក្រោយ ការខូចខាតផ្ទៃសន្លាក់ និងអាចមានការប៉ះទង្គិចក្រចកនៅលើ patella នៅពេលដែលជង្គង់ត្រូវបានបត់។ ម្យ៉ាងវិញទៀត ប្រសិនបើចំណុចចូលត្រូវបានដាក់មិនត្រឹមត្រូវក្នុងទិសដៅក្រោយ វាអាចបណ្តាលឱ្យមានហានិភ័យខ្ពស់នៃការរងរបួសដល់ប្រភពដើមនៃសរសៃចងឆ្អឹងកងខ្នង និងការផ្លាស់ទីលំនៅផ្នែកខាងមុខនៃកន្លែងបាក់ឆ្អឹង។
Hutchinson et al ។ បានពិពណ៌នាអំពីផលវិបាកដែលទាក់ទងនឹងចំណុចចូលយន្តហោះ Coronal មិនត្រឹមត្រូវ។ ពួកគេបានរកឃើញថាចំណុចចូលផ្នែកកណ្តាលហួសហេតុពេកបណ្តាលឱ្យមានការខូចទ្រង់ទ្រាយក្រោយការបាក់ឆ្អឹងជាមួយនឹងការបកប្រែការបាក់ឆ្អឹងក្រោយការបាក់ឆ្អឹង ចំណែកឯផ្នែកខាងក្រោយហួសហេតុបណ្តាលឱ្យមានការខូចទ្រង់ទ្រាយ medial និងការបកប្រែ medial ។Sanders et al ។ បានរាយការណ៍ថា ការជ្រើសរើសចំណុចចាប់ផ្តើម medial ដែលមានចម្ងាយ 2 សង់ទីម៉ែត្រ ឬច្រើនជាងនេះចេញពីអ័ក្ស medial បណ្តាលឱ្យមានការបាក់ឆ្អឹង cortical medial ដែលត្រូវបាន malunited ដោយសារតែ posterior isthmic bending moment of the fracture ដែលបណ្តាលឱ្យមានការថយចុះ posterolateral មិនល្អ។
ផលវិបាកផ្សេងទៀតដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការក្រចកជើង femoral retrograde រួមមានការឈឺជង្គង់ ការរឹង ការ ossification ជង្គង់ heterotopic និងការបង្កើតរាងកាយដោយឥតគិតថ្លៃនៃជង្គង់ខាងក្នុង។
សន្និដ្ឋាន
ទោះបីជាបច្ចេកទេសក្រចក intramedullary នីមួយៗមានសូចនាករដែលត្រូវគ្នាក៏ដោយ ជម្រើសនៃបច្ចេកទេសក្រចក intramedullary ដើម្បីប្រើក្នុងការព្យាបាលការបាក់ឆ្អឹងដើម femoral ជាធម្មតាអាស្រ័យលើចំណង់ចំណូលចិត្តរបស់គ្រូពេទ្យវះកាត់។ នៅពេលអនុវត្តការកាត់ក្រចកដៃជើង ការទទួលបានចំណុចចូលត្រឹមត្រូវសម្រាប់ប្រភេទក្រចកដែលប្រើសម្រាប់ជួសជុលគឺទាមទារដើម្បីទទួលបានលទ្ធផលជោគជ័យ។ ចំណេះដឹងអំពីកាយវិភាគសាស្ត្រក្នុងតំបន់ និងការអនុវត្តរូបភាពនឹងជួយឱ្យគ្រូពេទ្យវះកាត់អនុវត្តនីតិវិធីត្រឹមត្រូវតាមលក្ខណៈបច្ចេកទេស ខណៈពេលដែលកាត់បន្ថយហានិភ័យនៃផលវិបាកដែលពាក់ព័ន្ធ។ លើសពីនេះទៀតនៅក្នុងនីតិវិធីក្រចក intramedullary ការថែរក្សាការកាត់បន្ថយគឺជាសមាសធាតុសំខាន់ក្នុងការការពារការខូចទ្រង់ទ្រាយនិង malunion ឬ nonunion នៃការបាក់ឆ្អឹង។
Русский
English
简体中文
繁體中文
العربية
Français
Español
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
සිංහල
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu









