Wstęp
Rozwój leczenia złamań kości udowej datuje się na lata czterdzieste XX wieku, kiedy Kuntscher wprowadził technikę zamkniętego gwoździowania śródszpikowego. Stosowanie gwoździ śródszpikowych (IMN) w złamaniach kości udowej stało się standardem leczenia w ciągu ostatnich kilku dekad, a obecna poprawa gwoździowanie śródszpikowe oraz postęp technik chirurgicznych pozwoliły na znaczny wzrost stosowania gwoździ śródszpikowych kości udowej.
Leczenie zachowawcze złamań trzonu kości udowej stosuje się jedynie u niewielkiej liczby pacjentów z istotnymi przeciwwskazaniami do znieczulenia i operacji, a podstawą leczenia pozostaje unieruchomienie chirurgiczne. Jeśli chodzi o leczenie chirurgiczne tych złamań, dostępnych jest kilka opcji, w tym wbijanie gwoździ śródszpikowych, mocowanie śrubami płytkowymi i stabilizacja zewnętrzna. W porównaniu z innymi opcjami chirurgicznymi, gwoździe śródszpikowe są metodą o najniższym wskaźniku powikłań i najwyższym wskaźniku gojenia złamań, coraz szerzej stosowaną w praktyce klinicznej.
Dobre zrozumienie anatomii bliższego końca kości udowej, dopływu krwi do głowy kości udowej i anatomii mięśni biodrowych może znacznie zwiększyć skuteczność wbijania gwoździ śródszpikowych w przypadku złamań kości udowej. Natomiast wybór punktu wejścia zależy od wielu czynników, w tym konstrukcji gwoździa śródszpikowego, miejsca złamania, rozdrobnienia złamania i czynników pacjenta (np. urazu wielonarządowego, ciąży i otyłości). Niezależnie od wybranego miejsca wejścia, uzyskanie prawidłowego punktu wejścia jest niezbędne do utrzymania odpowiedniej redukcji podczas wszczepiania gwoździa śródszpikowego, a jednocześnie zmniejsza ryzyko powikłań.
Anatomia kości udowej
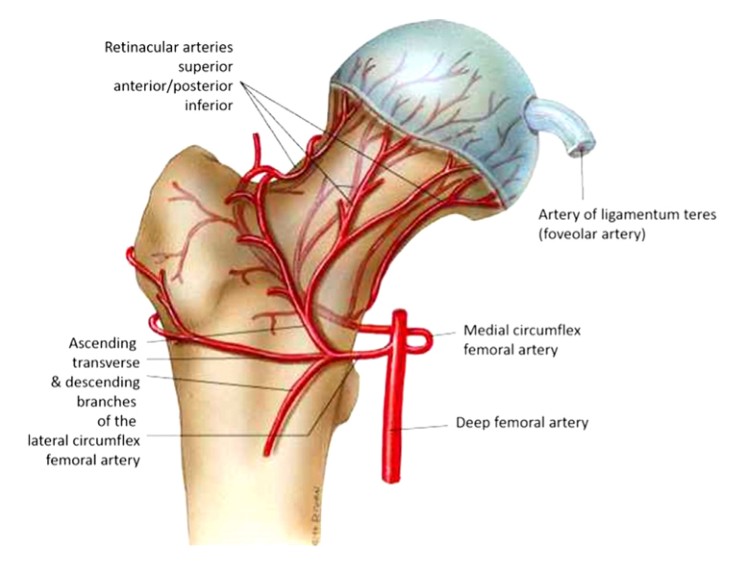
1.Dopływ krwi do głowy kości udowej
Głowa kości udowej zaopatruje się w naczynia z 3 głównych tętnic. Tętnica rotatorowa boczna kości udowej (z 3-4 gałęziami), tętnica zasłonowa zaopatrująca więzadło okrągłe oraz tętnica rotatorowa przyśrodkowa udowa (ryc. 1), która również oddaje naczynie wstępujące ku górze, które zespala się z tętnicą rotatorową boczną uda i zaopatruje obszar krętarza większego.
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point Gwoździe śródszpikowe kości udowej – jak wybrać najlepszy punkt wszczepienia]()
2.Anatomia mięśni bioder
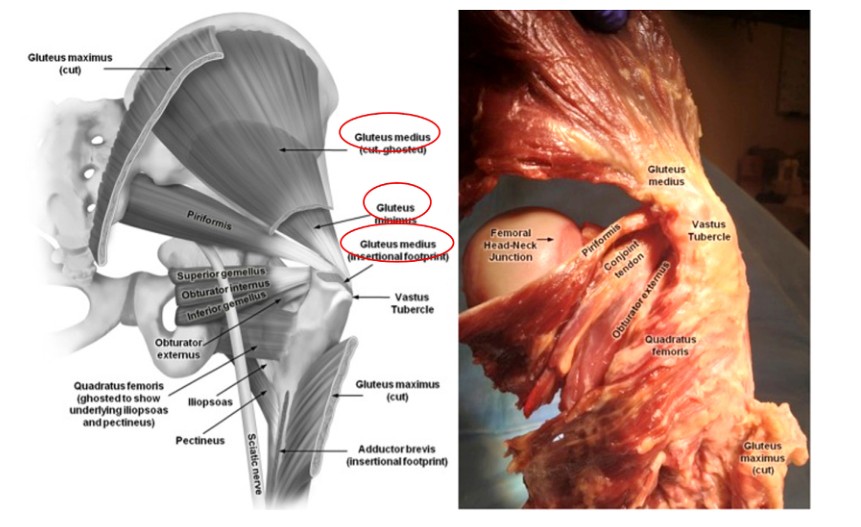
Podczas wykonywania śródszpikowego gwoździowania kości udowej, niezbędna jest dobra znajomość mięśni w okolicy rotora, aby zapobiec niepotrzebnym urazom. Mięsień pośladkowy średni wychodzi z kości biodrowej i kończy się na bocznej stronie krętarza większego, podczas gdy mięsień pośladkowy mały również wychodzi z kości biodrowej i przechodzi przez tylną część stawu biodrowego, kończąc na tylnej części krętarza większego (ryc. 2 i 3). Oba te mięśnie pełnią funkcję przywodzicieli uda i rotatorów wewnętrznych biodra. Dlatego uszkodzenie tych mięśni podczas wprowadzania paracentrycznego gwoździa śródszpikowego kości udowej będzie skutkować osłabieniem mięśnia przywodziciela i chodem Trendelenburga, co ma negatywny wpływ na powrót do zdrowia i wynik leczenia.
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point-1 Gwoździe śródszpikowe kości udowej – jak wybrać najlepszy punkt wszczepienia-1]()
Ryc. 2. Anatomia mięśni wokół stawu biodrowego
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point-2 Gwoździe śródszpikowe kości udowej – jak wybrać najlepszy punkt wszczepienia-2]()
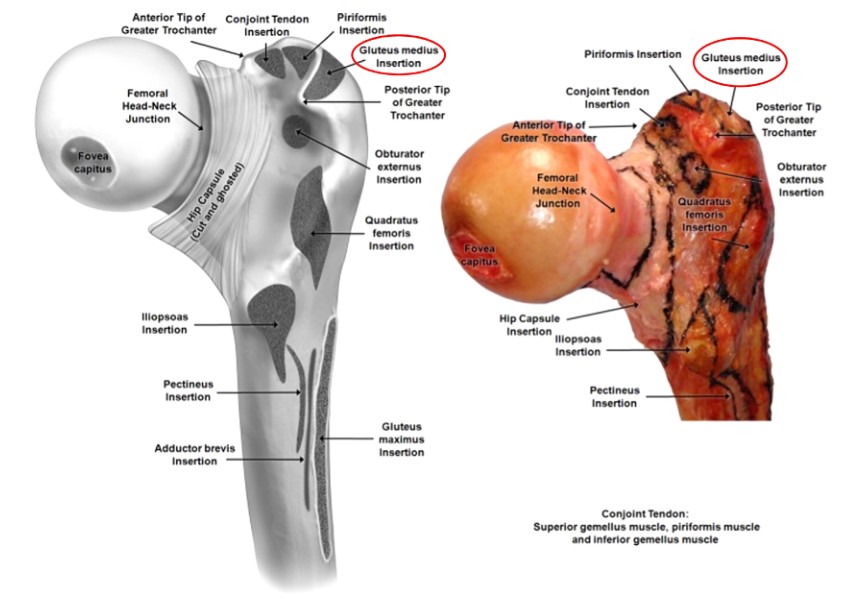
Rycina 3. Bliższy obszar przyczepu mięśnia udowego
Gwóźdź śródszpikowy kości udowej równoległy
W kilku ostatnich badaniach zbadano optymalny punkt wejścia dla parakrynnego gwoździa udowego. Opcje punktów wejścia do paznokci obejmują krętarz większy i dół gruszkowaty, każdy z własnym wskazaniem i związanymi z nim powikłaniami (Tabela 1).
| Tabela 1. Punkty początkowe i potencjalne ryzyko wszczepienia parakrynnego i wstecznego gwoździa kości udowej |
| wariant |
równoległy gwóźdź śródszpikowy |
gwóźdź śródszpikowy wsteczny |
| wirnik |
dół gruszkowaty (anatomia) |
| płaszczyzna korony |
Wierzchołek krętarza większego i skierowany przyśrodkowo do jamy szpikowej |
połączenie krętarza większego
z szyjką kości udowej |
środkowa
dołu międzykłykciowego (anatomia) |
| płaszczyzna strzałkowa (matematyczna) |
Linia pomiędzy środkiem krętarza większego
a środkiem jamy szpikowej kości udowej |
dół gruszkowaty (anatomia) |
PCL 1,2 cm przed punktem początkowym kości udowej,
wskazując w stronę jamy szpikowej. |
| ekspozycje |
Uraz punktu zatrzymania grupy odwodzicieli biodra |
Upośledzenie dopływu krwi do
głowy kości udowej i mięśnia rotatora zewnętrznego biodra |
Niewłaściwa obsługa może prowadzić do PCL |
| PCL: więzadło krzyżowe tylne |
1.Duży punkt wejścia igły rotora
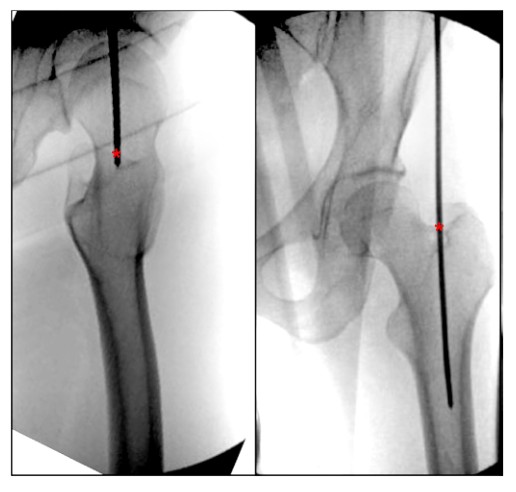
Krętrzarz większy opisano jako najbardziej wysunięty na zewnątrz trapezoidalny guzek kostny, zlokalizowany na bocznej powierzchni szyjki kości udowej, którego powierzchnia zapewnia przyczep do mięśnia pośladkowego bocznego średniego i mięśnia pośladkowego przedniego małego (ryc. 2 i 3). Chociaż jest to niewielki punkt orientacyjny w kości, zlokalizowanie prawidłowego punktu początkowego podczas wykonywania IMN kości udowej może zadecydować o uzyskaniu zadowalającego lub słabego wyniku w przypadku złamania trzpienia kości udowej.
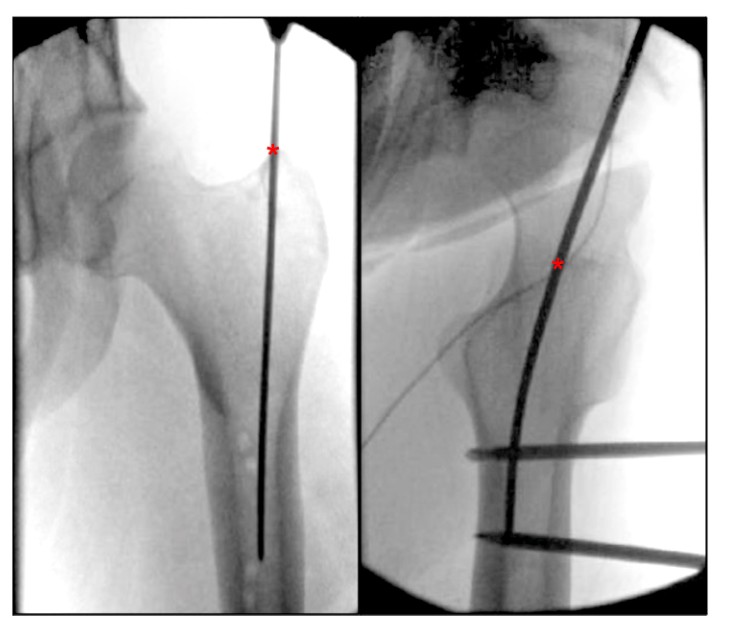
Przeglądając aktualną literaturę dotyczącą opisów punktów wejścia do kości udowej, znaleźliśmy brak jasno opisanego anatomicznego punktu orientacyjnego dla punktu wejścia IMN rotatora kości udowej. Bharti i wsp. opisali punkt wejścia od wierzchołka krętarza większego jako położony przyśrodkowo w kierunku jamy szpikowej w pozycji ortostatycznej i jako środek krętarza większego na linii ze środkiem jamy szpikowej kości udowej w pozycji bocznej (ryc. 4), natomiast alternatywny opis punktu wejścia krętarza większego w bocznym widoku biodra znajduje się w rotorze pomiędzy przednią częścią, pomiędzy przednią jedną trzecią a tylnymi dwiema trzecimi kości udowej rotor.Georgiadis i in. opisali punkt wejścia igły jako najbardziej tylną stronę wierzchołkowego górnego brzegu wirnika.
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point-3 Gwoździe śródszpikowe kości udowej – jak wybrać najlepszy punkt wszczepienia-3]()
Rycina 4. Śródoperacyjny ortostatyczny i boczny widok stawu biodrowego przedstawia idealny punkt wejścia do śródszpikowego gwoździa krętarza większego kości udowej. „*” oznacza punkt wejścia gwoździa śródszpikowego.
Ostatnie badania literaturowe wykazały, że wierzchołek krętarza większego jest idealnym punktem wyjścia do uzyskania optymalnej linii siły oraz że nieprawidłowe ustawienie spowodowane deformacją inwersyjną często występuje, gdy punkt wejścia jest przesunięty o więcej niż 2 mm w bok w stosunku do krętarza większego. W badaniu tym podkreślono również, że punkt wejścia położony bardziej do tyłu prowadzi do przemieszczenia dystalnego do przodu, podczas gdy punkt wejścia pośredniego może powodować przemieszczenie bloku złamania dalszego do tyłu. Natomiast inne badanie wykazało, że w przypadku złamań międzykrętarzowych kości udowej częstość występowania urazu gwoździa śródszpikowego była znacznie większa w przypadku punktu unieruchomienia znajdującego się bocznie w stosunku do strony przedniej niż w przypadku punktu unieruchomienia znajdującego się bliżej strony przyśrodkowej i tylnej.
U pacjentów otyłych powszechnie stosuje się punkt unieruchomienia wierzchołka krętarza większego, a procedura ta jest mniej wymagająca technicznie, zapewnia krótszy czas operacji i mniejsze ryzyko powikłań niż punkt unieruchomienia dołu gruszkowatego.
POwikłania: W kilku publikacjach omówiono powikłania śródoperacyjne i pooperacyjne gwoździa śródszpikowego kości udowej z punktem dostępu krętarzowego większego. Jednym z nich, zwykle związanym z techniką wbijania gwoździ, są złamania spowodowane medycznie. W przypadku złamań międzykrętarzowych kości udowej prawdopodobieństwo złamania przyśrodkowego jest większe w przypadku punktu wejścia zlokalizowanego z boku i do przodu od krętarza większego niż w przypadku punktu wejścia znajdującego się bliżej strony przyśrodkowej.
Innym istotnym powikłaniem są urazy tkanek miękkich, szczególnie gałęzi tętnicy udowej rotatorowej przyśrodkowej i mięśni przywodzicieli, ale urazy te są rzadsze w porównaniu z gwoździem wejściowym gruszkowatego dołu. Ponadto uważa się, że częstość występowania martwicy niedokrwiennej głowy kości udowej w punkcie wejścia w postaci wierzchołka krętarza większego jest znacznie mniejsza – badania podają, że wynosi ona zaledwie 0,3%.
Biorąc pod uwagę czas śródoperacyjny i ekspozycję fluoroskopową, średni czas operacji wyniósł 90,7 minuty dla punktu wejścia przez krętarz większy w porównaniu z 112,7 minuty dla grupy punktu wejścia w kształcie gruszki, podczas gdy czas fluoroskopowy wyniósł 5,88 sekundy dla grupy punktu wejścia przez krętarz większy i 10,08 sekundy dla grupy punktu wejścia w kształcie gruszki w porównaniu z punktem wejścia w dół w kształcie gruszki.
Rokowanie pacjenta było również ważnym czynnikiem przy podejmowaniu decyzji o punkcie wejścia gwoździa śródszpikowego, ponieważ wczesna powrót do zdrowia funkcjonalnego (oceniana za pomocą testu siedziska krzesła i testu uniesienia w czasie) była istotnie lepsza u pacjentów 6 miesięcy po operacji w przypadku punktu wejścia krętarza większego w porównaniu z gwoździem w punkcie wejścia gruszkowatego dołu, ale różnica ta nie była istotna po 12 miesiącach po operacji. Chociaż punkt dostępu krętarzowego większego wiąże się zwykle z mniejszym odrywaniem tkanek miękkich ze względu na jego lokalizację, może jednak prowadzić do uszkodzenia grupy mięśni odwodzicieli, jak wykazali Ergiş i wsp. Odkryli, że równowaga dynamiczna i siła odwodziciela stawu biodrowego były zmniejszone u pacjentów z kołkiem wejściowym krętarza większego w porównaniu ze zdrową grupą kontrolną. Ponadto w ich badaniu wykazano znaczny spadek siły odwodzicieli, zginaczy i rotatorów wewnętrznych/zewnętrznych stawu biodrowego w porównaniu ze stroną nieoperowaną.
2. Punkt wejścia do dołu perłowego
Dół mięśnia gruszkowatego jest ważnym punktem anatomicznym zidentyfikowanym jako jeden z punktów wejścia gwoździa śródszpikowego kości udowej z paracentezą. W badaniu zwłok zwłok Lakhwani i wsp. zauważył, że dół mięśnia gruszkowatego nie miał kształtu gruszki ani przyczepu mięśnia gruszkowatego. Mięsień przyczepia się do niewielkiego obszaru na końcu krętarza większego, podczas gdy dół gruszkowaty stanowi zagłębienie po przyśrodkowej stronie krętarza większego i jest przyczepem mięśnia prostownika promieniowego krótkiego nadgarstka. Autorzy doszli do wniosku, że mięsień gruszkowaty i dół gruszkowaty to dwie różne jednostki i że tak zwany dół gruszkowaty powinien być określany jako „wirnik” lub „dół zgryzowy” dla przejrzystości i poprawności anatomicznej. Zasugerowali, aby po przestudiowaniu obszaru cis-udowego zasugerowali ponowne wprowadzenie do literatury pierwotnego terminu „fossa rotora” zamiast „fossa gruszkowatego” po przestudiowaniu terminologii dotyczącej punktu wejścia przy udach. Chociaż punkty tych dwóch badań są wysoko cenione, dla ułatwienia opisu i uniknięcia pomyłek z punktem wejścia krętarza większego, nadal będziemy nazywać ten punkt wejścia punktem wejścia w dół gruszkowaty.
Kilka badań opublikowanych w aktualnej literaturze dokładnie opisuje dokładny punkt wejścia do dołu perłowego w przypadku gwoździ śródszpikowych kości udowej.Georgiadis i in. opisują punkt wejścia w dół perłowy jako obszar przyczepu mięśnia prostownika promieniowego krótkiego nadgarstka w zagłębieniu u podstawy szyjki kości udowej (ryc. 5). Autorzy podkreślili również, że punkt wejścia znajdujący się zbyt daleko do przodu lub zbyt głęboko do wewnątrz może zwiększać ryzyko złamania szyjki kości udowej, a gdy punkt wejścia znajduje się zbyt daleko do tyłu, może wystąpić wysokie ryzyko martwicy niedokrwiennej, które jest większe u młodzieży.
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point-4 Gwoździe śródszpikowe kości udowej – jak wybrać najlepszy punkt wszczepienia-4]()
Rycina 5. Śródoperacyjny widok czołowo-boczny biodra przedstawiający idealny punkt wejścia dla gwoździa śródszpikowego kości udowej wstecznej gruszkowatej. Znak „*” oznacza punkt początkowy gwoździa śródszpikowego.
Harper i in. opublikowali w 1987 roku badanie 14 grup ludzkich kości udowych ze zwłok, w którym oceniali lokalizację śródszpikowego trzpienia prowadzącego i punktu wyjścia gwoździa śródszpikowego wprowadzonego dystalnie i proksymalnie wstecz od wcięcia międzykłykciowego kości udowej. Doszli do wniosku, że miejsce wejścia gwoździa śródszpikowego gruszkowatego paramedian znajdowało się w miejscu połączenia krętarza większego z szyjką kości udowej, nieco przed gruszkowatym occulta. Miejsce wkłucia potwierdzili Gausepohl i wsp. W innym badaniu na zwłokach zlokalizowali idealny punkt wejścia gwoździa śródszpikowego kości udowej wzdłuż przyśrodkowej krawędzi krętarza większego, nad ścięgnem gruszkowatym. Co więcej, w badaniu na zwłokach przeprowadzonym przez Labronici i in. dół mięśnia gruszkowatego opisano jako obszar światła w kształcie gruszki, który pokrywał się z osią środkową jamy szpikowej kości udowej w płaszczyźnie czołowej.
Punkt dostępu gruszkowatego dołu ma pewne specyficzne wady, ponieważ jest technicznie trudniejszy w porównaniu z punktem dostępu krętarza większego, szczególnie u pacjentów otyłych. Ponadto optymalnym miejscem wejścia igły w kształcie gruszki jest wąski obszar, co utrudnia lokalizację. Na przykład zbyt wysunięty do przodu punkt początkowy szyjki kości udowej spowoduje nadmierne naprężenia obwodowe i zwiększy ryzyko pęknięcia przedniej części kory kości udowej, szczególnie jeśli punkt początkowy znajduje się dalej niż 6 mm od dołu kości udowej. Ponadto kontrast morfologiczny może utrudniać prawidłowe miejsce wejścia, zwłaszcza jeśli krótki rotator zewnętrzny jest nieporęczny lub rotor wystaje, co powoduje, że miejsce wejścia jest zbyt przyśrodkowe i stwarza ryzyko złamania szyjki kości udowej.
POwikłania: Porównując 38 miejsc wejścia do krętarza większego z 53 miejscami wejścia do dołu perłowego w przypadku wszczepienia śródszpikowego kości udowej, Ricci i wsp. stwierdzili, że w grupie dołu perłowego czas operacji był o 30% dłuższy i czas fluoroskopii o 73% dłuższy. Odkrycia te potwierdzili Bhatti i in. porównując 2 punkty wejścia igły.
Jeśli chodzi o uszkodzenie tkanek miękkich, ryzyko uszkodzenia tkanki miękkiej na wejściu gruszkowatego było wyższe w porównaniu z nerwowo-mięśniowym międzykostnym w miejscu wejścia igły krętarza większego. Dora i in. ocenili 16 dorosłych kości udowych ze zwłok pod kątem uszkodzeń tkanek miękkich mięśnia gruszkowatego i trzpienia wejściowego wirnika. Odkryli, że chociaż dół gruszkowaty był optymalny pod względem geometrycznym, powodował bardziej znaczące uszkodzenia ukrwienia głowy kości udowej oraz otaczających ją mięśni i ścięgien. Odkrycia te zostały potwierdzone w badaniach zwłok przeprowadzonych przez Ansari Moin i in. WHO porównała także dwa punkty wejścia. Zauważyli, że wewnętrzne unieruchomienie paznokcia rozpoczynające się od mięśnia gruszkowatego częściej uszkadzało odwodziciele stawu biodrowego i rotatory zewnętrzne. Ponadto we wszystkich przypadkach stwierdzono uszkodzenie tętnicy udowej rotatorów przyśrodkowych (tab. 2).
| Tabela 2. Podsumowanie uszkodzeń tkanek miękkich w różnych punktach wejścia igły |
| wariant |
Punkt wejścia do dołu gruszkowatego (n=5) |
Duży punkt zasilania rotora (n=5) |
| tkanka miękka |
|
|
| mięsień pośladkowy średni (anatomia) |
5 |
1 |
| ścięgno mięśnia pośladkowego średniego |
0 |
4 |
| uraz ścięgna |
|
|
| pośladek mały (anatomia) |
3 |
0 |
mięsień gruszkowaty
(na górze kręgosłupa) |
3 |
3 |
| zasłonowy wewnętrzny (anatomia) |
1 |
0 |
| Mięsień najszerszy grzbietu (anatomia) |
3 |
0 |
| Naczynia krwionośne i torebki stawowe |
|
|
| Głębokie gałęzie MFCA |
4 |
0 |
| Płytki oddział MFCA |
4 |
0 |
torebka stawowa
(stawu, np. kolana w anatomii) |
1 |
0 |
| MFCA: przyśrodkowa tętnica udowa okalająca. |
Ostatnio Bharti i in. zbadał ryzyko powikłań związanych z wbiciem śródszpikowym kości udowej w punkcie wejścia krętarza większego i w dole perłowym, ustalił ryzyko powikłań, takie jak szybkość gojenia się złamań, i podsumował je w następujący sposób (Tabela 3).
| Tabela 3. Punkt wejścia do dołu gruszkowatego i punkt wejścia do krętarza większego szpiku kostnego kości udowej |
| powikłanie |
Igła zatokowa Piriformis |
Punkt przyczepu krętarza większego |
| Infekować |
6.7 |
3.3 |
| Malunion |
20 |
13.3 |
| Opóźnione gojenie |
20 |
13.3 |
| Ograniczony ruch bioder |
20 |
33.3 |
| Ograniczony ruch kolana |
6.7 |
6.7 |
| Różnica w długości kończyn |
13.3 |
20 |
Czapka ogonowa wystaje
ponad korę kostną |
13.3 |
20 |
| Śródoperacyjne złamanie szyjki kości udowej |
10 |
0 |
| Złamanie krętarza większego |
0 |
3.4 |
| Martwica głowy kości udowej |
6.7 |
0 |
Wsteczne gwoździe śródszpikowe kości udowej
Określenie odpowiedniego punktu wejścia do wstecznego gwoździa śródszpikowego kości udowej pomoże w przywróceniu optymalnego ustawienia, długości i rotacji złamania, minimalizując jednocześnie uszkodzenie chrząstki stawowej, więzadła krzyżowego przedniego (ACL), więzadła krzyżowego tylnego (ACL) i uszkodzenia tkanek miękkich (Tabela 1). Ostatnio wzrasta zainteresowanie wstecznym gwoździem śródszpikowym kości udowej w celu ograniczenia powikłań związanych z wszczepianiem parakromii, w tym bólu biodra, kostnienia heterotopowego, osłabienia mięśnia przywodziciela i porażenia nerwu sromowego, co uważa się za małoinwazyjne w porównaniu z nacięciem i zablokowaniem płytki kości udowej w celu wewnętrznego unieruchomienia, szczególnie w przypadku złamań dalszej jednej trzeciej trzpienia kości udowej. Ponadto najnowsze dowody sugerują, że w przypadku odpowiedniego rozmiaru tych wstecznych gwoździ śródszpikowych może nie być konieczne stosowanie gwoździ blokowanych w proksymalnej części. Nie stwierdzono różnic w szybkości gojenia, czasie gojenia ani wynikach zgłaszanych przez pacjentów pomiędzy Meccariello i wsp. oraz Bisaccia i in. w leczeniu złamań dalszej części trzonu kości udowej przy użyciu blokowanych i nieblokujących wstecznych gwoździ śródszpikowych. W związku z tym zastosowanie gwoździa wstecznego kości udowej stało się popularne i powszechnie akceptowane.
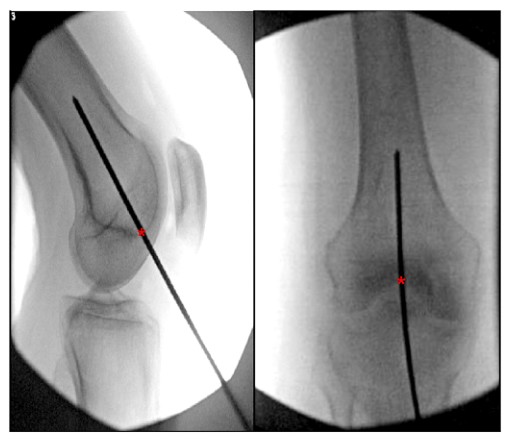
W literaturze można znaleźć wiele opisów optymalnego punktu wejścia do wstecznego gwoździa śródszpikowego kości udowej. Większość badań określa idealny punkt wejścia dla wstecznego gwoździa udowego jako 1,2 przed początkiem więzadła krzyżowego tylnego w miejscu udowym
cm (w linii z jamą szpikową) i środkiem dołu międzykłykciowego (ryc. 6).
![Femoral Intramedullary Nailing - How To Choose The Best Insertion Point-5 Gwoździe śródszpikowe kości udowej – jak wybrać najlepszy punkt wszczepienia-5]()
Rycina 6. Śródoperacyjny ortostatyczny i boczny widok kolana przedstawiający idealny punkt wejścia dla wstecznego gwoździa śródszpikowego kości udowej. „*” oznacza punkt początkowy gwoździa śródszpikowego.
Chociaż nie ma bezwzględnych wskazań do wstecznego gwoździa śródszpikowego kości udowej, opisano wiele względnych wskazań. Należą do nich pacjenci po urazach wielonarządowych, pacjenci z chorobliwą otyłością, pacjenci w ciąży, obustronne złamania trzonu kości udowej, złamania trzonu kości udowej i panewki/miednicy po tej samej stronie lub złamania szyjki kości udowej oraz złamania trzonu kości udowej i kości piszczelowej po tej samej stronie. Większość tych wskazań wiąże się z łatwością ułożenia pacjenta i zapobieganiem mnogim ranom chirurgicznym w bliskiej odległości.
Natomiast bezwzględnymi przeciwwskazaniami do wstecznego wszczepienia śródszpikowego kości udowej są niedrożność wstecznego kanału śródszpikowego przez zatrzymany implant oraz otwarte złamania dalszej części kości udowej. Względnymi przeciwwskazaniami są złamania zlokalizowane w odległości do 5 cm od krętarza mniejszego, trudności w dostępie do optymalnego punktu wejścia ze względu na zgięcie stawu kolanowego mniejsze niż 45 stopni, przebyta infekcja stawu kolanowego mogąca prowadzić do rozprzestrzenienia się na trzpień kości udowej, ciężkie urazy tkanek miękkich w okolicy kolana oraz śródstawowe złamanie bieguna dolnego rzepki i bieguna skrajnego dalszego.
Powikłania: Większość powikłań związanych z gwoździem kości udowej wstecznej wynika z nieprawidłowego postępowania, zwłaszcza nieprawidłowego umiejscowienia punktu wejścia. W płaszczyźnie strzałkowej punkt wejścia położony bardziej do przodu spowoduje translację złamania w odcinku tylnym, uszkodzenie powierzchni stawowej i prawdopodobnie uderzenie paznokciem w rzepkę przy zgięciu kolana. Z drugiej strony, jeśli punkt wejścia jest nieprawidłowo ustawiony w kierunku tylnym, może to skutkować większym ryzykiem urazu początku więzadła krzyżowego tylnego i przemieszczenia miejsca złamania do przodu.
Hutchinsona i in. opisali powikłania związane z niewłaściwymi punktami wejścia do płaszczyzny czołowej. Odkryli, że nadmiernie przyśrodkowy punkt wejścia skutkował tylno-boczną deformacją z tylno-boczną translacją złamania, podczas gdy zbyt boczny punkt wejścia skutkował deformacją przyśrodkową i translacją przyśrodkową.Sanders i in. podali, że wybranie przyśrodkowego punktu początkowego, który znajdował się 2 cm lub więcej od osi przyśrodkowej, skutkowało złamaniem kory przyśrodkowej, które było źle zrośnięte z powodu tylnego momentu zginającego złamania, co skutkowało słabą redukcją tylno-boczną.
Inne powikłania związane z wstecznym wszczepieniem popychacza kości udowej obejmują ból kolana, sztywność, heterotopowe kostnienie kolana i śródstawowe tworzenie się ciała wolnego od kolana.
Zakończyć
Chociaż każda technika wbijania śródszpikowego ma odpowiednie wskazania, wybór techniki wbijania śródszpikowego do zastosowania w leczeniu złamań trzonu kości udowej zwykle zależy od preferencji chirurga. Podczas wykonywania śródszpikowego gwoździowania kości udowej, dla pomyślnego wyniku wymagane jest uzyskanie odpowiedniego punktu wejścia dla rodzaju gwoździa użytego do mocowania. Znajomość anatomii lokalnej i możliwości obrazowania pomoże chirurgowi przeprowadzić odpowiedni technicznie zabieg, zmniejszając jednocześnie ryzyko związanych z nim powikłań. Dodatkowo podczas zabiegów gwoździ śródszpikowych utrzymanie nastawienia jest kluczowym elementem zapobiegania nieprawidłowemu zrostowi oraz nieprawidłowemu zrostowi lub brakowi zrostu złamań.
Русский
English
简体中文
繁體中文
العربية
Français
Español
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
සිංහල
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu