Introduction
Le développement du traitement des fractures fémorales remonte aux années 1940, lorsque Kuntscher a introduit la technique d'enclouage centromédullaire fermé. L'utilisation de clous centromédullaires (IMN) dans les fractures fémorales est devenue la norme de soins au cours des dernières décennies, et les améliorations actuelles l’enclouage centromédullaire et les progrès des techniques chirurgicales ont permis une augmentation significative de l’utilisation de l’enclouage centromédullaire du fémur.
Le traitement conservateur des fractures de la tige fémorale n'est utilisé que chez un très petit nombre de patients présentant des contre-indications significatives à l'anesthésie et à la chirurgie, et le pilier du traitement reste la fixation chirurgicale. En ce qui concerne le traitement chirurgical de ces fractures, plusieurs options sont disponibles, notamment l'enclouage centromédullaire, la fixation par vis par plaque et la fixation externe. Comparé à d’autres options chirurgicales, l’enclouage centromédullaire est la modalité présentant le taux de complications le plus faible et le taux de guérison des fractures le plus élevé, et elle est de plus en plus largement utilisée dans la pratique clinique.
Une bonne compréhension de l'anatomie du fémur proximal, de l'apport sanguin à la tête fémorale et de l'anatomie des muscles de la hanche peut augmenter considérablement le taux de réussite de l'enclouage centromédullaire pour les fractures fémorales. En revanche, le choix du point d'entrée dépend de nombreux facteurs, notamment la conception du clou centromédullaire, le site de fracture, la comminution de la fracture et les facteurs liés au patient (par exemple, polytraumatisme, grossesse et obésité). Quel que soit le site d'entrée choisi, obtenir le bon point d'entrée est essentiel pour maintenir une réduction adéquate lors de l'insertion du clou centromédullaire tout en réduisant le risque de complications.
Anatomie fémorale
1.Apport sanguin à la tête fémorale
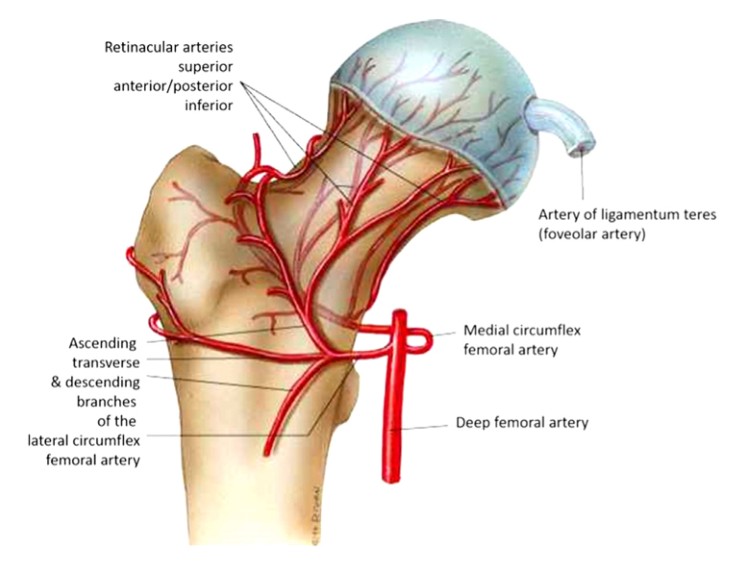
La tête fémorale reçoit un apport vasculaire provenant de 3 artères principales. L'artère fémorale des rotateurs latéraux (à 3-4 branches), l'artère obturatrice, qui irrigue le ligament rond, et l'artère fémorale des rotateurs médiaux (Fig. 1), qui dégage également un vaisseau ascendant qui s'anastomose avec l'artère fémorale des rotateurs latéraux et irrigue la région du grand trochanter.
2.Anatomie des muscles de la hanche
Lors de l’enclouage centromédullaire du fémur, une bonne compréhension des muscles de la zone entourant le rotor est essentielle pour éviter des blessures inutiles. Le muscle moyen fessier provient de l'ilion et se termine sur la face latérale du grand trochanter, tandis que le muscle petit fessier provient également de l'ilium et passe sur la face postérieure de l'articulation de la hanche pour se terminer sur la face postérieure du grand trochanter (Figures 2 et 3). Ces deux muscles fonctionnent comme adducteurs de la cuisse et rotateurs internes de la hanche. Par conséquent, les dommages causés à ces muscles lors de l’insertion d’un clou centromédullaire fémoral paracentrique entraîneront une faiblesse des adducteurs et une démarche de Trendelenburg, ce qui aura un impact négatif sur le rétablissement et l’évolution du patient.
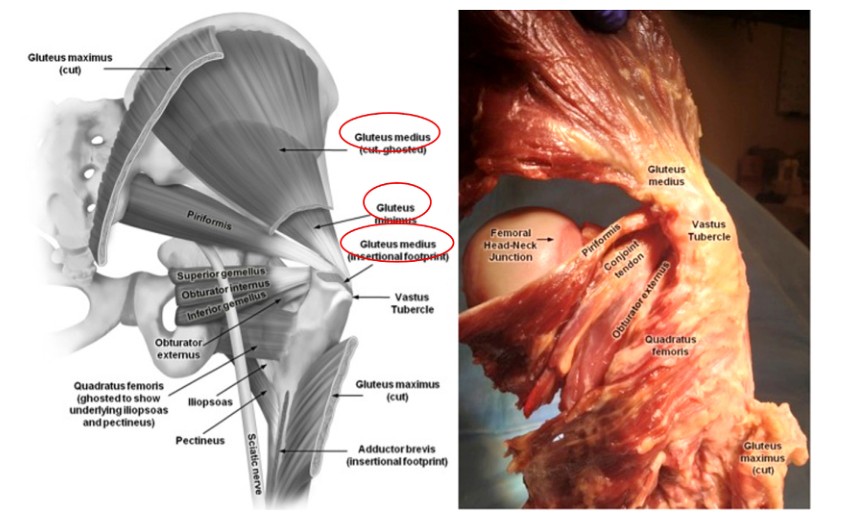
Fig. 2. Anatomie des muscles autour de l'articulation de la hanche
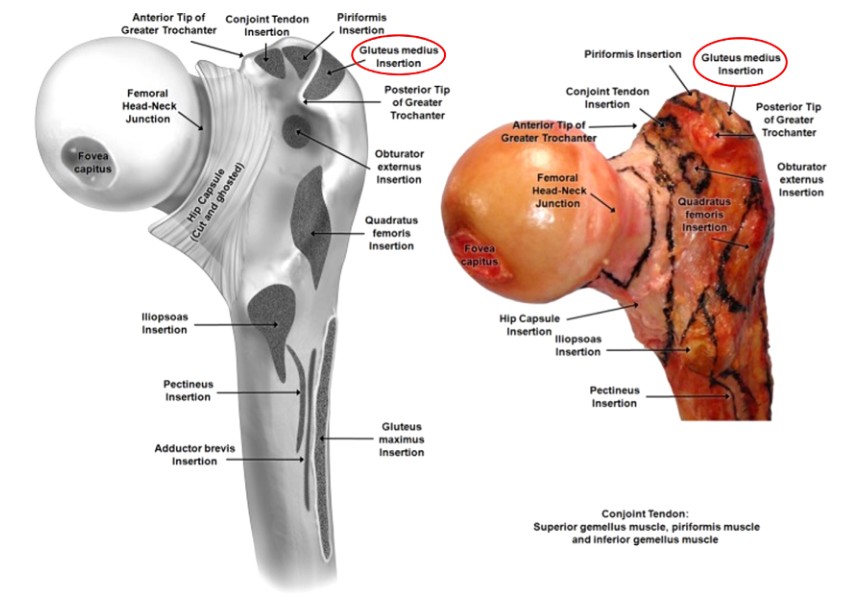
Figure 3. Zone d'attache du muscle fémoral proximal
Clou intramédullaire fémoral parallèle
Plusieurs études récentes ont exploré le point d’entrée optimal pour le clou fémoral paracrine. Les options de points d'entrée des ongles incluent le grand trochanter et la fosse piriforme, chacune avec ses propres indications et complications associées (Tableau 1).
| Tableau 1. Points de départ et risques potentiels de l’enclouage fémoral paracrine et rétrograde |
| variante |
clou centromédullaire parallèle |
clou centromédullaire rétrograde |
| rotor |
fosse piriforme (anatomie) |
| plan de la couronne |
Sommet du grand trochanter et pointant médialement vers la cavité médullaire |
jonction du grand
trochanter et du col fémoral |
médiane de la
fosse intercondylienne (anatomie) |
| plan sagittal (math.) |
Ligne entre le centre du grand trochanter
et le centre de la cavité médullaire du fémur |
fosse piriforme (anatomie) |
PCL 1,2 cm en avant du point de départ fémoral,
pointant vers la cavité médullaire. |
| expositions |
Blessure au point d'arrêt du groupe des abducteurs de la hanche |
Altération de l'apport sanguin à la
tête fémorale et au muscle rotateur externe de la hanche |
Une mauvaise manipulation peut conduire à PCL |
| PCL : ligament croisé postérieur |
1. Grand point d'entrée de l'aiguille du rotor
Le grand trochanter a été décrit comme la protubérance osseuse trapézoïdale la plus externe située sur la face latérale du col fémoral, dont la surface assure la fixation aux muscles moyen fessier latéral et au petit fessier antérieur (Figures 2 et 3). Bien qu'il s'agisse d'un repère osseux mineur, la localisation du point de départ correct lors de la réalisation d'une IMN fémorale peut faire la différence entre l'obtention d'un résultat satisfaisant ou médiocre lorsqu'il s'agit d'une fracture de la tige fémorale.
En examinant la littérature actuelle sur les descriptions des points d'entrée fémoraux, nous avons constaté l'absence d'un repère anatomique clairement décrit pour le point d'entrée IMN du rotor fémoral. Bharti et al. ont décrit le point d'entrée depuis l'apex apical du grand trochanter comme étant médial vers la cavité médullaire en position orthostatique, et comme étant le centre du grand trochanter aligné avec le centre de la cavité médullaire fémorale en position latérale (Fig. 4), et une description alternative du point d'entrée du grand trochanter sur la vue latérale de la hanche se trouve dans le rotor entre l'antérieur entre le tiers antérieur et les deux tiers postérieurs du rotor. al. ont décrit le point d'entrée de l'aiguille comme étant le côté le plus postérieur du bord supérieur apical du rotor.
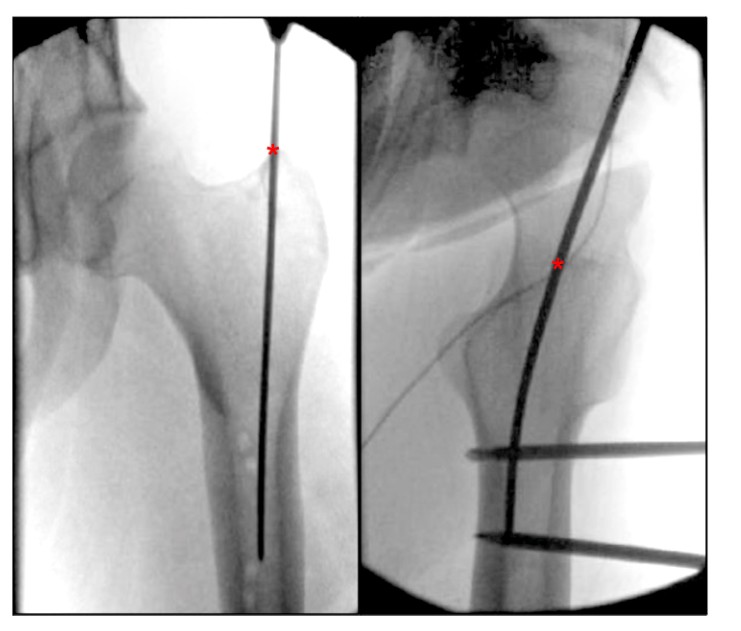
FIGURE 4. Les vues orthostatiques et latérales peropératoires de la hanche montrent le point d'entrée idéal pour l'enclouage centromédullaire paramédian fémoral du grand trochanter. '*' indique le point d’entrée du clou centromédullaire.
Des études récentes dans la littérature ont montré que l'apex du grand trochanter est le point de départ idéal pour obtenir une ligne de force optimale, et qu'un mauvais alignement dû à une déformation par inversion se produit souvent lorsque le point d'entrée est décalé de plus de 2 mm latéralement par rapport au grand trochanter. Cette étude a également souligné qu'un point d'entrée plus postérieur entraîne un déplacement distal vers l'avant, alors qu'un point d'entrée intermédiaire peut entraîner un déplacement postérieur du bloc de fracture distal. En revanche, une autre étude a montré que dans les fractures intertrochantériennes du fémur, l’incidence des conflits intramédullaires avec un clou était significativement plus élevée avec un point d’épinglage latéral au côté antérieur qu’avec un point d’épinglage plus proche des côtés médial et postérieur.
Le point d'épinglage de l'apex du grand trochanter est couramment utilisé chez les patients obèses, et cette procédure est moins exigeante techniquement, offrant moins de temps opératoire et un risque de complications plus faible que le point d'épinglage de la fosse piriforme.
COMPLICATIONS : Les complications peropératoires et postopératoires de l'enclouage centromédullaire fémoral avec un point d'approche plus grand trochantérien ont été discutées dans plusieurs publications. L’une d’entre elles, généralement liée à la technique d’enclouage, concerne les fractures médicalement provoquées. Dans les fractures fémorales intertrochantériennes, un point d’entrée situé latéralement et en avant du grand trochanter est plus susceptible d’entraîner une fracture médiale qu’un point d’entrée plus proche du côté médial.
Une autre complication importante est due aux lésions des tissus mous, en particulier aux branches de l'artère fémorale rotateuse médiale et aux muscles adducteurs, mais ces blessures sont moins fréquentes que celles du clou d'entrée de la fosse piriforme. De plus, l'incidence de nécrose ischémique de la tête fémorale avec l'apex du grand trochanter comme point d'entrée serait significativement plus faible, des études la rapportant aussi bas que 0,3 %.
En prenant en compte le temps peropératoire et l'exposition fluoroscopique, le temps opératoire moyen était de 90,7 minutes pour le point d'entrée du grand trochanter, contre 112,7 minutes pour le groupe du point d'entrée de la fosse en forme de poire, tandis que le temps fluoroscopique était de 5,88 secondes pour le groupe du point d'entrée du grand trochanter et de 10,08 secondes pour le groupe du point d'entrée de la fosse en forme de poire, par rapport au point d'entrée de la fosse en forme de poire.
Le pronostic du patient était également un facteur important lors du choix du point d'entrée du clou centromédullaire, car la récupération fonctionnelle précoce (telle qu'évaluée par le test du siège au fauteuil et le test d'élévation chronométré) était significativement meilleure chez les patients à 6 mois postopératoires pour le point d'entrée du grand trochanter par rapport au point d'entrée du clou de la fosse piriforme, mais cette différence n'était pas significative à 12 mois après l'opération. Bien que le point d'accès du grand trochanter soit généralement associé à moins de retrait des tissus mous en raison de son emplacement, il peut néanmoins entraîner des lésions du groupe musculaire abducteur, comme l'ont démontré Ergiş et al. Ils ont constaté que l’équilibre dynamique et la force des abducteurs de la hanche étaient diminués chez les patients présentant la grande cheville d’entrée trochantérienne par rapport aux témoins sains. De plus, leur étude a rapporté une diminution significative de la force des abducteurs, des fléchisseurs et des rotateurs internes/externes de la hanche par rapport au côté non opéré.
2. Point d’entrée de la fosse nacrée
La fosse du muscle piriforme est un repère anatomique important identifié comme l'un des points d'entrée d'un clou intramédullaire fémoral de paracentèse. Dans leur étude cadavérique d'autopsie, Lakhwani et al. ont noté que la fosse du muscle piriforme n'était ni en forme de « poire » ni en forme d'attache du muscle piriforme. Le muscle s'attache à une petite zone à l'extrémité du grand trochanter, tandis que la fosse piriforme est une dépression sur la face médiale du grand trochanter et est une attache du muscle court extenseur radial du carpe. Les auteurs ont conclu que le muscle piriforme et la fosse piriforme sont deux entités différentes et que la fosse dite piriforme devrait être appelée « rotor » ou fosse « occlusale » pour plus de clarté et d'exactitude anatomique. Ils ont suggéré qu'après avoir étudié la zone cis-fémorale, ils ont suggéré que le terme original « fosse rotorique » soit réintroduit dans la littérature au lieu de « fosse piriforme » après avoir étudié la terminologie du point d'entrée parafémoral. Bien que les points de ces deux études soient très appréciés, pour faciliter la description et pour éviter toute confusion avec le point d'entrée du grand trochanter, nous appellerons toujours ce point d'entrée le point d'entrée de la fosse piriforme.
Plusieurs études dans la littérature actuelle décrivent avec précision le point d'entrée exact de la fosse nacrée pour les clous fémoraux intramédullaires. Georgiadis et al. décrire le point d'entrée de la fosse nacrée comme la zone d'attache du muscle court extenseur radial du carpe dans la dépression à la base du col fémoral (Fig. 5). Les auteurs ont également souligné qu’un point d’entrée trop en avant ou trop en dedans peut augmenter le risque de fracture du col fémoral, et que lorsque le point d’entrée est trop en arrière, il peut y avoir un risque élevé de nécrose ischémique, qui est plus élevé chez les patients adolescents.
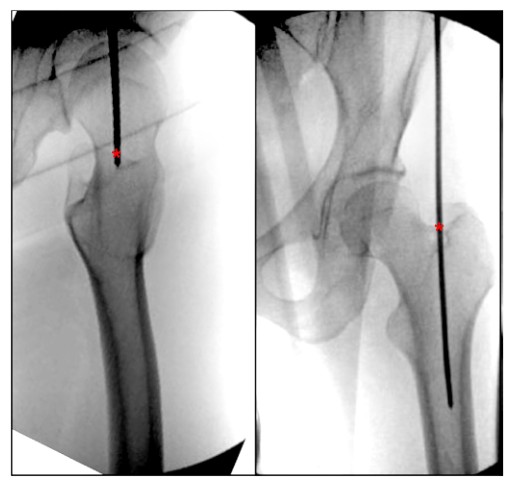
Figure 5. Vue frontolatérale peropératoire de la hanche montrant le point d'entrée idéal pour un clou intramédullaire fémoral rétrograde dans la fosse piriforme. Le « * » indique le point de départ du clou centromédullaire.
Harper et coll. ont publié une étude de 14 groupes de fémurs cadavériques humains en 1987 dans laquelle ils ont évalué l'emplacement de la broche de guidage intramédullaire et le point de sortie du clou intramédullaire introduit distalement et proximalement de manière rétrograde à partir de l'encoche intercondylienne du fémur. Ils ont conclu que le point d’entrée du clou centromédullaire paramédian piriforme était situé à la jonction du grand trochanter avec le col fémoral, légèrement en avant du clou centromédullaire piriforme. Le site d’insertion a été reconfirmé par Gausepohl et al. Dans une autre étude cadavérique, ils ont localisé le point d’entrée idéal pour le clou centromédullaire fémoral le long du bord médial du grand trochanter recouvrant le tendon piriforme. De plus, dans l’étude cadavérique de Labronici et al. la fosse du muscle piriforme a été décrite comme une région luminale en forme de poire qui coïncidait avec l'axe central de la cavité intramédullaire fémorale dans le plan coronal.
L'accès à la fosse piriforme présente certains inconvénients spécifiques car il est techniquement plus difficile que l'accès au grand trochanter, en particulier chez les patients obèses. De plus, le site d’entrée optimal pour le point d’entrée de l’aiguille de fosse en forme de poire est une zone étroite, ce qui rend sa localisation plus difficile. Par exemple, un point de départ trop antérieur sur le col fémoral entraînera une contrainte circonférentielle excessive et augmentera le risque d'éclatement cortical antérieur, surtout si le point de départ est à plus de 6 mm en avant de la fosse. De plus, un contraste morphologique peut gêner le bon site d'entrée, notamment si le rotateur externe court est volumineux ou si le rotor est saillant, conduisant à un site d'entrée trop médial et à un risque de fracture du col fémoral.
COMPLICATIONS : En comparant 38 sites d'entrée du grand trochanter avec 53 sites d'entrée de la fosse nacrée pour l'enclouage centromédullaire fémoral, Ricci et al ont constaté que le groupe de la fosse nacrée avait une durée opératoire 30 % plus longue et une durée de fluoroscopie 73 % plus longue. Ces résultats ont été confirmés par Bhatti et al. en comparant les 2 points d’entrée de l’aiguille.
En ce qui concerne les lésions des tissus mous, il existait un risque plus élevé de lésion des tissus mous à l’entrée du piriforme par rapport au neuromusculaire interosseux au point d’entrée de l’aiguille du grand trochanter. Dora et coll. évalué 16 fémurs cadavériques adultes pour détecter des lésions des tissus mous du muscle piriforme et de la broche d'entrée du rotor. Ils ont constaté que même si la fosse piriforme était géométriquement optimale, elle provoquait des dommages plus importants à l'apport vasculaire de la tête fémorale et des muscles et tendons environnants. Ces résultats ont été reconfirmés par des études cadavériques réalisées par Ansari Moin et al. L'OMS a également comparé deux points d'entrée. Ils ont noté que la fixation interne de l’ongle commençant au niveau du muscle piriforme était plus susceptible d’endommager les abducteurs de la hanche et les rotateurs externes. De plus, des lésions de l’artère fémorale des rotateurs médiaux ont été constatées dans tous les cas (Tableau 2).
| Tableau 2. Résumé des lésions des tissus mous aux différents points d'entrée de l'aiguille |
| variante |
Point d'entrée de la fosse piriforme (n = 5) |
Grand point d'alimentation du rotor (n=5) |
| tissus mous |
|
|
| muscle moyen fessier (anatomie) |
5 |
1 |
| tendon moyen fessier |
0 |
4 |
| blessure au tendon |
|
|
| petit fessier (anatomie) |
3 |
0 |
muscle piriforme
(au-dessus de la colonne vertébrale) |
3 |
3 |
| obturateur interne (anatomie) |
1 |
0 |
| muscle grand dorsal (anatomie) |
3 |
0 |
| Vaisseaux sanguins et capsules articulaires |
|
|
| Branches profondes MFCA |
4 |
0 |
| Branche peu profonde MFCA |
4 |
0 |
capsule articulaire
(d'une articulation telle que le genou en anatomie) |
1 |
0 |
| MFCA : artère fémorale circonflexe médiale. |
Récemment, Bharti et al. ont étudié le risque de complication de l'enclouage centromédullaire fémoral au point d'entrée du grand trochanter et au point d'entrée de la fosse nacrée et ont trouvé les risques de complications tels que le taux de guérison des fractures et les ont résumés comme suit (Tableau 3).
| Tableau 3. Point d’entrée de la fosse piriforme et point d’entrée du grand trochanter moelle osseuse fémorale |
| complication |
Pointe d'aiguille du sinus piriforme |
Point d'insertion du grand trochanter |
| Infecter |
6.7 |
3.3 |
| Cal vicieux |
20 |
13.3 |
| Guérison retardée |
20 |
13.3 |
| Mouvement limité de la hanche |
20 |
33.3 |
| Mouvement limité du genou |
6.7 |
6.7 |
| Écart de longueur des membres |
13.3 |
20 |
Le capuchon de la queue dépasse
au-dessus du cortex osseux |
13.3 |
20 |
| Fracture peropératoire du col fémoral |
10 |
0 |
| Fracture du grand trochanter |
0 |
3.4 |
| Nécrose de la tête fémorale |
6.7 |
0 |
Enclouage centromédullaire fémoral rétrograde
La détermination du point d'entrée approprié pour l'enclouage centromédullaire fémoral rétrograde aidera à restaurer l'alignement, la longueur et la rotation optimaux de la fracture tout en minimisant les dommages au cartilage articulaire, au ligament croisé antérieur (LCA), au ligament croisé postérieur (LCA) et aux lésions des tissus mous (Tableau 1). Récemment, l'enclouage intramédullaire fémoral rétrograde a suscité un intérêt croissant dans le but de réduire les complications associées à l'enclouage paracromial, notamment la douleur à la hanche, l'ossification hétérotopique, la faiblesse des adducteurs et la paralysie du nerf pudendal, qui est considérée comme peu invasive par rapport à la réduction incisionnelle et au placage fémoral verrouillable pour fixation interne, en particulier dans les fractures du tiers distal de la tige fémorale. De plus, des preuves récentes suggèrent que lorsque ces clous intramédullaires rétrogrades sont de taille appropriée, des clous de verrouillage proximaux peuvent ne pas être nécessaires. Il n'y avait aucune différence dans les taux de guérison, le temps de guérison ou les résultats rapportés par les patients entre Meccariello et al. et Bisaccia et al. dans le traitement des fractures distales du tiers de la tige fémorale à l'aide de clous intramédullaires rétrogrades verrouillables et non verrouillables. Ainsi, l’utilisation de l’enclouage fémoral rétrograde est devenue populaire et largement acceptée.
De nombreuses descriptions du point d’entrée optimal pour l’enclouage centromédullaire fémoral rétrograde peuvent être trouvées dans la littérature. La plupart des études identifient le point d'entrée idéal pour le clou fémoral rétrograde à 1,2 en avant de l'origine fémorale du ligament croisé postérieur.
cm (dans l’alignement de la cavité médullaire) et le centre de la fosse intercondylienne (Figure 6).
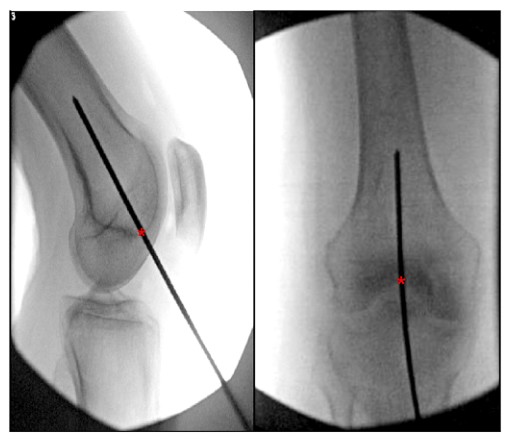
FIGURE 6. Vues orthostatiques et latérales peropératoires du genou montrant le point d'entrée idéal pour un clou intramédullaire fémoral rétrograde. '*' indique le point de départ du clou centromédullaire.
Bien qu’il n’existe pas d’indication absolue d’enclouage centromédullaire fémoral rétrograde, de multiples indications relatives ont été décrites. Il s'agit notamment des patients polytraumatisés, des patients souffrant d'obésité morbide, des patientes enceintes, des fractures bilatérales de la tige fémorale, des fractures homolatérales de la tige fémorale et des fractures acétabulaires/pelviennes ou des fractures du col fémoral, ainsi que des fractures homolatérales de la tige fémorale et du tibial. La plupart de ces indications sont liées à la facilité de positionnement du patient et à la prévention de multiples plaies chirurgicales à proximité.
En revanche, les contre-indications absolues à l’enclouage intramédullaire fémoral rétrograde comprennent l’obstruction du canal intramédullaire rétrograde par l’implant retenu et les fractures ouvertes du fémur distal. Les contre-indications relatives sont les fractures situées à moins de 5 cm du petit trochanter, la difficulté d'accès au point d'entrée optimal en raison d'une flexion du genou inférieure à 45 degrés, une infection antérieure du genou pouvant entraîner un risque de propagation à la tige fémorale, des lésions graves des tissus mous autour du genou et une fracture intra-articulaire du pôle inférieur de la rotule et du pôle extrême distal.
Complications : La plupart des complications de l'enclouage fémoral rétrograde sont liées à une mauvaise manipulation, en particulier au placement incorrect du point d'entrée. Dans le plan sagittal, un point d'entrée plus antérieur entraînera une translation postérieure de la fracture, des lésions de la surface articulaire et éventuellement un conflit d'ongle sur la rotule lorsque le genou est fléchi. En revanche, si le point d’entrée est mal positionné dans la direction postérieure, cela peut entraîner un risque plus élevé de blessure à l’origine du ligament croisé postérieur et de déplacement antérieur du site de fracture.
Hutchinson et coll. ont décrit des complications associées à des points d'entrée inappropriés dans le plan coronal. Ils ont constaté qu'un point d'entrée trop médial entraînait une déformation postéro-latérale avec translation de fracture postéro-latérale, tandis qu'un point d'entrée trop latéral entraînait une déformation médiale et une translation médiale. Sanders et al. rapporté que la sélection d'un point de départ médial situé à 2 cm ou plus de l'axe médial entraînait une fracture corticale médiale malunifiée en raison d'un moment de flexion isthmique postérieur de la fracture, entraînant une mauvaise réduction postéro-latérale.
D'autres complications associées à l'enclouage du suiveur fémoral rétrograde comprennent la douleur au genou, la raideur, l'ossification hétérotopique du genou et la formation intra-articulaire d'un corps libre du genou.
Conclure
Bien que chaque technique d'enclouage centromédullaire ait une indication correspondante, le choix de la technique d'enclouage centromédullaire à utiliser dans le traitement des fractures de la tige fémorale dépend généralement de la préférence du chirurgien. Lors de l’enclouage centromédullaire du fémur, il est nécessaire d’obtenir le point d’entrée correct pour le type de clou utilisé pour la fixation pour obtenir un résultat réussi. La connaissance de l'anatomie locale et des performances de l'imagerie aidera le chirurgien à réaliser une procédure techniquement adéquate tout en réduisant le risque de complications associées. De plus, dans les procédures d'enclouage centromédullaire, le maintien de la réduction est un élément essentiel dans la prévention des cals vicieux et des cals vicieux ou des pseudarthroses des fractures.
Русский
English
简体中文
繁體中文
العربية
Français
Español
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
සිංහල
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu









