股骨髓内钉——如何选择最佳插入点?
浏览次数: 0 作者: 本站编辑 发布时间: 2025-03-14 来源: 地点
介绍
股骨骨折治疗的发展可以追溯到20世纪40年代,当时Kuntscher引入了闭合髓内钉技术。在过去的几十年里,使用髓内钉(IMN)治疗股骨骨折已成为护理标准,并且目前在股骨骨折方面的改进 髓内钉固定 和手术技术的进步使得股骨髓内钉的使用显着增加。
股骨柄骨折的保守治疗仅适用于极少数有明显麻醉和手术禁忌症的患者,主要治疗方法仍然是手术固定。对于这些骨折的手术治疗,有多种选择,包括髓内钉、钢板螺钉固定和外固定。与其他手术方式相比,髓内钉治疗是并发症发生率最低、骨折愈合率最高的手术方式,在临床应用日益广泛。
充分了解股骨近端的解剖结构、股骨头的血供以及髋部肌肉的解剖结构,可以大大提高股骨骨折髓内钉治疗的成功率。相反,切入点的选择取决于许多因素,包括髓内钉设计、骨折部位、骨折粉碎和患者因素(例如多发伤、妊娠和肥胖)。无论选择何种进入点,获得正确的进入点对于在髓内钉插入过程中保持充分复位并降低并发症风险至关重要。
股骨解剖学
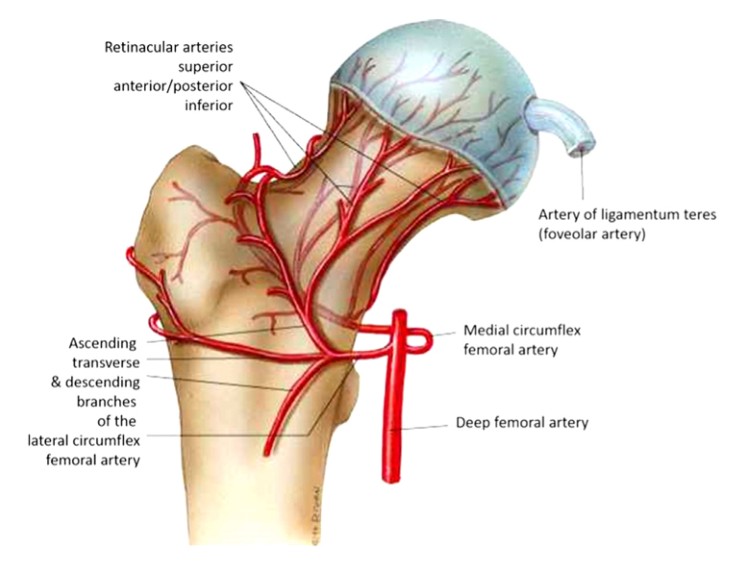
1.股骨头的血液供应 股骨头接受来自 3 条主要动脉的血管供应。股外旋肌动脉(有3-4个分支)、闭孔动脉(供应圆韧带)和股内旋股动脉(图1),也发出向上上升的血管,与股外旋肌动脉吻合并供应大转子区域。
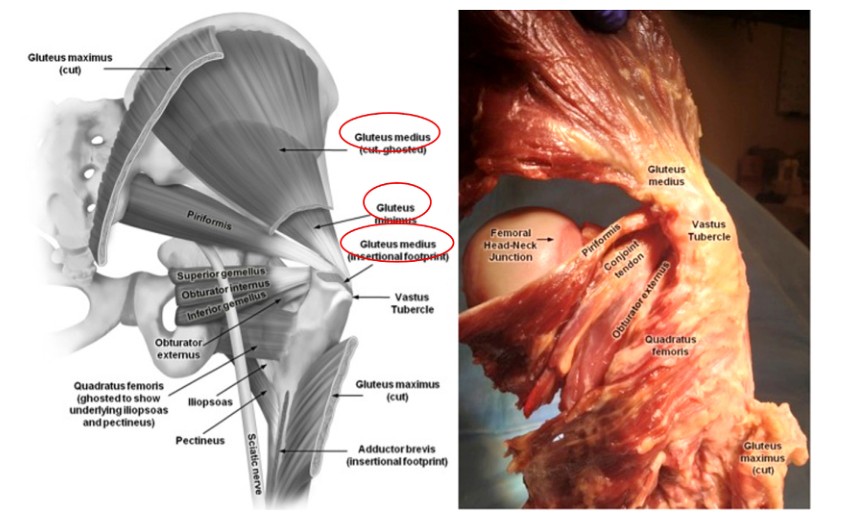
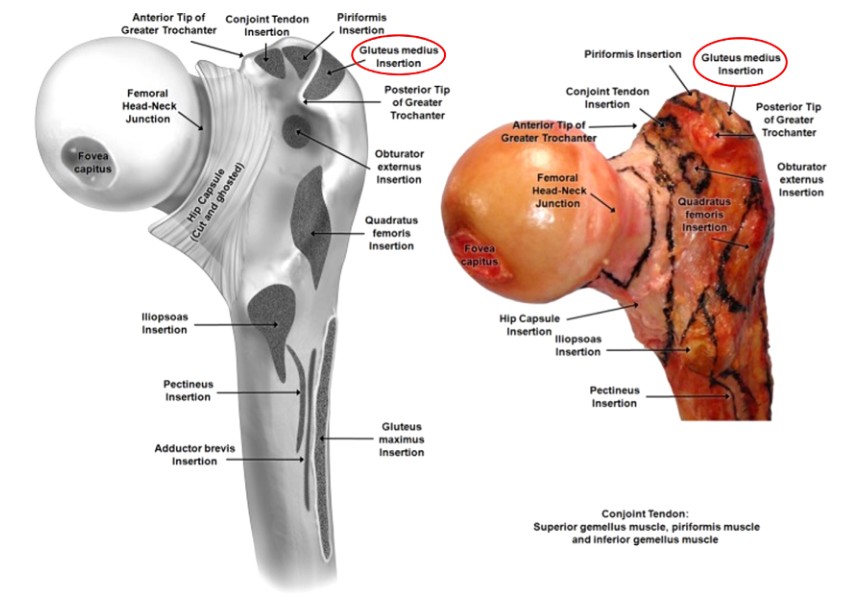
2.臀部肌肉的解剖 在进行股骨髓内钉固定时,充分了解转子周围区域的肌肉对于防止不必要的伤害至关重要。臀中肌起于髂骨,止于大转子的外侧,而臀小肌也起于髂骨,越过髋关节的后部,止于大转子的后部(图2、图3)。这两种肌肉都起到大腿内收肌和臀部内旋肌的作用。因此,在股骨中心髓内钉插入过程中对这些肌肉的损伤将导致内收肌无力和特伦德伦堡步态,这对患者的康复和结果产生负面影响。
图 2. 髋关节周围肌肉的解剖结构
图3. 股骨近端肌肉附着区域
平行股骨髓内钉
最近的几项研究探索了旁分泌股骨钉的最佳进入点。钉入点选择包括大转子和梨状窝,每种都有自己的适应症和相关并发症(表 1)。
表 1. 旁分泌和逆行股骨钉的起始点和潜在风险
变体
平行髓内钉
逆行髓内钉
转子
梨状窝(解剖学)
冠平面
大转子的顶点并指向髓腔内侧
大
髁间窝正中
矢状面(数学)
大转子中心
梨状窝(解剖学)
PCL位于股骨起点前方1.2 cm处,
曝光
髋外展肌群停止点损伤
的血液供应受损
处理不当可能导致 PCL
PCL:后十字韧带
1.大转子进针点 大转子被描述为位于股骨颈外侧的最外侧梯形骨隆起,其表面提供与臀中肌外侧和臀小肌前部肌肉的附着(图 2 和图 3)。尽管这是一个较小的骨标志,但在进行股骨 IMN 时定位正确的起点可能是处理股骨柄骨折时获得满意或不良结果的区别。
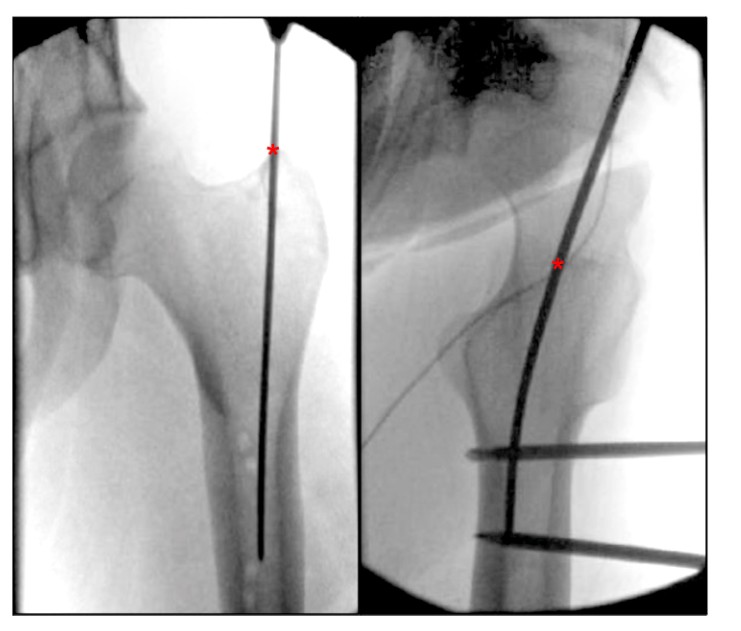
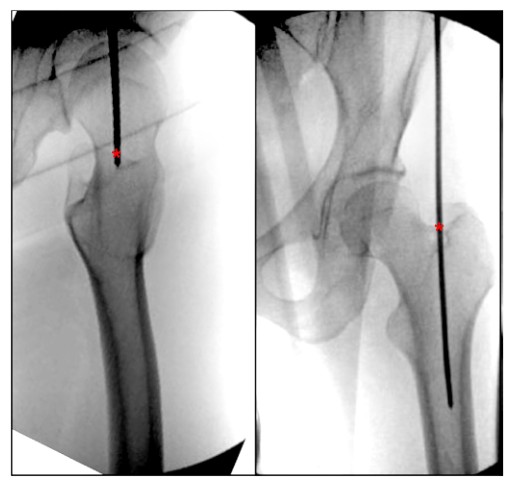
回顾当前有关股骨入口点描述的文献,我们发现股骨转子 IMN 入口点缺乏清晰描述的解剖标志。将大转子顶端的入口点描述为在直立位时位于髓腔内侧,在侧卧位时为大转子中心与股骨髓腔中心一致(图 4),并且髋关节外侧视图上大转子入口点的另一种描述是在转子的前三分之一和后三分之二之间的转子中转子.Georgiadis 等人。将进针点描述为转子顶端上缘的最后侧。
图 4. 术中髋部直立位和侧视图显示大转子股骨旁正中髓内钉固定的理想进入点。 “*”表示髓内钉进入点。
最近的文献研究表明,大转子的顶点是获得最佳力线的理想起点,并且当进入点向大转子横向移动超过 2 mm 时,经常会发生由于内翻畸形而导致的对准不良。这项研究还强调,更靠后的进入点会导致远端向前移位,而中间的进入点可能会导致远端骨折块向后移位。相反,另一项研究表明,在股骨粗隆间骨折中,钉扎点位于前侧外侧的髓内钉撞击发生率明显高于钉扎点靠近内侧和后侧的发生率。
大转子尖钉扎点常用于肥胖患者,与梨状窝钉扎点相比,该手术技术要求较低,手术时间更短,并发症风险更低。
并发症:采用大转子入路点的股骨髓内钉的术中和术后并发症已在多篇出版物中讨论过。其中之一通常与钉扎技术有关,是药物引起的骨折。在股骨粗隆间骨折中,位于大转子外侧和前方的入口点比更靠近内侧的入口点更有可能导致内侧骨折。
另一个相关的并发症是由于软组织损伤,特别是股内侧旋转动脉和内收肌的分支,但与梨状窝进入钉相比,这些损伤较少见。此外,以大转子尖部为切入点的股骨头缺血性坏死的发生率被认为明显较低,有研究报告低至0.3%。
考虑到术中时间和透视曝光,大转子入口点组的平均手术时间为90.7分钟,而梨形窝入口点组为112.7分钟,而与梨形窝入口点组相比,大转子入口点组的透视时间为5.88秒,梨形窝入口点组的透视时间为10.08秒。
在决定髓内钉进入点时,患者预后也是一个重要因素,因为与梨状窝进入点钉相比,术后 6 个月时,大转子进入点患者的早期功能恢复(通过椅座试验和定时抬高试验评估)明显更好,但术后 12 个月这种差异并不显着。尽管大转子接入点因其位置通常与较少的软组织剥离相关,但它仍然可能导致外展肌群受伤,正如 Ergiş 等人所证明的那样。他们发现,与健康对照组相比,具有大转子入口钉的患者的动态平衡和髋部外展肌力量有所下降。此外,他们的研究报告称,与未手术侧相比,髋关节外展肌、屈肌和内/外旋肌的力量显着下降。
2. 珍珠窝入口点 梨状肌窝是一个重要的解剖标志,被确定为穿刺股骨髓内钉的入口点之一。Lakhwani 等人在尸检尸体研究中。注意到梨状肌的窝既不是“梨”形,也不是梨状肌附着处。该肌肉附着在大转子尖端的一小块区域,而梨状窝是大转子内侧的凹陷,是桡侧腕短伸肌的附着点。作者得出的结论是,梨状肌和梨状窝是两个不同的实体,为了清晰和解剖学的正确性,所谓的梨状窝应称为“转子”或“咬合”窝。他们建议在研究了顺股骨后,在研究了股骨旁进入点的术语后,他们建议在文献中重新引入原来的术语“转子窝”,而不是“梨状窝”。尽管这两项研究的观点受到高度重视,但为了便于描述并防止与大转子入口点混淆,我们仍将这个入口点称为梨状窝入口点。
当前文献中的几项研究准确地描述了股骨髓内钉珍珠窝的确切进入点。Georgiadis 等人。将珍珠窝入口点描述为股骨颈底部凹陷处的桡侧腕短伸肌的附着区域(图 5)。作者还强调,切入点太靠前或太靠内可能会增加股骨颈骨折的风险,而当切入点太靠后时,可能存在较高的缺血性坏死风险,在青少年患者中风险更高。
图 5.术中髋部前外侧视图,显示梨状窝逆行股骨髓内钉的理想进入点。 “*”表示髓内钉起点。
哈珀等人。 1987年发表了一项针对14组人类尸体股骨的研究,其中他们评估了髓内导针的位置以及从股骨髁间切迹以逆行方式向远端和近端引入的髓内钉的退出点。他们得出结论,梨状肌旁正中髓内钉的进入点位于大转子与股骨颈的交界处,隐匿梨状肌稍前方。Gausepohl等人再次确认了插入部位。在另一项尸体研究中,他们将股骨髓内钉的理想进入点定位在梨状肌腱上方的大转子内侧边缘。此外,在 Labronici 等人的尸体研究中。梨状肌窝被描述为一个梨形管腔区域,与股骨髓内腔在冠状面的中心轴重合。
梨状窝接入点有一些特定的缺点,因为与大转子接入点相比,它在技术上更具挑战性,特别是对于肥胖患者。此外,梨形窝进针点的最佳进入部位是一个狭窄的区域,这使得定位更具挑战性。例如,股骨颈起点过于靠前会导致周向应力过大,并增加前皮质爆裂的风险,特别是起点距离窝前方超过 6 mm 时。此外,形态对比可能会妨碍正确的进入部位,特别是如果短外旋肌体积较大或转子突出,导致进入部位过于内侧并存在股骨颈骨折的风险。
并发症:通过比较股骨髓内钉的 38 个大转子入口部位和 53 个珍珠窝入口部位,Ricci 等发现珍珠窝组的手术时间延长了 30%,透视时间延长了 73%。 Bhatti 等人证实了这些发现。比较 2 个进针点时。
关于软组织损伤,与大转子穿刺点处的骨间神经肌肉相比,梨状肌入口处的软组织损伤风险更高。多拉等人。评估了 16 具成人尸体股骨的梨状肌和转子入口销的软组织损伤。他们发现,尽管梨状窝在几何形状上是最佳的,但它对股骨头和周围肌肉和肌腱的血管供应造成了更显着的损害。 Ansari Moin 等人的尸体研究再次证实了这些发现。世卫组织还比较了两个切入点。他们指出,从梨状肌开始进行钉内固定更有可能损伤髋关节外展肌和外旋肌。此外,所有病例均发现股内侧旋转肌动脉损伤(表 2)。
表 2. 不同进针点软组织损伤总结
变体
梨状窝入口点 (n=5)
大转子进料点(n=5)
软组织
臀中肌(解剖学)
5
1
臀中肌腱
0
4
肌腱损伤
臀小肌(解剖学)
3
0
梨状肌
3
3
闭孔内肌(解剖学)
1
0
背阔肌(解剖学)
3
0
血管和关节囊
MFCA 深分支
4
0
MFCA 浅支
4
0
关节囊
1
0
MFCA:内侧旋股动脉。
最近,巴蒂等人。研究了股骨大转子入口点和珍珠窝入口点股骨髓内钉的并发症风险,发现骨折愈合率等并发症风险,总结如下(表3)。
表 3. 梨状窝入口点和大转子入口点股骨骨髓
并发症
梨状肌窦针点
大转子插入点
感染
6.7
3.3
马伦尼恩
20
13.3
延迟愈合
20
13.3
髋关节活动受限
20
33.3
膝盖活动受限
6.7
6.7
四肢长度差异
13.3
20
尾盖突出
13.3
20
术中股骨颈骨折
10
0
大转子骨折
0
3.4
股骨头坏死
6.7
0
逆行股骨髓内钉 确定逆行股骨髓内钉的合适切入点将有助于恢复最佳骨折排列、长度和旋转,同时最大限度地减少关节软骨损伤、前十字韧带 (ACL)、后十字韧带 (ACL) 和软组织损伤(表 1)。近年来,人们对逆行股骨髓内钉治疗越来越感兴趣,其目的是减少肩峰旁钉治疗相关的并发症,包括髋部疼痛、异位骨化、内收肌无力和阴部神经麻痹,与切口复位和锁定股骨钢板内固定相比,逆行股骨髓内钉被认为是微创的,特别是在股骨柄远端三分之一的骨折中。此外,最近的证据表明,当这些逆行髓内钉尺寸适当时,可能不需要近端锁定钉。Meccariello 等人在愈合率、愈合时间或患者报告的结果方面没有差异。和比萨西亚等人。使用锁定和非锁定逆行髓内钉治疗远端三分之一股骨柄骨折。因此,逆行股骨钉的使用已变得流行并被广泛接受。
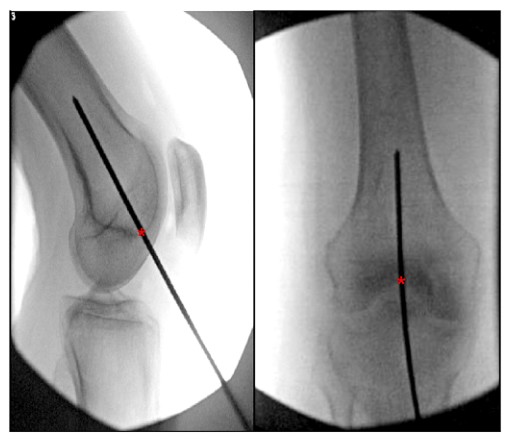
文献中可以找到许多关于逆行股骨髓内钉最佳进入点的描述。大多数研究将逆行股骨钉的理想切入点确定为后十字韧带股骨起点前方 1.2 处
cm(与髓腔一致)和髁间窝中心(图6)。
图 6.术中膝关节直立位和侧视图,显示逆行股骨髓内钉的理想进入点。 “*”表示髓内钉起点。
尽管逆行股骨髓内钉治疗没有绝对的适应症,但已经描述了多种相对的适应症。这些包括多发伤患者、病态肥胖患者、怀孕患者、双侧股骨柄骨折、同侧股骨柄和髋臼/骨盆骨折或股骨颈骨折以及同侧股骨柄和胫骨骨折。这些适应症中的大多数与患者定位的便利性和防止邻近的多个手术伤口有关。
另一方面,逆行股骨髓内钉的绝对禁忌症包括保留的植入物阻塞逆行髓内通道和股骨远端开放性骨折。相对禁忌症是骨折位于小转子5cm以内、膝关节屈曲小于45度而难以到达最佳入路点、既往膝关节感染可能导致股骨柄扩散的风险、膝关节周围软组织严重损伤、髌骨下极和极远极关节内骨折。
并发症:逆行股骨钉的大多数并发症与操作不当有关,尤其是进入点的位置不正确。在矢状面中,更靠前的进入点将导致骨折向后平移、关节面损伤,并且当膝盖弯曲时可能会导致指甲撞击髌骨。另一方面,如果进入点向后方向定位不当,可能会导致后交叉韧带起点受伤和骨折部位向前移位的风险更高。
哈钦森等人。描述了与不正确的冠状面进入点相关的并发症。他们发现,过于内侧的进入点会导致后外侧畸形并伴有后外侧骨折平移,而过于外侧的进入点则会导致内侧畸形和内侧平移。Sanders 等人。据报道,选择偏离内轴 2 cm 或更多的内侧起点会导致内侧皮质骨折,由于骨折的后峡部弯矩导致后外侧复位不良,导致内侧皮质骨折愈合不良。
与逆行股骨随动钉相关的其他并发症包括膝关节疼痛、僵硬、异位膝骨化和关节内膝关节游离体形成。
结论 虽然每种髓内钉技术都有相应的适应症,但选择哪种髓内钉技术来治疗股骨柄骨折通常取决于外科医生的偏好。当对股骨进行髓内钉固定时,需要获得用于固定的钉子类型的正确进入点才能获得成功的结果。了解局部解剖学和成像性能将有助于外科医生执行技术上足够的手术,同时降低相关并发症的风险。此外,在髓内钉手术中,维持复位是预防骨折畸形愈合和畸形愈合或不愈合的关键组成部分。
Русский
English
简体中文
繁體中文
العربية
Français
Español
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
සිංහල
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu