Invoering
De ontwikkeling van de behandeling van femurfracturen gaat terug tot de jaren veertig, toen Kuntscher de gesloten intramedullaire spijkertechniek introduceerde. Het gebruik van intramedullaire nagels (IMN’s) bij femurfracturen is de afgelopen decennia de standaardbehandeling geworden, en de huidige verbeteringen op het gebied van intramedullair nagelen en vooruitgang in chirurgische technieken hebben een aanzienlijke toename mogelijk gemaakt in het gebruik van intramedullair nagelen van het dijbeen.
Conservatieve behandeling van femursteelfracturen wordt alleen toegepast bij een zeer klein aantal patiënten met significante contra-indicaties voor anesthesie en chirurgie, en de steunpilaar van de behandeling blijft chirurgische fixatie. Met betrekking tot de chirurgische behandeling van deze fracturen zijn er verschillende opties beschikbaar, waaronder intramedullaire spijkering, plaatschroeffixatie en externe fixatie. Vergeleken met andere chirurgische opties is intramedullair nagelen de modaliteit met het laagste aantal complicaties en het hoogste percentage fractuurgenezing, en wordt in de klinische praktijk steeds vaker toegepast.
Een goed begrip van de anatomie van het proximale femur, de bloedtoevoer naar de femurkop en de anatomie van de heupspieren kan het succespercentage van intramedullaire nagelbehandeling bij femurfracturen aanzienlijk vergroten. Daarentegen hangt de keuze van het toegangspunt af van vele factoren, waaronder het ontwerp van de intramedullaire nagel, de plaats van de fractuur, de verkleining van de fractuur en patiëntfactoren (bijv. polytrauma, zwangerschap en obesitas). Ongeacht de gekozen ingangsplaats is het verkrijgen van het juiste ingangspunt essentieel om voldoende reductie te behouden tijdens het inbrengen van de intramedullaire nagel en tegelijkertijd het risico op complicaties te verminderen.
Femorale anatomie
1. Bloedtoevoer naar de heupkop
De femurkop ontvangt vasculaire toevoer vanuit drie grote slagaders. De laterale rotator femorale slagader (met 3-4 vertakkingen), de obturator slagader, die het ronde ligament van bloed voorziet, en de mediale rotator femorale slagader (Fig. 1), die ook een opwaarts stijgend vat afgeeft dat anastomoseert met de laterale rotator femorale slagader en het grotere trochantergebied van stroom voorziet.
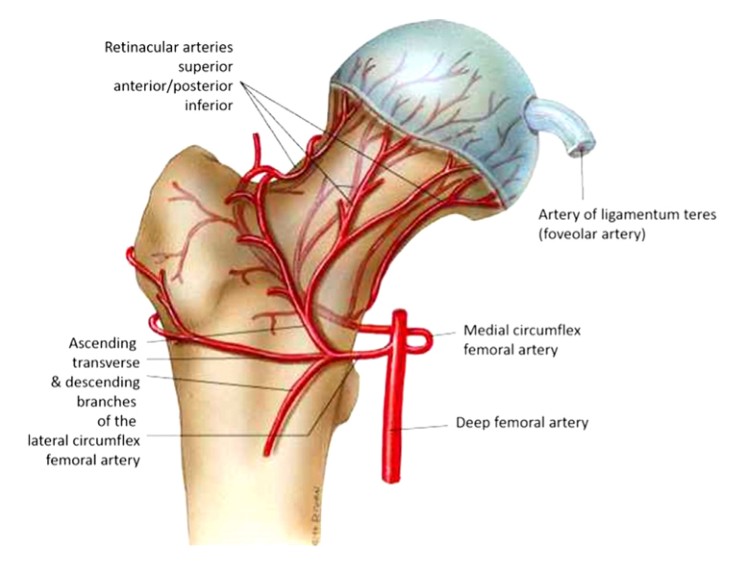
2. Anatomie van de heupspieren
Bij het intramedullair vastspijkeren van het dijbeen is een goed begrip van de spieren in de omgeving van de rotor essentieel om onnodig letsel te voorkomen. De gluteus medius-spier is afkomstig van het ilium en eindigt aan de laterale kant van de trochanter major, terwijl de spier gluteus minimus ook afkomstig is van het ilium en over het posterieure aspect van het heupgewricht loopt om te eindigen op het posterieure aspect van de trochanter major (figuren 2 en 3). Beide spieren functioneren als adductoren van de dij en interne rotators van de heup. Daarom zal schade aan deze spieren tijdens het inbrengen van een paracentrische femorale intramedullaire nagel resulteren in adductorzwakte en Trendelenburg-gang, wat een negatief effect heeft op het herstel en de uitkomst van de patiënt.
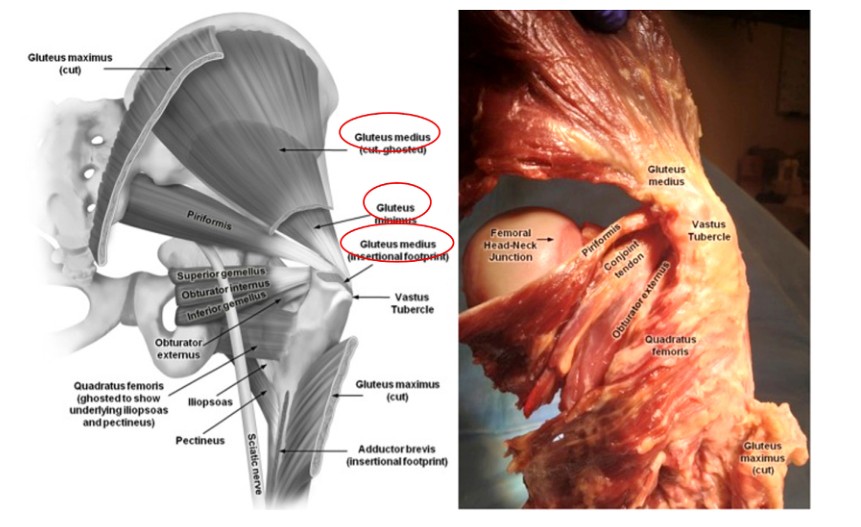
Fig. 2. Anatomie van de spieren rond het heupgewricht
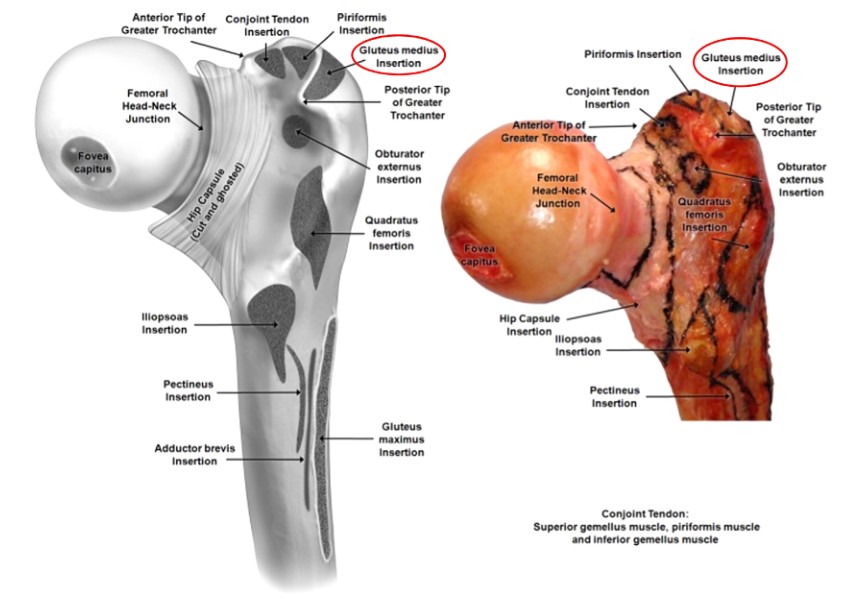
Figuur 3. Proximaal aanhechtingsgebied van de femurspier
Parallelle femorale intramedullaire nagel
Verschillende recente onderzoeken hebben het optimale toegangspunt voor de paracriene femurnagel onderzocht. Opties voor nageltoegangspunten omvatten de trochanter major en de pyriform fossa, elk met zijn eigen indicaties en bijbehorende complicaties (tabel 1).
| Tabel 1. Uitgangspunten en potentiële risico's van paracriene en retrograde femurnageling |
| variant |
parallelle intramedullaire nagel |
retrograde intramedullaire nagel |
| rotor |
pyriform fossa (anatomie) |
| kroon vlak |
Vertex van de trochanter major en wijst mediaal naar de mergholte |
kruising van de trochanter major
en de femurhals |
mediaan van de
intercondylaire fossa (anatomie) |
| sagittaal vlak (wiskunde) |
Lijn tussen het midden van de trochanter major
en het midden van de mergholte van het dijbeen |
pyriform fossa (anatomie) |
PCL 1,2 cm vóór het femorale startpunt,
wijzend naar de mergholte. |
| blootstellingen |
Heupabductorgroep stoppuntblessure |
Verminderde bloedtoevoer naar de
femurkop en de externe rotatorspier van de heup |
Onjuiste behandeling kan leiden tot PCL |
| PCL: achterste kruisband |
1. Groot rotornaaldingangspunt
De trochanter major is beschreven als het buitenste trapeziumvormige benige uitsteeksel gelegen aan de laterale zijde van de femurhals, waarvan het oppervlak zorgt voor bevestiging aan de laterale gluteus medius en de voorste gluteus minimus-spieren (figuren 2 en 3). Hoewel dit een klein benig herkenningspunt is, kan het lokaliseren van het juiste startpunt bij het uitvoeren van een femur-IMN het verschil zijn tussen het verkrijgen van een bevredigend of een slecht resultaat bij de behandeling van een femursteelfractuur.
Bij het doornemen van de huidige literatuur over beschrijvingen van femorale ingangspunten hebben we een gebrek aan een duidelijk beschreven anatomisch herkenningspunt voor het IMN-ingangspunt van de femorale rotor aangetroffen. beschreef het ingangspunt vanaf de apicale top van de trochanter major als mediaal in de richting van de medullaire holte in orthostatische positie, en als het midden van de trochanter major in lijn met het midden van de mergholte van het merg in laterale positie (Fig. 4), en een alternatieve beschrijving van het ingangspunt van de trochanter major op het laterale heupaanzicht is in de rotor tussen het voorste deel, tussen het voorste een derde en het achterste tweederde van de heup. rotor.Georgiadis et al. beschreef het punt waar de naald binnenkwam als de meest posterieure zijde van de apicale superieure marge van de rotor.
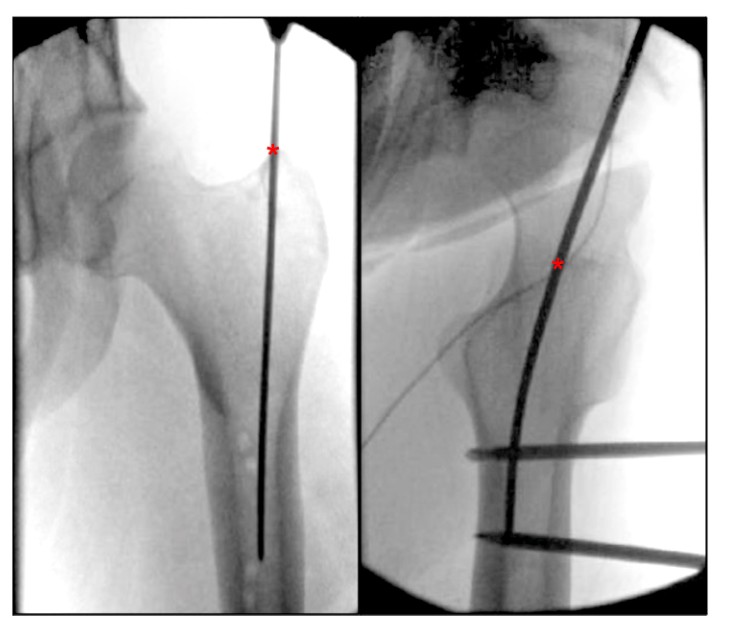
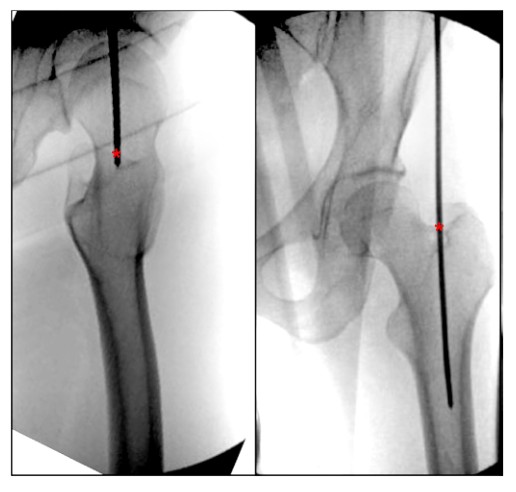
FIGUUR 4. Intraoperatieve orthostatische en laterale beelden van de heup tonen het ideale toegangspunt voor de femorale paramediane intramedullaire spijkering van de trochanter major. '*' geeft het ingangspunt van de intramedullaire nagel aan.
Recente studies in de literatuur hebben aangetoond dat de top van de trochanter major het ideale startpunt is voor het verkrijgen van een optimale krachtlijn, en dat een slechte uitlijning als gevolg van inversiemisvorming vaak optreedt wanneer het punt van binnenkomst meer dan 2 mm lateraal ten opzichte van de trochanter major wordt verschoven. Deze studie benadrukte ook dat een meer posterieur ingangspunt leidt tot distale voorwaartse verplaatsing, terwijl een tussenliggend ingangspunt ertoe kan leiden dat het distale fractuurblok naar achteren wordt verplaatst. Een ander onderzoek toonde daarentegen aan dat bij intertrochantere femurfracturen de incidentie van intramedullaire nagelimpingement significant hoger was met een pinpunt dat zich lateraal van de anterieure zijde bevond dan met een pinpunt dat dichter bij de mediale en posterieure zijden lag.
Het grotere pinpunt van de trochanter apex wordt vaak gebruikt bij zwaarlijvige patiënten, en deze procedure is technisch minder veeleisend, waardoor minder operatietijd en een lager risico op complicaties optreden dan het pinpunt van de pyriform fossa.
COMPLICATIES: Intra-operatieve en postoperatieve complicaties van femorale intramedullaire nageling met een groter trochanter benaderingspunt zijn in verschillende publicaties besproken. Een daarvan, meestal gerelateerd aan de spijkertechniek, zijn medisch geïnduceerde fracturen. Bij intertrochanter femurfracturen is de kans groter dat een ingangspunt dat zich lateraal en anterieur van de trochanter major bevindt, resulteert in een mediale fractuur dan een ingangspunt dichter bij de mediale zijde.
Een andere relevante complicatie is te wijten aan verwondingen aan zacht weefsel, vooral aan de takken van de mediale rotator femorale slagader en de adductoren, maar deze verwondingen komen minder vaak voor vergeleken met de pyriform fossa entry nail. Bovendien wordt aangenomen dat de incidentie van ischemische necrose van de femurkop met de top van de trochanter major als toegangspunt aanzienlijk lager is, waarbij uit onderzoeken blijkt dat dit slechts 0,3% bedraagt.
Rekening houdend met de intraoperatieve tijd en fluoroscopische blootstelling bedroeg de gemiddelde operatietijd 90,7 minuten voor de groep met het grotere trochanter-ingangspunt, vergeleken met 112,7 minuten voor de peervormige fossa-ingangspuntgroep, terwijl de fluoroscopische tijd 5,88 seconden was voor de groep met het grotere trochanter-ingangspunt en 10,08 seconden voor de peervormige fossa-ingangspuntgroep, vergeleken met het peervormige fossa-ingangspunt.
De prognose voor de patiënt was ook een belangrijke factor bij het bepalen van het intramedullaire ingangspunt van de nagel, omdat vroeg functioneel herstel (zoals beoordeeld door de stoel-zittest en de getimede elevatietest) bij patiënten 6 maanden postoperatief significant beter was voor het grotere trochanteringangspunt vergeleken met de pyriform fossa ingangspuntnagel, maar dit verschil was 12 maanden postoperatief niet significant. Hoewel het grotere trochantertoegangspunt doorgaans gepaard gaat met minder strippen van zacht weefsel vanwege de locatie ervan, kan het nog steeds leiden tot letsel aan de abductorspiergroep, zoals is aangetoond door Ergiş et al. Ze ontdekten dat het dynamische evenwicht en de kracht van de heupabductor verminderd waren bij patiënten met de grotere trochanter-ingangspin vergeleken met gezonde controles. Bovendien rapporteerde hun onderzoek een significante afname in kracht van de heupabductoren, flexoren en interne/externe rotators vergeleken met de niet-geopereerde zijde.
2. Parelachtige fossa-ingangspunt
De fossa van de pyriformis-spier is een belangrijk anatomisch herkenningspunt dat wordt geïdentificeerd als een van de toegangspunten voor een paracentese femorale intramedullaire nagel. In hun autopsie-kadaveronderzoek hebben Lakhwani et al. merkte op dat de fossa van de pyriformis-spier noch een 'peer'-vorm had, noch een pyriformis-spieraanhechting. De spier hecht zich aan een klein gebied aan de punt van de trochanter major, terwijl de pyriform fossa een depressie is aan de mediale zijde van de trochanter major en een aanhechting is van de m. extensor carpi radialis brevis. De auteurs concludeerden dat de pyriforme spier en de pyriforme fossa twee verschillende entiteiten zijn en dat de zogenaamde pyriforme fossa vanwege de duidelijkheid en anatomische correctheid de 'rotor' of de 'occlusale' fossa moet worden genoemd. Ze stelden voor om na bestudering van de cis-femorale fossa de oorspronkelijke term 'rotorfossa' opnieuw in de literatuur te introduceren in plaats van 'pyriform fossa', nadat ze de terminologie van het parafemorale ingangspunt hadden bestudeerd. Hoewel de punten van deze twee onderzoeken hoog aangeschreven staan, zullen we, voor het gemak van de beschrijving en om verwarring met het grotere trochanter-ingangspunt te voorkomen, dit ingangspunt nog steeds het pyriform fossa-ingangspunt noemen.
Verschillende onderzoeken in de huidige literatuur beschrijven nauwkeurig het exacte toegangspunt van de parelfossa voor intramedullaire femurnagels. Georgiadis et al. beschrijf het ingangspunt van de parelachtige fossa als het bevestigingsgebied van de extensor carpi radialis brevis in de holte aan de basis van de femurhals (figuur 5). De auteurs benadrukten ook dat een ingangspunt dat te ver naar voren of te ver naar binnen ligt het risico op een femurhalsfractuur kan vergroten, en wanneer het ingangspunt te ver naar achteren ligt, kan er een hoog risico zijn op ischemische necrose, dat hoger is bij adolescente patiënten.
Figuur 5. Intraoperatief frontolateraal aanzicht van de heup, dat het ideale toegangspunt toont voor een peervormige fossa retrograde femorale intramedullaire nagel. De '*' geeft het startpunt van de intramedullaire nagel aan.
Harper et al. publiceerde in 1987 een onderzoek naar 14 groepen menselijke kadaver-dijbeenderen, waarin ze de locatie evalueerden van de intramedullaire geleidepen en het uitgangspunt van de intramedullaire nagel die distaal en proximaal retrograde werd ingebracht vanaf de intercondylaire inkeping van het dijbeen. Ze concludeerden dat het punt van binnenkomst van de pyriformis paramediane intramedullaire nagel zich bevond op de kruising van de trochanter major met de femurhals, iets anterieur ten opzichte van de pyriformis occulta. De inbrengplaats werd herbevestigd door Gausepohl et al. In een ander kadaveronderzoek lokaliseerden ze het ideale toegangspunt voor de femorale intramedullaire nagel langs de mediale rand van de trochanter major die over de pyriformispees ligt. Bovendien blijkt uit het kadaveronderzoek van Labronici et al. de fossa van de pyriformis-spier werd beschreven als een peervormig luminaal gebied dat samenviel met de centrale as van de femorale intramedullaire holte in het coronale vlak.
Het toegangspunt van de pyriform fossa heeft enkele specifieke nadelen omdat het technisch gezien een grotere uitdaging is in vergelijking met het toegangspunt van de grotere trochanter, vooral bij obese patiënten. Bovendien is de optimale ingangsplaats voor het peervormige ingangspunt van de fossa-naald een smal gebied, waardoor het lastiger te lokaliseren is. Een te anterieur startpunt op de femurhals zal bijvoorbeeld resulteren in overmatige omtreksspanning en het risico op een anterieure corticale burst vergroten, vooral als het startpunt meer dan 6 mm vóór de fossa ligt. Bovendien kan morfologisch contrast de juiste ingangsplaats belemmeren, vooral als de korte externe rotator omvangrijk is of de rotor uitsteekt, wat leidt tot een ingangsplaats die te mediaal is en een risico op een femurhalsfractuur veroorzaakt.
COMPLICATIES: Door 38 grotere trochantere ingangsplaatsen te vergelijken met 53 ingangsplaatsen voor de parelachtige fossa voor intramedullaire femorale spijkering, ontdekten Ricci et al dat de groep parelachtige fossa een 30% langere operatieduur en een 73% langere fluoroscopietijd had. Deze bevindingen werden bevestigd door Bhatti et al. bij het vergelijken van de 2 naaldinvoerpunten.
Wat letsel aan zacht weefsel betreft, was er een hoger risico op letsel aan zacht weefsel bij de pyriformis-inlaat vergeleken met het interosseuze neuromusculaire gebied bij het grotere ingangspunt van de trochanternaald. Dora et al. evalueerde 16 volwassen kadaver-dijbeenderen op verwondingen aan zacht weefsel aan de pyriformis-spier en de rotorinvoerpin. Ze ontdekten dat, hoewel de pyriformis fossa geometrisch optimaal was, deze grotere schade veroorzaakte aan de vasculaire toevoer naar de femurkop en de omliggende spieren en pezen. Deze bevindingen werden herbevestigd door kadaverstudies door Ansari Moin et al. De WHO vergeleek ook twee toegangspunten. Ze merkten op dat interne fixatie van de nagel, beginnend bij de pyriformis-spier, waarschijnlijker de heupabductoren en externe rotators zou beschadigen. Bovendien werd in alle gevallen schade aan de mediale rotator femorale slagader gevonden (Tabel 2).
| Tabel 2. Samenvatting van verwondingen aan zacht weefsel op verschillende naaldinvoerpunten |
| variant |
Ingangspunt van de peervormige fossa (n=5) |
Groot rotorvoedingspunt (n=5) |
| zacht weefsel |
|
|
| gluteus medius-spier (anatomie) |
5 |
1 |
| gluteus medius pees |
0 |
4 |
| peesblessure |
|
|
| gluteus minimus (anatomie) |
3 |
0 |
pyriformis-spier
(over de bovenkant van de wervelkolom) |
3 |
3 |
| obturator internus (anatomie) |
1 |
0 |
| latissimus dorsi-spier (anatomie) |
3 |
0 |
| Bloedvaten en gewrichtscapsules |
|
|
| MFCA diepe takken |
4 |
0 |
| MFCA ondiepe tak |
4 |
0 |
gewrichtskapsel
(van gewricht zoals knie in anatomie) |
1 |
0 |
| MFCA: mediale circumflex femorale slagader. |
Onlangs hebben Bharti et al. bestudeerde het complicatierisico van femorale intramedullaire spijkering bij het grotere trochantere ingangspunt en het parelachtige fossa ingangspunt en vond de complicatierisico's zoals het genezingspercentage van fracturen en vatte deze als volgt samen (Tabel 3).
| Tabel 3. Ingangspunt van de Pyriform fossa en het ingangspunt van de grotere trochanter in het femorale beenmerg |
| complicatie |
Piriformis-sinusnaaldpunt |
Groter trochanter-invoegpunt |
| Infecteren |
6.7 |
3.3 |
| Malunie |
20 |
13.3 |
| Vertraagde genezing |
20 |
13.3 |
| Beperkte heupbeweging |
20 |
33.3 |
| Beperkte kniebeweging |
6.7 |
6.7 |
| Verschil in lengte van de ledematen |
13.3 |
20 |
De staartkap steekt uit
boven de botcortex |
13.3 |
20 |
| Intraoperatieve femurhalsfractuur |
10 |
0 |
| Grotere trochanterfractuur |
0 |
3.4 |
| Necrose van de femurkop |
6.7 |
0 |
Retrograde femorale intramedullaire nageling
Het bepalen van het juiste ingangspunt voor retrograde femorale intramedullaire spijkering zal helpen bij het bereiken van herstel van de optimale uitlijning, lengte en rotatie van de fractuur, terwijl schade aan het gewrichtskraakbeen, de voorste kruisband (VKB), de achterste kruisband (VKB) en letsel aan zacht weefsel tot een minimum worden beperkt (Tabel 1). Onlangs is er een toenemende belangstelling voor retrograde femorale intramedullaire spijkering met als doel het verminderen van de complicaties die gepaard gaan met paracromiale spijkering, waaronder heuppijn, heterotope ossificatie, zwakte van de adductoren en verlamming van de nervus pudendus, wat als minimaal invasief wordt beschouwd in vergelijking met incisiereductie en vergrendelende femorale platen voor interne fixatie, vooral bij fracturen van het distale een derde van de femursteel. Bovendien suggereert recent bewijsmateriaal dat wanneer deze retrograde intramedullaire nagels de juiste maat hebben, proximale vergrendelingsnagels mogelijk niet nodig zijn. Er was geen verschil in genezingspercentages, tijd tot genezing of door de patiënt gerapporteerde resultaten tussen Meccariello et al. en Bisaccia et al. bij de behandeling van distale eenderde femursteelfracturen met behulp van vergrendelende en niet-vergrendelende retrograde intramedullaire nagels. Het gebruik van retrograde femurspijkeren is dus populair geworden en algemeen aanvaard.
In de literatuur zijn veel beschrijvingen te vinden van het optimale toegangspunt voor retrograde femorale intramedullaire nageling. De meeste onderzoeken identificeren het ideale toegangspunt voor de retrograde femurnagel als 1,2 anterieur van de femorale oorsprong van het achterste kruisband.
cm (in lijn met de mergholte) en het midden van de intercondylaire fossa (Figuur 6).
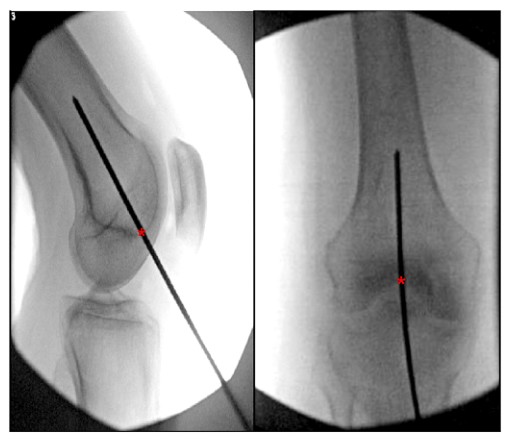
FIGUUR 6. Intraoperatieve orthostatische en laterale aanzichten van de knie die het ideale toegangspunt tonen voor een retrograde femorale intramedullaire nagel. '*' geeft het startpunt van de intramedullaire nagel aan.
Hoewel er geen absolute indicatie is voor retrograde femorale intramedullaire nageling, zijn er meerdere relatieve indicaties beschreven. Deze omvatten polytraumapatiënten, patiënten met morbide obesitas, zwangere patiënten, bilaterale femursteelfracturen, ipsilaterale femursteel- en acetabulum-/bekkenfracturen of femurhalsfracturen, en ipsilaterale femurstengel- en tibiale fracturen. De meeste van deze indicaties houden verband met het gemak waarmee de patiënt kan worden gepositioneerd en het voorkomen van meerdere chirurgische wonden in de nabijheid.
Aan de andere kant omvatten absolute contra-indicaties voor retrograde intramedullaire femorale spijkering obstructie van het retrograde intramedullaire kanaal door het vastgehouden implantaat en open fracturen van het distale femur. Relatieve contra-indicaties zijn fracturen die zich binnen 5 cm van de trochanter minor bevinden, problemen bij het bereiken van het optimale toegangspunt vanwege een knieflexie van minder dan 45 graden, een eerdere knie-infectie die kan leiden tot een risico op verspreiding naar de femursteel, ernstig letsel aan zacht weefsel rond de knie en een intra-articulaire fractuur van de onderste pool van de patella en de uiterste distale pool.
Complicaties: De meeste complicaties van retrograde femurspijkeren houden verband met onjuiste behandeling, vooral met een onjuiste plaatsing van het toegangspunt. In het sagittale vlak zal een meer anterieur ingangspunt resulteren in een posterieure fractuurtranslatie, beschadiging van het gewrichtsoppervlak en mogelijk nagelimping op de patella wanneer de knie wordt gebogen. Aan de andere kant, als het ingangspunt onjuist in de posterieure richting is gepositioneerd, kan dit resulteren in een hoger risico op letsel aan de oorsprong van de achterste kruisband en een anterieure verplaatsing van de fractuurlocatie.
Hutchinson et al. beschreven complicaties die verband houden met onjuiste toegangspunten in het coronale vlak. Ze ontdekten dat een te mediale ingang resulteerde in een posterolaterale misvorming met posterolaterale fractuurtranslatie, terwijl een te laterale ingang resulteerde in een mediale misvorming en mediale translatie. Sanders et al. rapporteerden dat het selecteren van een mediaal startpunt dat 2 cm of meer van de mediale as verwijderd was, resulteerde in een mediale corticale fractuur die slecht verenigd was als gevolg van een posterieur isthmisch buigmoment van de fractuur, resulterend in een slechte posterolaterale reductie.
Andere complicaties die gepaard gaan met retrograde femurvolgerspijkeren zijn kniepijn, stijfheid, heterotope knieverbening en intra-articulaire knievrije lichaamsvorming.
Besluiten
Hoewel elke intramedullaire spijkertechniek een overeenkomstige indicatie heeft, hangt de keuze van welke intramedullaire spijkertechniek bij de behandeling van femursteelfracturen moet worden gebruikt doorgaans af van de voorkeur van de chirurg. Bij het intramedullair vastspijkeren van het dijbeen is het verkrijgen van het juiste ingangspunt voor het type nagel dat voor fixatie wordt gebruikt vereist voor een succesvol resultaat. Kennis van de lokale anatomie en beeldvormingsprestaties zullen de chirurg helpen een technisch adequate procedure uit te voeren, terwijl het risico op bijbehorende complicaties wordt verminderd. Bovendien is het handhaven van de reductie bij intramedullaire spijkerprocedures een cruciaal onderdeel bij het voorkomen van malunion en malunion of non-union van fracturen.
Русский
English
简体中文
繁體中文
العربية
Français
Español
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
සිංහල
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu








